Diagnóstico del Síndrome Compartimental Inducido por el Ejercicio Mediante Resonancia Magnética Post-Esfuerzo
Dr. Vicente Paús1, Dr. Ariel Graieb2, Dr. Federico Torrengo1 y Dr. Francisco Villalba1
1Clínica del Deporte, La Plata, Argentina.
2Vicente Paús, MD, Clínica del Deporte, Calle 40 Nº 482, 1900, La Plata, Argentina (email: docencia-investigación@clinicadeldeporte.com.ar)
Artículo publicado en el journal Revista de la Asociación Argentina de Traumatología del Deporte, Volumen 23, Número 1 del año 2017.
Publicado 23 de enero de 2016
Resumen
INTRODUCCIÓN
El diagnostico de síndrome compartimental inducido por el ejercicio (SCIE) se suele pasar por alto ante cuadros dolorosos de la pierna. Algunos autores sugieren un retraso diagnostico de 22 meses desde el comienzo de la sintomatología 1.
El SCIE representa la causa del 27% de los cuadros de dolor anterior de pierna en atletas 2.
La primera descripción de fasciotomia para tratar un SCIE data de 1956, se trataba de un futbolista con síntomas bilaterales 3. Desde entonces, la investigación ha ido esclareciendo las bases fisiopatológicas y el manejo de este trastorno.
La fisiopatología de este trastorno se relaciona con un aumento en la relación de volumen contenido/continente en los compartimientos de la pierna, con mayor frecuencia el anterior. Se conoce que el musculo puede aumentar su volumen hasta un 20% durante el ejercicio, debido fundamentalmente al mayor aporte sanguíneo 4.
Aunque se han publicado muchos trabajos en los últimos años, el origen del dolor en este cuadro es aun discutido. Según la teoría más aceptada, el aumento de la presión provocaría
isquemia tisular y dolor 5. Algunos autores buscaron refutar esta teoría, sugiriendo que no está demostrada la causalidad entre aumento de la presión compartimental e isquemia. Trease et al demostraron mediante SPECT que la perfusión tisular era similar en pacientes con SCIE y en voluntarios sanos 6. Améndola et al utilizaron gammacámara de perfusión y demostraron que no hay cambios isquémicos posesfuerzo en pacientes con SCIE 7.
Por otro lado Dahl y col. midieron tensión y grosor en muestras de fascia de pacientes con SCIE, SCIE diabéticos y personas sanas como grupo control, no encontrando evidencia para justificar en términos mecánicos de la fascia el origen del trastorno 8.
Los diagnósticos diferenciales que deben plantearse ante un síndrome doloroso de pierna en el ejercicio, son:
- Fractura por estrés
- Síndrome del estrés tibial interno
- Entrampamiento nervioso
- Entrampamiento de la arteria poplitea
- Procesos tumorales
- Músculos accesorios
Los estudios complementarios a solicitar dependerán de la presunción diagnostica. Radiografía simple, RMN, Ecografía, Ecografía doppler, Electromiograma.
La medición de la presión intracompartimental es el gold standard en el diagnostico del SCIE, aunque cuenta con las desventajas de ser un estudio invasivo y de requerir un espacio extra al consultorio para realizar la prueba de esfuerzo 9.
Recientemente, el desarrollo e interpretación de nuevas secuencias en RMN impulso nuevas líneas de investigación en el diagnostico incruento del SCIE. La RMN post-esfuerzo es una opción atractiva y atraviesa en la actualidad su proceso de validación 10.
El presente trabajo relata nuestra experiencia en el manejo de esta entidad, e intenta aportar evidencia respecto de la utilidad de la RMN post-esfuerzo en el diagnostico del síndrome compartimental inducido por el ejercicio.
MATERIAL Y MÉTODOS
Se evaluaron 22 pacientes con diagnostico clínico de síndrome compartimental inducido por el ejercicio en un periodo entre 2005-2015, con una media de seguimiento de 5 años (1-10 años).
El criterio de inclusión fue: dolor de pierna de aparición exclusiva con el esfuerzo y resolución espontanea con el reposo.
Los criterios de exclusión fueron:
- Antecedentes de fractura del miembro afectado
- Percusión ósea dolorosa
- Utilización de vendajes compresivos u ortesis.
- Alteración en el pulso pedio y/o tibial posterior
- Signo de Tinel en topografía de nervios ciático poplíteo externo, tibial anterior o musculocutaneo
Todos fueron evaluados mediante examen clínico, RMN pre y post actividad física y medición de presión intracompartimental pre y post actividad física.
La evaluación clínica constó de un interrogatorio y examen físico minucioso con la finalidad de realizar el diagnostico diferencial con la gran variedad de patologías anteriormente mencionadas.
Previo a las pruebas de esfuerzo se instruyo al paciente sobre como correr registrando su frecuencia cardiaca mediante pulsómetro, llevando el esfuerzo a 150 ppm. Luego se inicio trote continuo en cinta en nuestra institución, hasta llegar y mantener esa frecuencia cardiaca. Se utilizo para medir la frecuencia cardiaca reloj pulsómetro Polar ft7 Cardio.
La resonancia magnética se realizo en reposo y luego de la prueba de esfuerzo. Aprovechando la cercanía física (100 metros), se acompañó al paciente trotando al centro diagnostico en el momento en que los síntomas se tornaron insoportables, y se realizo la RMN. Se utilizo resonador de 1 Tesla y se analizaron cortes axiales, sagitales y coronales en secuencias STIR y T2.
La medición de presión intracompartimental se realizo con la técnica de Whitesides. Se registraron los valores en reposo, al minuto y a los 5 minutos posteriores a la prueba de esfuerzo. La técnica implica la colocación de un sistema hermético de tubuladuras conectadas mediante llave de 3 vías, encontramos el compartimiento a medir invadido mediante aguja intramuscular en el primer extremo, una jeringa para aplicar presión en el segundo y un manómetro en el tercer extremo (Figura 1).
La tubuladura que llega al compartimiento muscular contiene solución fisiológica estéril previniendo una pequeña instilación. Se aplica presión con el embolo de la jeringa hasta provocar un aplanamiento de la interfaz agua-aire en la tubuladura que conecta al compartimiento muscular. Este aplanamiento indica que las presiones están equiparadas en
la jeringa y en la celda muscular, y el valor puede leerse en el manómetro.
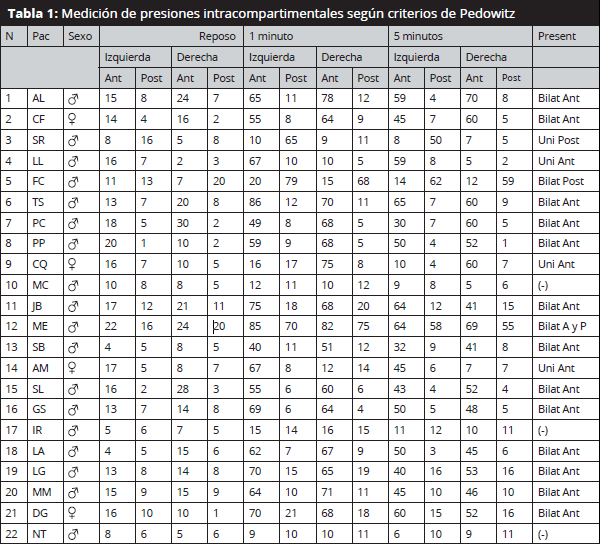
Para el diagnostico de SCIE mediante la medición de presión intracompartimental, se utilizaron los criterios de Pedowitz 11:
- Medición pre-esfuerzo >15 mmHg
- Medición 1 minuto post-esfuerzo >30 mmHg
- Medición 5 minutos post-esfuerzo >20 mmHg
Tomando como casos de SCIE aquellos con medición positiva, y como controles aquellos con medición negativa, se calculo sensibilidad y especificidad de la RMN para el diagnostico.
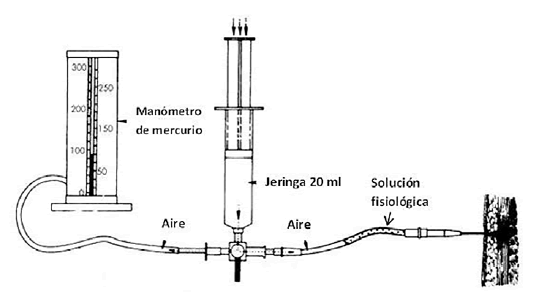
Figura 1. Técnica de Whitesides para la medición de la presión intracompartimental
RESULTADOS
Se incluyeron 22 pacientes de acuerdo a los criterios de inclusión y exclusión: 18 de sexo masculino y 4 pacientes de sexo femenino. La actividad deportiva que realizaban fue futbol amateur en 12 casos, running 7 casos, arbitraje de futbol 1 caso, karate 1 caso y tae-kwon-do 1 caso.
De los 22 pacientes, 19 tuvieron una medición positiva (15 masculino, 4 femenino) y 3 una medición negativa. Se hallaron 36 compartimentos de la pierna afectados: 31 anteriores y 5 posteriores. Se presentaron como 13 bilateral anterior, 3 unilateral anterior, 1 unilateral posterior, 1 bilateral posterior y 1 bilateral anterior y posterior.
El tiempo de latencia hasta la aparición del dolor con el esfuerzo fue de 15´ 23” (5´46”-20´12”). El tiempo transcurrido desde el comienzo de los síntomas hasta el dolor más intenso tolerado por el paciente fue de 6´23” (2´02”- 10´30”). Los resultados de la medición de presiones se resumen en la Tabla 1.
Todos los pacientes tuvieron una RMN normal en reposo. En los 3 pacientes que tuvieron medición intracompartimental negativa, la RMN post-esfuerzo fue normal. De los 19 pacientes restantes, con medición positiva, la RMN detecto señal hiperintensa en T2 y STIR en 15 de ellos: 12 bilateral anterior, 2 unilateral anterior, 1 bilateral anterior y posterior. Los compartimientos posteriores no alcanzaron con el esfuerzo la misma hiperintensidad que los anteriores.
Tomando como referencia la medición intracompartimental, la RMN tuvo una sensibilidad del 78,95% y especificidad del 100%.
Todos los pacientes fueron tratados quirúrgicamente mediante fasciotomia a cielo abierto. El tiempo promedio de aparición de síntomas hasta la cirugía fue de 7 meses (3 - 24 meses). El total de los pacientes evaluados y tratados evolucionaron favorablemente.
Presentaron remisión de los síntomas y retorno al nivel deportivo previo al dolor sin inconvenientes en promedio en 34 días (26 - 41 días). Ningún paciente presento recidivas. Un paciente presento infección superficial de herida tratado con antibioticoterapia con buenos resultados.
DISCUSIÓN
El diagnostico no invasivo del SCIE sigue siendo un desafío. Varios métodos se han propuesto, con resultados poco consistentes. La espectroscopia de infrarrojo cercano permite la estimación de la saturación de O2 en forma no invasiva. Se utiliza hace tiempo en forma de medidores digitales, y despertó interés hace algunos años como estudio no invasivo en el diagnostico del SCIE 12. Sin embargo este método es costoso y presenta dificultades al medir compartimientos profundos 13. Evidencia reciente sugiere que la sensibilidad de este método para el diagnostico es baja y lo desaconseja14.
La ecografía también ha sido empleada para el diagnostico de SCIE. En un trabajo retrospectivo, Wasserman et al evaluaron ecografías de 34 pacientes con dolor crónico de pierna inducido por ejercicio, realizadas con medición de espesor del compartimiento anterior pre y post-esfuerzo. La validación del método se realizo por contacto telefónico de los pacientes, 83,3% de los diagnosticados positivos habían sido operados satisfactoriamente y 62,5% de los diagnosticados negativos evolucionaron favorablemente sin cirugía 15.
El uso de RMN post-esfuerzo para el diagnostico del SCIE ha sido previamente documentado. Ringler et al, en una serie de 76 pacientes, utilizaron secuencias T2 y validaron los resultados con medición de la presión intracompartimental. Obtuvieron una sensibilidad del 96% y especificidad del 87% 16.
La presencia de un grupo control es vital para reforzar las conclusiones obtenidas. En nuestro estudio, la inclusión de participantes voluntarios sanos implicaría someterlos a un método cruento de diagnostico. A nuestro entender, no existen en la literatura aportes científicos de mediciones de la presión compartimental en voluntarios sanos. Verleisdonk et al presentaron en 2001 una serie de 21 pacientes y 12 controles evaluados con RMN post-esfuerzo pero sin medición de la presión intracompartimental. Encontraron un significativo aumento de señal en T2 en el grupo de pacientes y no en los controles 17.
La incidencia elevada de SCIE en corredores de fondo ha sido previamente documentada 18. En nuestra serie, 36,8% de los pacientes fueron corredores de fondo.
Si bien la cercanía física de nuestra clínica con el centro de diagnostico por imágenes permitió realizar el esfuerzo corriendo en cinta, el tiempo perdido en el traslado hasta el resonador y el comienzo del estudio son factores a mejorar en busca de mejorar la sensibilidad del método.
El diagnostico de afectación de los compartimientos posteriores presenta más dificultad ya que los síntomas son imprecisos y muy diversos. En nuestra serie los dos pacientes que tuvieron afectación exclusiva de compartimientos posteriores registraron el mayor retraso en el diagnostico desde el comienzo de los síntomas (2 y 3 años) 19, 20. Si bien el presente estudio fue diseñado para evaluar la utilidad de la RMN en el diagnostico incruento de esta entidad, no desconocemos que el tamaño muestral es insuficiente para recomendar nuestros resultados en la toma de decisiones. No obstante, consideramos que aportan evidencia para futuras investigaciones.
CONCLUSIONES
Un correcto interrogatorio y examen físico considerando todos los diagnósticos diferenciales es mandatorio ante un paciente con sospecha de SCIE.
La RMN podría tener un lugar en el diagnostico, para lo cual debería mejorarse la sensibilidad de este método.
A pesar de los avances en el diagnostico incruento del SCIE, la medición intracompartimental pre y postesfuerzo sigue siendo el gold-standard en el diagnostico de esta entidad.
Referencias
1. Frontera W. (2002). Essentials of physical medicine and rehabilitation. Canada: Hanley and Belfus; 2002; 256–61
2. Blackman PG. (2000). A review of chronic exertional compartment syndrome. Med Sci Sports Exerc. 2000; 32:4–10
3. Matsen F, Winquist R, Krugmire R. (1980). Diagnosis and management of compartmental syndromes. J Bone Joint Surg. 1980; 62:286–91
4. Albero A, Stumbo M. (2015). Síndrome compartimental de pierna inducido por el ejercicio. En Manual del médico de equipo. Asociación Argentina de Traumatología del Deporte. 2015; 264-269
5. Goldfarb S, Kaeding C. (1997). Bilateral acute-onchronic exertional lateral compartment syndrome of the leg: a case report and review of the literature. Clin J Sports Med. 1997; 7:59–62
6. Trease L, Every B, Bennell K, et al. (2001). A prospective blinded evaluation of exercise thallium-201 SPET in patients with suspected chronic exertional compartment syndrome of the leg. Eur J Nucl Med. 2001; 28:688–95.
7. Amendola A, Rorabeck CH, et al. (1990). The use of magnetic resonance imaging in exertional compartment syndromes. Am J Sports Med. 1990; 18:29–34.
8. Dahl M, et al. (2011). Stiffness and thickness of fascia do not explain chronic exertional compartment syndrome. Clin Orthop Relat Res. 2011; 469:3495-500.
9. Tzortziou V, Maffulli N, Padhiar N. (2013). Diagnosis and management of chronic exertional compartment syndrome in the United Kingdom. Clin J Sports Med. 2006; 16:209–13.
10. Ringler MD et al. (2013). MRI accurately detects chronic exertional compartment syndrome: a validation study. Skeletal Radiol. 2013; 42:385-92.
11. Pedowitz R et al. (1990). Modified criteria for the objective diagnosis of chronic compartment syndrome of the leg. (1997). Am J Sports Med. 1990; 18:35–40
12. Mohler LR et al. (1997). Intramuscular deoxygenation during exercise in patients who have chronic anterior compartment syndrome of the leg. J Bone Joint Surg Am. 1997; 79:844-9
13. Wieman JM, Ueno T, Leek Bt, et al. (2006). Noninvasive measurements of intramuscular pressure using pulsed phase-locked loop ultrasound for detecting compartment syndrome: a preliminary report. J Orthop Trauma. 2006; 20:458-63
14. Rennerfelt K et al. (2016). Changes in Muscle Oxygen Saturation Have Low Sensitivity in Diagnosing Chronic Anterior Compartment Syndrome of the Leg. J Bone Joint Surg Am. 2016; 98:56-61
15. Wassermann D, Oschman Z. (2011). Role of ultrasound as a non-invasive method of diagnosis of chronic exertional compartment syndrome. 2011; 10:59-65
16. Ringler M, Litwiller DV, Felmlee JP et al. (2013). MRI accurately detects chronic exertional compartment syndrome: a validation study. Skeletal Radiol. 2013; 42:385–392.
17. Verleisdonk E et al. (2001). The diagnostic value of MRI scans for the diagnosis of chronic exertional compartment syndrome of the lower leg. Skeletal Radiol. 2001; 30:321–325
18. Helmhout PH et al. (2015). The Effectiveness of a 6-Week Intervention Program Aimed at Modifying Running Style in Patients With Chronic Exertional Compartment Syndrome: Results From a Series of Case Studies. Orthop J Sports Med. 2015; 24;3:2325967115575691
19. Scheppis A et al. (1993). Surgical management of exertional compartment syndrome of the lower leg. Long term follow-up. Am J Sports Med. 1993; 21:811-817
20. Aweid O et al. (2012). Systematic review and recommendations for intracompartmental pressure monitoring in diagnosing chronic exertional compartment syndrome of the leg. Clin J Sport Med. 2012; 22:356-70