Prevalencia de Lesiones Asociadas a Rotura Aguda de Ligamento Cruzado Anterior (LCA)
Mariano Carlos D’Elía
Hospital de Clínicas “José de San Martín”
Artículo publicado en el journal Revista de la Asociación Argentina de Traumatología del Deporte, Volumen 22, Número 1 del año 2015.
Publicado 7 de diciembre de 2015
Resumen
Palabras clave: rotura aguda de ligamento cruzado anterior, resonancia nuclear magnética, lesiones asociadas, examen físico
Abstract
Keywords: acute rupture of the anterior cruciate ligament, magnetic resonance imaging, associated injuries , physical examination
INTRODUCCIÓN
Cada año ocurren en Estados Unidos por lo menos 100.000 casos de lesiones del ligamento cruzado anterior (LCA) en deportistas jóvenes (típicamente entre los 15-25 años de edad pero con mayor riesgo entre los 10 y 19), las cuales originan problemas importantes tanto físicos como psicológicos y económicos.
Anualmente se gasta millones de dólares en reconstrucciones del LCA (cálculo hecho sobre la base de 50.000 reconstrucciones a 17.000 dólares cada una). El fútbol, el béisbol, el baloncesto y esquiar originan el 78% de las lesiones del LCA en deportistas.
Habitualmente se producen durante una práctica deportiva con un movimiento de desaceleración y cambio de dirección sin contacto, en otros casos puede haber traumatismos directos con el pie apoyado en el campo de juego.
El paciente refiere a menudo que la rodilla ha sufrido una hiperextensión o sensación de fallo articular con reducción espontánea, suele oír o sentir un crujido, cae al suelo con incapacidad para levantarse, por lo general no puede reanudar la actividad que estaba realizando previamente y le resulta difícil caminar. En las horas siguientes suele presentar reacción articular, y es previo a este acontecimiento el momento más sencillo para realizar una exploración semiológica que nos permita identificar posibles lesiones. Luego, cuando aparece dolor y defensa muscular el rédito del examen físico suele ser bastante menor y es aquí cuando la evacuación de la hemartrosis nos permite realizar una mejor evaluación semiológica.
La resonancia nuclear magnética (RNM) nos permite detectar con casi un 100% de sensibilidad la rotura del LCA, que en estos casos es el objetivo principal y además pesquisar lesiones asociadas en un alto porcentaje también.
El objetivo de este trabajo es analizar la frecuencia de las lesiones asociadas a la rotura aguda de LCA y acudiendo, luego del completo examen físico a la RNM, principal estudio complementario para obtener un diagnóstico de certeza.
MATERIAL Y MÉTODOS
Entre Diciembre de 2012 y Abril de 2015, se evaluaron 71 pacientes con diagnóstico de rotura aguda de LCA. Cincuenta y tres de ellos con lesiones asociadas y 18 con lesiones aisladas. De los 53 pacientes con lesiones asociadas, 12 casos pertenecían a mujeres y 41 a hombres, con una edad promedio de 28 años (rango de 16 a 40).
Los criterios de inclusión fueron pacientes con rotura completa aguda de LCA durante la práctica deportiva, sin antecedentes traumáticos ni quirúrgicos en dicha rodilla y que el tiempo transcurrido entre el traumatismo y la consulta médica no fuera superior a las 2 semanas.
Los criterios de exclusión fueron pacientes con lesión parcial de LCA, antecedentes traumáticos o quirúrgicos en dicha rodilla, lesiones sufridas en circunstancias no deportivas y pacientes que consultaron luego de las 2 semanas de sufrido el traumatismo.
A estos pacientes se les realizó el mismo interrogatorio y examen físico. Se les preguntó que deporte estaban practicando, si hubo reacción articular, en caso afirmativo, cuantas horas posterior al episodio sucedió, cual fue el mecanismo de lesión, y si pudieron o no continuar compitiendo. En cuanto a la evaluación semiológica, se realizaron maniobras en ambas rodillas de forma comparativa, comenzando por la rodilla no afectada, para identificar lesiones de LCA como son Lachman anterior y cajón anterior en rotación neutra de pierna; para lesiones meniscales como son Mc Murray y Apley; para lesión de ligamento cruzado posterior (LCP) como son Lachman posterior y cajón posterior en rotación neutra de pierna; para ligamento lateral interno (LLI) y ligamento lateral externo (LLE) como son bostezos externo e interno respectivamente en extensión completa y flexión de rodilla de 30°; para complejo postero-externo (CPE) como son reverse pivot shift y cajón posterior con rodilla en rotación interna; presencia y cuantificación clínica de aumento de líquido intraarticular con la maniobra de choque rotuliano. Posteriormente se les realizó Radiografías de frente, perfil y axial de rótula y RNM con un tiempo desde la evaluación médica a la realización de la misma menor a 3 semanas. Se efectuaron cortes sagitales, coronales, axiales y oblicuos en secuencias T1, T2 y STIR. Todos los pacientes fueron examinados por el mismo médico, con el mismo protocolo de interrogatorio y examen semiológico y los informes de RNM fueron realizados por el mismo médico especialista en diagnóstico por imágenes con experiencia en lesiones deportivas de rodilla.
RESULTADOS
De los 71 pacientes evaluados con rotura aguda de LCA, 18 presentaban lesión aislada del mismo y en los restantes 53, se encontraron lesiones asociadas.
Los deportes que estaban realizando son los siguientes: Fútbol en 29 pacientes, Basquet en 14, Hockey en 12, Rugby en 10 y Voley en 6. (Tabla 1)
De acuerdo al interrogatorio, refirieron que la reacción articular había aparecido en las primeras 6 horas posterior al traumatismo en 38 casos, entre las 6 y 12 horas del episodio en 26 casos y posterior a las 12 horas en 7 oportunidades. (Tabla 2)
Teniendo en cuenta el mecanismo, de forma indirecta lo relataron 59 pacientes y de forma directa, por traumatismo en la rodilla con el pie apoyado en el suelo 12 casos. (Tabla 3)
El examen físico completo se pudo realizar en el 80% de los pacientes, coincidiendo que cuanto más lejano en el tiempo del traumatismo, más maniobras semiológicas sin rechazo por dolor del paciente se pudieron realizar.
A la rotura de ligamento cruzado anterior se les asociaron las siguientes lesiones (Gráfico 1):
- Bone bruise en 49 casos (Figura1).
- LLI en 22 casos (Figura 3).
- Lesión de menisco externo en 10 casos.
- Lesión de menisco interno en 9 casos.
- Lesión de CPE en 8 casos.
- Fractura de platillo tibial en 6 casos.
- Lesión de LLE en 6 casos (lesión aislada de todo el CPE) (Figura 2).
- Lesión de LCP) en 2 casos.
Cabe mencionar a la patología osteocondral no reportada en nuestra serie. Según la bibliografía mundial y los artículos publicados mencionan su frecuencia en un 20% de los casos, acompañando a una lesión aguda de LCA. Este porcentaje aumenta más de 3 veces durante una artroscopia.
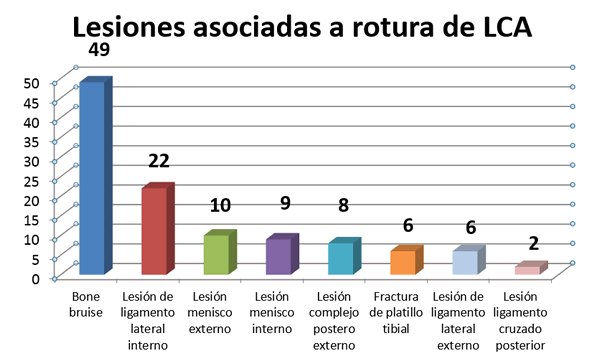
Gráfico 1.
Tabla 1.
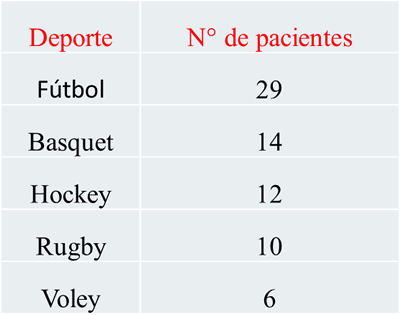
Tabla 2.

Tabla 3.

DISCUSIÓN
Este estudio demuestra la alta frecuencia de lesiones asociadas a la rotura aguda de LCA.
Las lesiones asociadas a la rotura aguda del LCA se hallan en un 75% de los casos, porcentaje similar al de nuestra muestra.
Durante la práctica de Fútbol se reportan la mayoría de los casos, totalizando un número de 29, lo cual representa casi el 55%.
El 90% de los pacientes no pudo volver a la práctica deportiva que estaba realizando previo al traumatismo que le provocó la lesión, porcentaje similar al reportado en la literatura.
La lesión que más frecuentemente se asocia es el bone bruise, Amendola y cols. refieren encontrarlo en un 70%de los casos.
En cuanto a lesiones del menisco externo, numerosos autores como Noyes y cols., Niemeyer y cols. yWyatt y cols. reportan una frecuencia de 55-65%.
Si nos referimos a las lesiones del ligamento lateral interno distintos autores asumen hallarlo en el 25-35% de los casos.
Si comparamos los resultados de la literatura y los trabajos internacionales podemos afirmar que el bone bruise lo hemos hallado en una frecuencia casi idéntica. No es el caso de las lesiones de menisco externo y ligamento lateral interno, por citar las dos que siguen en frecuencia, ya que nuestra muestra refleja casi un 20% y 41% respectivamente de asociación.
CONCLUSIÓN
Podemos concluir que es elevada la frecuencia de lesiones asociadas a la rotura aguda de LCA. Conocerlas nos permite, durante el examen físico, realizar maniobras semiológicas para encontrarlas o descartarlas, y luego corroborarlas al visualizarlas con las imágenes de RNM. Esta última es de suma ayuda sobre todo en pacientes que es dificultoso realizar un completo examen físico, como nos resulta en aquellos en que el momento de la consulta es muy cercano al evento traumático. En cambio en pacientes donde la etapa aguda de dolor ha pasado, encontramos mayor concordancia entre el examen físico y las imágenes de RNM, tomando como tiempo estimativo según nuestra experiencia alrededor de las 2 semanas.
A su vez creemos que siguiendo un protocolo de interrogatorio y examen físico aumentamos exponencialmente las posibilidades de hacer un diagnóstico clínico, y si a esto le agregamos un contacto directo con el médico especialista en diagnóstico por imágenes será aún mayor la eficacia y precisión para localizar lesiones asociadas.
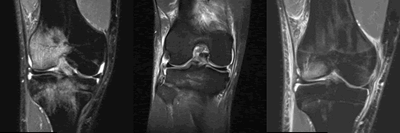
Figuas 1, 2 y 3 (de izquierda a derecha).
Referencias
1. Bonadio MB, Helito CP, Gury LA, Demange MK, Pécora JR, Angelini FJ. (2014). Correlation between magnetic resonance imaging and physical exam in assessment of injuries to posterolateralcorner of the knee. Acta OrtopBras 22(3):124-6.
2. Campbell WC (2013). Cirugía Ortopédica (11ª ed). Madrid, España, Vol 2; 2158-2189.
3. Feucht MJ, Bigdon S, Bode G, Salzmann GM, Dovi-Akue D, Südkamp NP, Niemeyer P (2015). Associated tears of the lateral meniscus in anterior cruciate ligament injuries: risk factors for different tear patterns. Journal of Orthopaedic Surgery and Research 10:34.
4. Herbst E, Hoser C, Tecklenburg K, Filipovic M, Dallapozza C, Herbort M, Fink C. (2014). The lateral femoral notch sign following ACL injury: frequency, morphology and relation to meniscal injury and sports activity. Knee Surg Sports Traumatol Arthrosc May 6.
5. Illingworth KD, Hensler D, Casagranda B, Borrero C, van Eck CF, Fu FH. (2014). Relationship between bone bruise volume and the presence of meniscal tears in acute anterior cruciate ligament rupture. Knee Surg Sports Traumatol Arthrosc Sep;22(9):2181-6.
6. Insall JN, Scott WN: Knee (2006). (3ª ed). Madrid, España. Vol 1; 585-840.
7. Kyoung H, Jae H, Kang-Il K. (2011). Bone Contusion and Associated Meniscal and Medial Collateral Ligament Injury in Patients with Anterior Cruciate Ligament Rupture. J Bone Joint Surg Am 93:1510-8.
8. Laundre BJ, Collins MS, Bond JR, Dahm DL, Stuart MJ, Mandrekar JN (2009). MRI accuracy for tears of the posterior horn of the lateral meniscus in patients with acute anterior cruciateligament injury and the clinical relevance of missed tears. AJR Am J Roentgenol Aug;193(2):515-23.
9. Nam TS, Kim MK, Ahn JH (2014). Efficacy of magnetic resonance imaging evaluation for meniscal tear in acute anterior cruciate ligament injuries. Arthroscopy Apr;30(4):475-82.
10. Noyes FR, Barber-Westin SD (2012). Treatment of meniscus tears during anterior cruciate ligament reconstruction. Arthroscopy 28:123–30.
11. Papalia R, Torre G, Vasta S, Zampogna B, Pedersen DR, Denaro V, Amendola A (2015). Bone bruises in anterior cruciate ligament injured knee and long-term outcomes. A review of the evidence. Journal of Sports Medicine 6 37–48.
12. Viskontas DG, Giuffre BM, Duggal N, Graham D, Parker D and Coolican M (2008). Bone Bruises Associated With ACL Rupture Correlation With Injury Mechanism. Am. J. Sports Med 36; 927-933.
13. Wittstein J, Vinson E, Garrett W (2014). Comparison Between Sexes of Bone Contusions and Meniscal Tear Patterns in Noncontact Anterior Cruciate Ligament Injuries. Am J Sports Med Mar 25;42(6):1401-1407.
14. Wyatt RW, Inacio MC, Liddle KD, Maletis GB (2013). Factors associated with meniscus repair in patients undergoing anterior cruciate ligament reconstruction. Am J Sports Med 41:2766–71.