Consecuencias Fisiológicas del Reposo en Cama
Kristin J Stuempfle1 y Daniel G Drury1
Department of Health Sciences, Gettysburg, College, Gettysburg, PA, Estados Unidos.
Artículo publicado en el journal PubliCE, Volumen 0 del año 2007.
Publicado 20 de febrero de 2008
Resumen
Palabras clave: desacondicionamiento, inactividad, desuso
INTRODUCCION
El reposo en cama constituye un antiguo tratamiento para tratar lesiones y enfermedades agudas y crónicas. Puede haber empezado con Hipócrates, el padre de la medicina, quien sugirió que “en cada movimiento del cuerpo, cada vez que se sobrelleva el dolor, el mismo va a ser aliviado mediante reposo” (1). El reposo en cama fue recomendado en el siglo 19 como el principal tratamiento para muchos desórdenes (2). Sin embargo, en el sigo 20, los médicos y científicos se dieron cuenta de los efectos perjudiciales del reposo en cama prolongado (3). Los estudios clásicos de reposo en cama luego de la Segunda Guerra Mundial documentaron el desacondicionamiento que ocurre luego del reposo en cama (3). El comienzo de los vuelos espaciales tripulados en 1960 incrementó el número de estudios acerca de reposo en cama, los cuales revelaron los efectos fisiológicos perjudiciales de la inactividad (3). Allen et al., condujeron una búsqueda exhaustiva de la literatura médica desde 1966 hasta 1998, la cual proporcionó evidencia adicional acerca del perjuicio del reposo en cama para cualquier condición médica (4). En 15 estudios que investigaron el reposo en cama como un tratamiento principal para una variedad de condiciones, ningún resultado mejoró significativamente y nueve empeoraron significativamente (incluyendo dolor de la espalda baja agudo, hipertensión proteinúrica durante el embarazo, infarto al miocardio, y hepatitis infecciosa aguda) (4). En pruebas de 24 horas que investigaron el reposo en cama luego de un procedimiento médico, ningún resultado mejoró significativamente, y ocho empeoraron significativamente (incluyendo pinchazo lumbar, anestesia en la columna, radiculografía, y cateterización cardíaca) (4).
El confinamiento en cama causa una disminución del gradiente de presión hidrostática dentro del sistema cardiovascular, descarga de fuerzas sobre los músculos esqueléticos y los huesos y reducción del gasto energético total. Las adaptaciones fisiológicas resultantes afectan negativamente a la mayoría de los sistemas de órganos del cuerpo (3). Este trabajo se centra sobre los efectos del reposo en cama sobre los sistemas cardiovascular, muscular, y esquelético, los sistemas de órganos que exhiben el desacondicionamiento más pronunciado.
EFECTOS DEL REPOSO EN CAMA SOBRE EL SISTEMA CARDIOVASCULAR
El sistema cardiovascular funciona en forma óptima mientras contrarresta a la gravedad en una posición de pie (5). Una interacción coordinada entre el sistema cardiovascular y nervioso asegura una perfusión sanguínea adecuada al cerebro y otros órganos. Cuando el cuerpo asume una posición horizontal por un período de tiempo prolongado durante el reposo en cama, ocurre el desacondicionamiento del sistema cardiovascular (5).
El máximo consumo de oxígeno (VO2 máx.) es comúnmente usado para evaluar la función cardiovascular tanto en la salud como en la enfermedad. El reposo en cama disminuye el VO2 máx., y el grado de la pérdida depende de la longitud del reposo en cama, con una disminución del VO2 máx. de aproximadamente 0,9% por día durante 30 días de reposo en cama (6). La disminución en el VO2 máx. durante el reposo en cama parece ser independiente del sexo o la edad (7-9). Sin embargo, los individuos con mayor aptitud física pueden experimentar una disminución absoluta mayor en el VO2 máx. en comparación con los individuos de menor aptitud física (7, 8, 10, 11).
La disminución en el VO2 máx. luego del reposo en cama puede ser atribuida tanto a efectos cardíacos como periféricos, aunque predominan los efectos cardíacos (Figura 1).
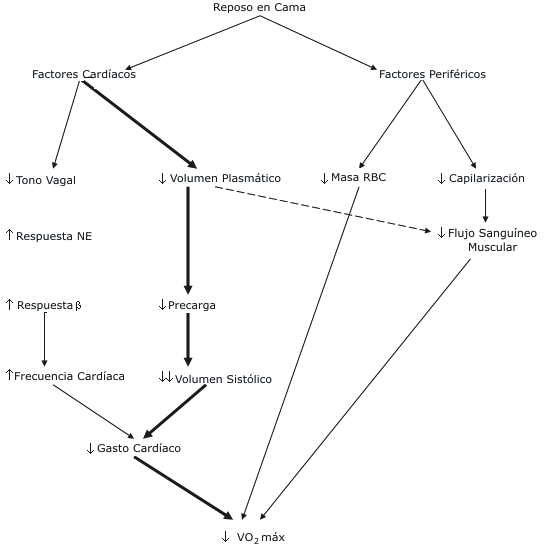
Figura 1. Mecanismos cardiovasculares que afectan al VO2 máx.
Luego del reposo en cama. NE: noerpinefrina; RBC: células rojas sanguíneas.
Figura modificada de Convertido (6).
Una disminución de 26% en el VO2 máx. en cinco hombres después de 20 días de reposo en cama fue acompañada de una disminución similar del 26% en el gasto cardíaco (11). De manera similar, una disminución de 17% en el VO2 máx. luego de 10 días de reposo en cama en 12 hombres fue el resultado de una disminución del 23% en el gasto cardíaco (6). Un cambio en la frecuencia cardíaca no es el factor responsable de la disminución del gasto cardíaco luego del reposo en cama. De hecho, ha sido observado que tanto la frecuencia cardíaca de reposo como la máxima se incrementan luego del reposo en cama (6). El incremento en la frecuencia cardíaca de
reposo puede deberse a una disminución en el tono vagal (12), y al incremento en la frecuencia cardíaca máxima puede ser causado por un incremento en la liberación de norepinefrina y un incremento en la sensibilidad de los receptores cardíacos β-adrenérgicos (6). La causa principal de la disminución del gasto cardíaco y el VO2 máx. luego del reposo en cama es la reducción en el volumen sistólico (6). La reducción en el volumen sistólico no es causada por un cambio en la contractilidad. De hecho, la contractilidad y la fracción de eyección parecen incrementarse luego del reposo en cama, debido al incremento de la sensibilidad de los receptores cardíacos β-adrenérgicos (13). En su lugar, el mecanismo principal para la reducción en el volumen sistólico luego del reposo en cama es la disminución de la precarga, debido a la reducción del volumen plasmático (6). Durante las 24-48 horas iniciales del reposo en cama, ocurre una rápida diúresis, la cual resulta en una reducción de 10-20% en el volumen plasmático (14). Además, el compliance venoso se incrementa en un 20-25% con el reposo en cama, lo cual resulta en una acumulación venosa en las extremidades inferiores cuando se reasume la posición de pie, y en una reducción del volumen sistólico (15, 16).
Aunque la disminución del volumen sistólico y del gasto cardíaco son las causas principales para la disminución en el VO2 máx. luego del reposo en cama, los factores periféricos también pueden contribuir (Figura 1). El reposo en cama prolongado resultó en una disminución del 9% en la masa de células rojas sanguíneas, lo cual comprometió la capacidad de transporte de oxígeno de la sangre, y quizás contribuyó a la disminución del VO2 máx. (17). Además, la disminución de la capilarización y del flujo sanguíneo muscular luego del reposo en cama también pueden disminuir el VO2 máx. (16).
Además de la reducción en el VO2 máx., el reposo en cama resulta en complicaciones adicionales en el sistema cardiovascular, incluyendo alteraciones en la tolerancia ortostática, y un incremento en la frecuencia de trombos venosos. La hipertensión ortostática ocurre luego del reposo en cama y puede ser causada por una disminución del volumen plasmático (14, 18, 19). El tromboembolismo venoso puede ser una complicación seria del reposo en cama (20). Los pacientes con trombo venoso tienen un 50% de posibilidad de desarrollar una embolia pulmonar (21), y la mortalidad del embolismo pulmonar no tratado es de 20-35% (22). La duración del reposo en cama está directamente relacionada a la frecuencia de trombosis venosa (20).
EFECTOS DEL REPOSO EN CAMA SOBRE EL SISTEMA MUSCULAR
Al igual que el sistema cardiovascular, el sistema muscular funciona de manera óptima cuando soporta el cuerpo en posición de pie contra la gravedad. Los músculos antigravitatorios del cuello, la espalda baja, el abdomen, los glúteos, las piernas y pantorrillas son especialmente importantes para mantener la postura erecta (5). El reposo en cama resulta en un desuso de estos músculos, lo cual conduce al deterioro en la estructura y función muscular (5).
La respuesta predominante del músculo esquelético a la disminución del uso durante el reposo en cama, es la atrofia. La atrofia progresivamente se incrementa con la duración del reposo en cama (23), tal como ha sido reportado por los cambios en el volumen muscular, área de sección transversal muscular y área de sección transversal de las fibras musculares durante y luego del reposo en cama (Figura 2).
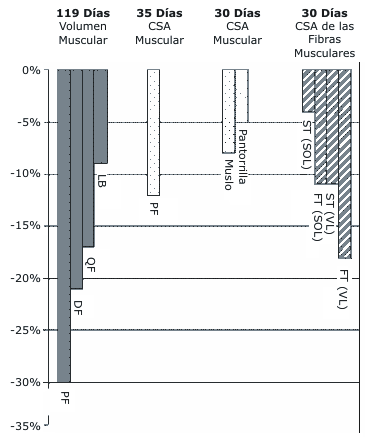
Figura 2. Cambios en la masa muscular luego del reposo en cama. Datos de
119 días de LeBlanc (24), datos de 35 días de LeBlanc (25), datos de área de
sección transversal muscular de 30 días de Convertino (16), y datos de área de
sección transversal de fibras musculares de 30 días de Hikida (26). CSA: área de
sección transversal muscular; PF: flexor plantar; DF: dorsiflexor; QH:
cuadriceps e isquiotibiales; LB: espalda baja; ST: fibras de contracción lenta;
SOL: soleo; FT: fibras de contracción rápida; VL: vasto lateral.
Luego de 119 días de reposo en cama, el volumen muscular disminuyó en los flexores plantares del tobillo (-30%), los dorsiflexores del tobillo (-21%), cuadriceps e isquiotibiales (-16 a -18%) y los músculos intrínsecos de la espalda baja (-9%) (24). El área de sección transversal muscular de los flexores plantares del tobillo disminuyó un 12% luego de 35 días de reposo horizontal en cama (25). Una atrofia similar ocurrió en el muslo (-8%) y en la pantorrilla (-5%) luego de 30 días de reposo en cama con la cabeza inclinada hacia abajo (16). Los datos de biopsia muscular luego de 30 días de reposo en cama con la cabeza inclinada hacia abajo revelaron una disminución del 8% en el área de sección transversal de las fibras de contracción lenta, y una disminución del 15% en el área de sección transversal de las fibras de contracción rápida (26). El balance nitrogenado negativo, indicativo de un desequilibrio entre la síntesis y degradación de proteínas del músculo esquelético, es un marcador temprano de la atrofia muscular que ocurre con el reposo en cama (23). La excreción urinaria de nitrógeno se incrementa significativamente con 5 días de reposo en cama (23), y alcanza un pico durante la segunda semana de reposo en cama en un 21-40% arriba de la condición inicial (27).
Además de la atrofia, el reposo en cama resulta en cambios adicionales en el músculo esquelético. Las biopsias musculares del vasto lateral y del soleo luego de 30 días de reposo en cama revelaron un número de cambios ultraestructurales, incluyendo alteración de la línea Z, desorganización miofibrilar, edema celular, y mitocondrias en el espacio extracelular, sugiriendo un daño al sarcolema (26). Luego del reposo en cama también ocurre un déficit en el transporte y utilización de oxígeno. 30 días de reposo en cama resultaron en una disminución del 38% en el flujo sanguíneo máximo a la pantorrilla (16) y una disminución de la actividad de las enzimas oxidativas del músculo esquelético tanto en el vasto lateral como en el soleo (26).

Tabla 1. Cambios en la fuerza máxima muscular luego del reposo en cama.
La mayor disminución en la fuerza se produce en los músculos antigravitatorios (28, 29). La fuerza máxima de los flexores de la rodilla (-6%) y extensores de la rodilla (-19%) disminuyó luego de 30 días de reposo en cama (28). 35 días de reposo en cama causaron una disminución en la fuerza máxima de los flexores plantares del tobillo (-25%), dorsiflexores del tobillo (-8%), flexores de la rodilla (-8%), extensores de la rodilla (-19%) y flexores del codo (-7%) (29). De forma similar, fueron observados disminuciones de la fuerza máxima de 26% en los flexores plantares del tobillo luego de 35 días de reposo en cama (25).
Parte de la disminución en la fuerza máxima luego del reposo en cama puede ser el resultado de una reducción en la eficiencia eléctrica muscular (23). Luego de siete días de vuelo espacial, hay un incremento del índice de actividad EMG sobre unidad de producción de fuerza en los extensores del tobillo, sugiriendo un incremento en la cantidad de actividad neural requerida para producir la misma producción de fuerza luego del desuso. Esta eficiencia eléctrica alterada puede ser causada por cambios en el reclutamiento de unidades motoras (23).
Los efectos de la disminución de la fuerza muscular y los cambios neuromusculares sobre la postura, equilibrio y el modo de andar pueden constituir una preocupación significativa. En los primeros pocos días luego de regresar del espacio, los astronautas exhiben un incremento en la oscilación postural, cambios en el modo de andar, y un desmejoramiento del sentido cinestésico (30, 31). Estos factores también contribuyen al incremento del riesgo de caídas en los ancianos (23).
EFECTOS DEL REPOSO EN CAMA SOBRE EL SISTEMA ESQUELETICO
De manera similar a los sistemas cardiovascular y muscular, el sistema esquelético también funciona en forma óptima cuando es expuesto a la gravedad. La integridad ósea es mantenida por las cargas mecánicas impuestas por el transporte del peso en la posición erecta y la contracción de los músculos esqueléticos. El mantenimiento de una masa ósea normal requiere un equilibrio entre la formación de hueso nuevo por parte de los osteoblastos y la resorción de hueso viejo por parte de los osteoclastos. Normalmente, las velocidades de estos dos eventos son iguales, y la masa ósea permanece constante. Sin embargo, la ausencia de la actividad normal de transporte de peso durante el reposo en cama altera este equilibrio, y es favorecida la resorción, resultando inicialmente en una alteración en el equilibrio del calcio, y luego en una pérdida de hueso (5).
El incremento en la resorción incrementa transitoriamente el calcio sérico, resultado en un incremento en la excreción urinaria de calcio. La hipercalciuria es observada rutinariamente en la primera semana de reposo en cama, y el calcio urinario alcanza un pico de 60% arriba de los valores normales entre la quinta y séptima semana de reposo en cama (23). El calcio fecal también se incrementa durante la primera semana de reposo en cama, contribuyendo al balance de calcio negativo (23). El calcio fecal se incrementa debido a una reducción en la absorción del calcio intestinal (23). La absorción de calcio disminuye desde un 31 a un 24% de la ingesta dietaria a través de 17 semanas d reposo en cama (32).
La pérdida de calcio óseo durante el reposo en cama es el resultado de un incremento en la resorción ósea por parte de los osteoclastos y no de cambios endocrinos. La hormona paratifoidea (PTH) promueve la liberación de calcio desde el hueso, y estimula a los riñones para que liberen a la forma activa de la vitamina D, 1,25-dihidroxivitamina D, la cual incrementa la absorción de calcio (33). La PTH disminuye (34-36) o no cambia (32) durante el reposo en cama, y la 1,25-dihidroxivitamina D disminuye (32, 34-36).
El balance de calcio negativo causado por el reposo en cama eventualmente resulta en una disminución de la masa ósea (Figura 3).
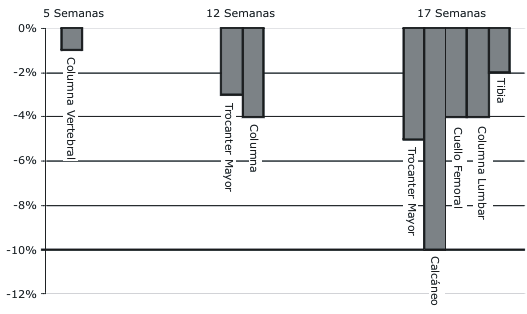
Figura 3. Cambios en la densidad ósea en diferentes sitios observados
luego del reposo en cama. Datos de cinco semanas de LeBlanc (37), datos de 12
semanas de Zerwekh (34), y datos de 17 semanas de LeBlanc (38).
Los huesos de los miembros inferiores son los más susceptibles a la disminución de la masa ósea (23). La masa ósea en la columna vertebral disminuyó un 0,9% luego de cinco semanas de reposo en cama (37). La masa ósea del trocánter mayor disminuyó un 4% y la masa ósea de la columna disminuyó un 3% luego de 12 semanas de reposo en cama (34). 17 semanas de reposo en cama resultaron en pérdidas significativas en la masa ósea del calcáneo (-10%), trocánter mayor (-5%), cuello femoral (-4%), columna lumbar (-4%) y tibia (-2%), mientras que no ocurrieron cambios significativos en el radio o el cúbito (38).
Los cambios en los marcadores bioquímicos de la resorción y formación ósea pueden ser usados para monitorear cambios en el esqueleto luego del reposo en cama. Los marcadores de la resorción ósea, tales como la deoxipiridinolina, y el N-telopéptido aumentan luego del reposo en cama (32, 34, 39, 40). De manera contraria, no ocurren cambios en la formación de de marcadores óseos (fosfatasa alcalina, osteocalcina sérica, propétido procolágeno Tipo I) luego del reposo en cama (34, 40).
El análisis histomorfométrico del hueso a partir de muestras de biopsias es la única forma directa de determinar si los cambios en la masa ósea luego del reposo en cama resultan de un incremento en la resorción de hueso viejo o de una disminución de la formación de hueso nuevo. Las biopsias de la cresta ilíaca luego de 120 días de reposo en cama revelaron un incremento significativo en la superficie de resorción ósea, indicando un incremento de la actividad de los osteoclastos (41). De manera contraria, no ocurrieron cambios significativos en la formación de matriz ósea no mineralizada, aunque la subsiguiente mineralización de matriz ósea recientemente formada pareció ser perjudicada (41).
El cambio en la masa ósea puede no tener un impacto inmediato sobre la capacidad funcional de un individuo luego del reposo en cama, tal como los cambios en los sistemas cardiovascular y muscular. Sin embargo, el individuo tiene un incremento del riesgo de sufrir fracturas óseas (23). Cada sitio óseo parece tener una masa ósea específica que constituye un “umbral de fractura”. Cuando la masa ósea cae debajo de este umbral, el hueso es muy susceptible a sufrir una fractura, aun con un trauma mínimo (42). Las disminuciones en la masa ósea luego del reposo en cama, acopladas con el incremento en la fuerza muscular y posibles cambios en el equilibrio y en el modo de andar (43), incrementan significativamente el riesgo de sufrir fracturas óseas aun con caídas menores (23).
CONCLUSION
A partir de las investigaciones disponibles, está claro que el reposo en cama prolongado tiene efectos fisiológicos adversos sobre los sistemas cardiovascular, muscular y esquelético. Este desacondicionamiento por el reposo en cama puede ser explicado independientemente de enfermedades o desórdenes. Mucho de los efectos negativos comienzan dentro de algunos días de confinamiento, pero sus consecuencias pueden durar mucho más. Es importante para los clínicos reconocer estos efectos deletéreos, y limitar el reposo en cama tanto como sea posible. Además, es importante conocer que la recuperación ambulatoria y la actividad física pueden ayudar a limitar los efectos del desacondicionamiento del reposo en cama.
Dirección para Envío de Correspondencia
Stuempfle, KJ, PhD, FACSM, ATC, Department of Health Sciences, Gettysburg College, Gettysburg, PA, USA, 17325. Teléfono: (717) 337-6448; Fax: (717) 337-6447; correo electrónico: kstuempf@gettysburg.edu.
Referencias
1. Hippocrates (1849). The genuine works of Hippocrates. London: The Sydenham Society
2. Hilton J (1863). On the influence of mechanical and physiological rest in the treatment of accidents and surgical diseases and the diagnostic value of pain. London: Bell and Daldy
3. Convertino VA (1997). An overview of the issues: physiological effects of bed rest and restricted physical activity. Med. Sci. Sports Exerc. 29: 187-190
4. Allen C, Glasziou P and Del Mar C (1999). Bed rest: a potentially harmful treatment needing more careful evaluation. Lancet 354: 1229-1233
5. Krasnoff J and Painter P (1999). The physiological consequences of bed rest and inactivity. Advances in Renal Replacement. Therapy 6: 124-132
6. Convertino VA (1997). Cardiovascular consequences of bed rest: effect on maximal oxygen uptake. Med. Sci. Sports Exerc. 29: 191-196
7. Convertino VA. Exercise responses after inactivity. In: H. Sandler and J. Vernikos (1986). Inactivity: physiological effects. Orlando: Academic Press, Inc, 149-191
8. Convertino V, Goldwater D and Sandler H (1986). Bedrest-induced peak VO<sub>2</sub> máx reduction associated with age, gender, and aerobic capacity. Aviat Space Environ Med 57:17-22
9. Convertino V, Stremel R, Bernauer E and Greenleaf J (1977). Cardiorespiratory responses to exercise after bed rest in men and women. Acta Astronautica 4:895-905
10. Convertino V, Karst G, Kinzer S, Williams D and Goldwater D (1985). Exercise capacity following simulated weightlessness in trained and nontrained subjects (abstract). Aviat Space Environ Med 56:489
11. Saltin B, Blomqvist G, Mitchell J, Johnson R, Wildenthal K and Chapman C (1968). Response to exercise after bed rest and after training. Circulation 38:1-78
12. Crandall C, Engelke K, Pawelczyk J, Raven P and Convertino V (1994). Power spectral and time based analysis of heart rate variability following 15 days simulated microgravity in humans. Aviat Space Environ Med 65:1105-1109.
13. Hung J, Goldwater D, Convertino V, McKillop J, Goris M and DeBusk R (1983). Mechanisms for decreased exercise capacity after bed rest in normal middle-aged men. Am J Cardiol 51:344-348
14. Convertino VA (1996). Clinical aspects of the control of plasma volume at microgravity and during return to one gravity. Med. Sci. Sports Exerc. 28:S45-S52
15. Convertino V, Doerr D and Stein S (1989). Changes in size and compliance of the calf after 30 days of simulated microgravity. J. Appl. Physiol. 66:1509-1512
16. Convertino V, Doerr D, Mathes K, Stein S and Buchanan P (1989). Changes in volume, muscle compartment, and compliance of the lower extremities in man following 30 days of exposure to simulated microgravity. Aviat Space Environ Med 60: 653-658
17. Convertino V, Goldwater D and Sandler H (1984). VO<sub>2</sub> máx kinetics of constant-load exercise following bed-rest-induced deconditioning.. J. Appl. Physiol. 57:1545-1550
18. Greenleaf J and Kozlowski S (1982). Physiological consequences of reduced physical activity during bed rest. Exerc. Sports Sci. Rev. 10:84-119
19. Sandler H (1986). Cardiovascular effects of inactivity. In: H. Sandler and J. Vernikos. Inactivity: physiological effects. Orlando Academic Press, Inc, 11-47
20. Dittmer D and Teasell R (1993). Complications of immobilization and bed rest. Can Fam Physician 39: 1428-1437.
21. Hirsh J (1982). Natural history and clinical features of venous thrombosis. In: R. Colman, J. Hirsh, V. Marder and E. Salzman. Hemostasis and thrombosis: basic principles and clinical practice. Philadelphia: JB Lippincott, 831-843
22. Tibbutt D and Chesterman C (1976). Pulmonary embolism: current therapeutic concepts. Drugs 11: 161-192
23. Bloomfield S (1997). . Changes in musculoskeletal structure and function with prolonged bed rest. Med. Sci. Sports Exerc. 29:197-206
24. Leblanc A, Schneider V, Evans H, Pientok C, Rowe R and Spector E (1992). Regional changes in muscle mass following 17 weeks of bed rest. J. Appl. Physiol. 73:2172-2178
25. Leblanc A, Gogia P, Schneider V, Krebs J, Schonfeld E and Evans H (1988). Calf muscle area and strength changes after 5 weeks of horizontal bed rest. Am J Sports Med 16: 624-629
26. Hikida R, Gollnick P, Dudley G, Convertino V and Buchanan P (1989). Structural and metabolic characteristics of human skeletal muscle following 30 days of simulated microgravity. Aviat Space Environ Med 60:664-670
27. Deitrick J, Whedon G and Shorr E (1948). Effects of immobilization upon various metabolic and physiologic functions of normal men. Am J Med 4:3-36
28. Dudley G, Duvoisin M, Convertino V and Buchanan P (1989). Alterations of the in vivo torque-velocity relationship of human skeletal muscle following 30 days exposure to simulated microgravity. Aviat Space Environ Med 60:659-663
29. Gogia P, Schneider V, Leblanc A, Krebs J, Kasson C and Pientok C (1988). Bed rest effect on extremity muscle torque in healthy men. Arch Phys Med Rehabil 69:1030-1032
30. Purakhin Y, Kakurin L, Georgiyevskiy V, Petukhov B and Mikhaylov V (1972). Regulation of vertical posture after flight on the "Soyuz-6"-"Soyuz-8" ships and 120 day hypokinesia. Kosmicheskaya Biologiya i Meditsina 6:74-82
31. Chekirda I, Bogdashevskiy R, Yeremin A and Kolosov I (1970). Coordination structure of walking of Soyuz-9 crew members before and after flight. Kosmicheskaya Biologiya i Meditsina 5:71-77
32. Leblanc A, Schneider V, Spector E, Evans H, Rowe R, Lane H, Demers L and Lipton A (1995). Calcium absorption, endogenous excretion, and endocrine changes during and after long-term bed rest. Bone 16:301S-304S
33. Giangregorio L and Blimkie C (2002). Skeletal adaptations to alterations in weight-bearing activity: a comparison of models of disuse osteoporosis. Sports Med. 32:459-476
34. Zerwekh J, Ruml L, Gottschalk F and Pak C (1998). The effects of twelve weeks of bed rest on bone histology, biochemical markers on bone turnover, and calcium homeostasis in eleven normal subjects. J Bone Miner Res 13:1594-1601
35. Arnaud S, Sherrard D, Maloney N, Whalen R and Fung P (1992). Effects of 1-week head-down tilt bed rest on bone formation and the calcium endocrine system. Aviat Space Environ Med 63:14-20
36. Uebelhart D, Bernard J, Hartmann D, Moro L, Roth M, Uebelhart B, Rehailia M, Mauco G, Schmitt D, Alexandre C and Vico L (2000). Modifications of bone and connective tissue after orthostatic bed rest. Osteoporos Int 11:59-67
37. Leblanc A, Schneider V, Krebs J, Evans H, Jhingran S and Johnson P (1987). Spinal bone mineral after 5 weeks of bed rest. Calcif Tissue Int 41:259-261
38. Leblanc A, Schneider V, Evans H, Engelbretson D and Krebs J (1990). Bone mineral loss and recovery after 17 weeks of bed rest. J Bone Miner Res 5:843-850
39. Smith S, Nillen J, Leblanc A, Lipton A, Demers L, Lane H and Leach C (1998). Collagen cross-link excretion during space flight and bed rest. J Clin Endocrinol Metab 83:3584-3591
40. Lueken S, Arnaud S, Taylor A and Baylink D (1993). Changes in markers of bone formation and resorption in a bed rest model of weightlessness. J Bone Miner Res 8:1433-1438
41. Vico L, Chappard D, Alexandre C, Palle S, Minaire S, Riffat G, Morukov B and Rakhmanov S (1987). Effects of a 120 day period of bed-rest on bone mass and bone cell activities in man: attempts at countermeasure. Bone Miner 2:383-394
42. Ross P, Wasnich R and Vogel J (1988). Detection of prefracture spinal osteoporosis using bone mineral absorptiometry. J Bone Miner Res 3:1-11
43. Dupui P, Montoya R, Costes-Salon M, Severac A and Guell A (1992). Balance and gait analysis after 30 days -6 degrees bed rest: influence of lower-body negative-pressure sessions. Aviat Space Environ Med 63:1004-10