DIABETES TIPO 1 Y DEPORTE. ¿ SON COMPATIBLES?
Publicado 27 de febrero de 2017, 12:03
Hoy os queremos dejar un resumen del artículo publicado en Lancet recientemente sobre diabetes y ejercicio:
Riddell, M. C., Gallen, I. W., Smart, C. E., Taplin, C. E., Adolfsson, P., Lumb, A. N., ... & Annan, F. (2017). Exercise management in type 1 diabetes: a consensus statement. The Lancet Diabetes & Endocrinology.

La diabetes tipo 1 se manifiesta cuando el páncreas pierde su capacidad de producir la hormona insulina. Esta hormona hace posible la utilización de la glucosa por parte de las células del organismo. Las personas con esta patología han de inyectarse insulina de manera externa, llevar una dieta rigurosa con los hidratos de carbono y controlar el nivel de glucosa en sangre cada pocas horas.
Esta tarea se vuelve más dificultosa cuando incorporamos el ejercicio físico a nuestra rutina. Muchos diabéticos tipo 1 se preguntan si es compatible el ejercicio físico con su enfermedad, ya que son muchos los factores que afectan a esta actividad y se ven incapaces de controlarla. La respuesta a esta pregunta es fácil: el ejercicio físico es realmente beneficioso para una persona con diabetes tipo 1. Lo difícil es el camino que hay que realizar hasta encontrar el equilibrio y ajustar todos los factores que afectan al mismo. Es un proceso largo y complejo en el que la motivación y la paciencia juegan un gran papel, pero no hay duda de que merece la pena.
Existen multitud de miedos a la hora de realizar ejercicio físico: pérdida del control de la glucemia, desconocimiento del manejo de la diabetes durante la actividad, hipoglucemias, etc. Estos miedos son inevitables y no desaparecen de inmediato, pero hay que enfrentarse a ellos e ir superándolos poco a poco, con ayuda de expertos especializados en la materia (médicos, entrenadores, nutricionistas, etc).
Afortunadamente, cada día hay más conocimientos acerca de esta enfermedad y nuevos avances científicos y tecnológicos que mejoran la calidad de vida, como por ejemplo las bombas de insulina, los monitores continuos de glucosa, alarmas que detectan hipoglucemias e hiperglucemias… Luego, ¡ya no hay excusas!
RECOMENDACIONES
Recientemente se ha llegado a un consenso (1) sobre el manejo de la diabetes tipo 1 en el deporte. En él se recogen multitud de recomendaciones para conseguir realizar ejercicio físico regular de una manera efectiva y segura. A continuación se muestra una tabla con estrategias generales para un adecuado manejo de la glucosa durante el ejercicio, tanto aeróbico como anaeróbico:
| Panel 1. Concentración de glucosa en sangre antes del comienzo del ejercicio físico y recomendación de estrategias para el manejo de la glucosa |
| Los hidratos de carbono ingeridos ayudan a estabilizar la glucemia al inicio del ejercicio físico. La glucosa en sangre antes de comenzar el ejercicio también debe ser vista desde un contexto más amplio. Los factores a considerar incluyen tendencias dirigidas a optimizar las concentraciones de glucosa e insulina, la seguridad del paciente, y las preferencias individuales basadas en la experiencia. Los hidratos de carbono ingeridos necesitan aumentarse si la circulación de insulina es alta en el momento del ejercicio. |
| Glucemia inicial al ejercicio por debajo de los niveles recomendados (<5 mmol/L; <90 mg/dL)
|
| Glucemia inicial al ejercicio cercana a los niveles recomendados (5-6,9 mmol/L; 90-124 mg/dL)
|
| Glucemia inicial al ejercicio en los niveles recomendados (7-10 mmol/L; 126-180 mg/dL)
|
| Glucemia inicial al ejercicio ligeramente por encima de los niveles recomendados (10,1-15 mmol/L; 182-270 mg/dL)
|
| Glucemia inicial al ejercicio por encima de los niveles recomendados (>15 mmol/L; >270 mg/dL)
|
| Obtenido y traducido de Riddell, M. C., Gallen, I. W., Smart, C. E., Taplin, C. E., Adolfsson, P., Lumb, A. N., ... & Annan, F. (2017). Exercise management in type 1 diabetes: a consensus statement. The Lancet Diabetes & Endocrinology. |
Es esencial tener en cuenta todos los factores que afectan directa o indirectamente a la diabetes durante el ejercicio físico para minimizar los riesgos asociados:
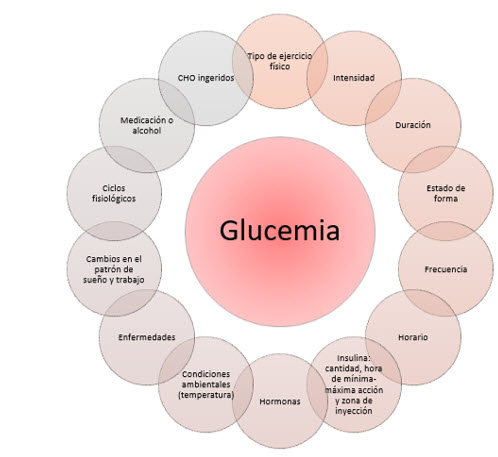
Figura 1. Factores que pueden afectar a la glucemia. Elaboración propia.
También es fundamental entender cómo afecta cada tipo de ejercicio físico a la diabetes para poder realizar las adaptaciones necesarias. En un ejercicio aeróbico y mantenido en el tiempo (carrera, bici…), la glucosa en sangre desciende notablemente en la mayoría de las personas diabéticas, mientras que en un ejercicio anaeróbico intenso (sprint, pesas…) la glucosa tiende a elevarse. Y es por eso que en los ejercicios mixtos (fútbol, baloncesto…), la concentración de glucosa en sangre suele mantenerse estable y/o puede fluctuar dependiendo de cada persona. En las 12-24 horas siguientes al ejercicio, el riesgo de hipoglucemia es elevado (sobre todo hipoglucemia nocturna) debido a la alta demanda de glucosa para reponer los depósitos de glucógeno gastados. Por lo tanto se ha de aumentar la vigilancia durante la noche y disminuir la dosis de insulina en las horas posteriores al ejercicio. Del mismo modo, aquellas personas que tengan diabetes y entrenen por la tarde-noche, deben conocer mejor esta respuesta para evitar posibles riesgos nocturnos.
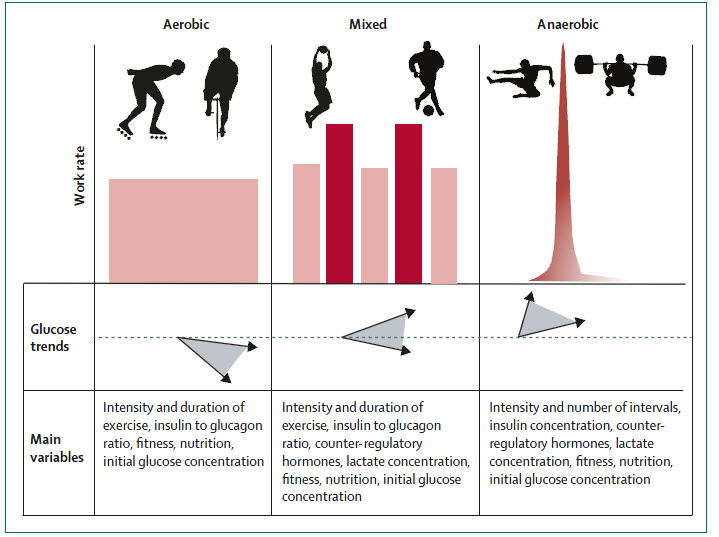
Figura 2. Variabilidad de las respuestas de glucosa en sangre en los distintos tipos de ejercicio en personas con diabetes tipo 1
Otro aspecto importante a tener en cuenta es el índice glucémico de los hidratos de carbono (CHO) que ingerimos antes, durante y después del ejercicio físico. Conocer el tiempo de absorción de cada alimento y cómo afecta de manera individual es esencial para optimizar la glucemia durante el ejercicio. Los CHO de índice glucémico medio-bajo son ideales para antes del ejercicio (aunque depende mucho del tipo y del valor inicial de glucosa en sangre) para mantener una glucemia estable durante la práctica del ejercicio, ya que la absorción de este tipo de alimentos es lenta. Durante y después (si los valores de glucemia son <100-120 mg/dL) se han de consumir CHO de índice glucémico alto, ya que su absorción es rápida, y así la glucosa pueda llegar con rapidez a la sangre y músculos. Algún ejemplo de alimentos de índice glucémico alto populares entre deportistas son: bebidas isotónicas, zumos, geles y tabletas de glucosa, etc.
A continuación se muestra una tabla con las recomendaciones de hidratos de carbono necesarios para el rendimiento de ejercicios aeróbicos y la prevención de hipoglucemias:
| Rendimiento en ejercicios aeróbicos en atletas con y sin diabetes | Prevención de la hipoglucemia ante bajas condiciones de insulina | Prevención de la hipoglucemia ante altas condiciones de insulina | |
| Comida (baja en grasas, bajo índice glucémico) consumida antes del ejercicio | Consumo mínimo de 1 g de CHO por kg de peso acorde a la intensidad y tipo de ejercicio | Consumo mínimo de 1 g de CHO por kg de peso acorde a la intensidad y tipo de ejercicio | Consumo mínimo de 1 g de CHO por kg de peso acorde a la intensidad y tipo de ejercicio |
| Comida o tentempié consumido justo antes del ejercicio (alto índice glucémico) | No se requieren CHO para el rendimiento | Si la concentración de glucosa en sangre es menos de 5 mmol/L (< 90 mg/dL), ingerir 10-20 g de CHO | Si la concentración de glucosa en sangre es menos de 5 mmol/L (< 90 mg/dL), ingerir 20-30 g de CHO |
| Comida consumida después del ejercicio | 1-1.2 g de CHO por kg de peso | Siga la guía de nutrición deportiva para maximizar la recuperación con los ajustes adecuados de insulina para el manejo de la glucemia | Siga la guía de nutrición deportiva para maximizar la recuperación con los ajustes adecuados de insulina para el manejo de la glucemia |
| Ejercicio (> 30 min) | No se requieren CHO para el rendimiento | Si la concentración de glucosa en sangre es menos de 5 mmol/L (< 90 mg/dL), ingerir 10-20 g de CHO | Puede que necesite 15-30 g para prevenir o tratar la hipoglucemia |
| Ejercicio (30-60 min) | Pequeñas cantidades de CHO (10-15g/h) podría mejorar el rendimiento | Ejercicio aeróbico leve-moderado: ingerir pequeñas cantidades de CHO (10-15g/h) dependiendo de la intensidad del ejercicio y la concentración de glucosa en sangre durante la actividad. Ejercicio de intensidad alta (anaeróbico): no es necesaria la ingesta de CHO durante el ejercicio salvo que la concentración de glucosa en sangre sea < 5 mmol/L (< 90 mg/dL), entonces, ingerir 10-20 g de CHO; reponer las necesidades de CHO después del ejercicio | Puede que necesite 15-30 g de CHO cada 30 min para prevenir la hipoglucemia |
| Ejercicio (60-150 min) | 30-60 g de CHO cada hora | 30-60 g de CHO cada hora para prevenir la hipoglucemia y mejorar el rendimiento | Hasta 75 g de CHO cada hora para prevenir la hipoglucemia y mejorar el rendimiento |
| Ejercicio (> 150 min); mezcla de fuentes de carbohidratos | 60-90 g de CHO cada hora distribuidas durante la actividad (ej: 20-30 g de CHO cada 20 min) Use fuentes de CHO que utilicen diferentes transportadores intestinales (ej: glucosa y fructosa) | Siga la guía de nutrición deportiva (60-90 g/h) con los ajustes adecuados de insulina para el manejo de la glucemia | Siga la guía de nutrición deportiva (60-90 g/h) con los ajustes adecuados de insulina para el manejo de la glucemia |
| Tabla 1. Requerimientos de hidratos de carbono para el rendimiento de ejercicios aeróbicos y la prevención de hipoglucemia | |||
| Obtenido y traducido de Riddell, M. C., Gallen, I. W., Smart, C. E., Taplin, C. E., Adolfsson, P., Lumb, A. N., ... & Annan, F. (2017). Exercise management in type 1 diabetes: a consensus statement. The Lancet Diabetes & Endocrinology | |||
CONCLUSIONES
Estas recomendaciones nos ayudan a entender la diabetes y su comportamiento ante el ejercicio. Las personas más beneficiadas son, sin duda, aquellas que comienzan a realizar ejercicio físico por primera vez o las que deciden incorporar un nuevo deporte a sus vidas diferente al que están habituados. Pero es importante tener presente que las recomendaciones descritas son orientativas, una guía para que, partiendo de ellas, se puedan adaptar a cada situación personal. Esta tarea de “individualización” es compleja y aunque a veces resulte ardua merece la pena el esfuerzo a cambio del resultado que se obtiene finalmente: hay que intentar no caer en la desesperación. Pedir ayuda a un especialista en la materia (nutricionista, médico, enfermero/a), puede ser uno de los pasos fundamentales en el proceso.
Referencias utilizadas:
1. Riddell, M. C., Gallen, I. W., Smart, C. E., Taplin, C. E., Adolfsson, P., Lumb, A. N., ... & Annan, F. (2017). Exercise management in type 1 diabetes: a consensus statement. The Lancet Diabetes & Endocrinology.
Artículo desarrollado por:PAULA GARGÍA GONZALEZ
4º Grado de Nutrición Humana y Dietética. Diabética tipo 1
MI EXPERIENCIA PERSONAL

Pero para mi sorpresa, comenzar a realizar ejercicio físico de manera regular, hizo que mi diabetes se descontrolase todavía más y yo no entendía por qué. Tenía hipoglucemias a todas horas, hiperglucemias inexplicables… pasaron meses hasta dar con “la fórmula”. Mi mayor error fue quizás no pedir ayuda cuando me sentía desesperada al no encontrar el equilibrio entre deporte-glucemia-insulina, mi método consistió básicamente en ‘prueba-error, prueba-error’. Actualmente, con los conocimientos que he adquirido desde aquella época, me doy cuenta de los enormes fallos que cometí. Por ello, os expongo a continuación una serie de consejos que seguramente os ayuden si estáis pensando en empezar a realizar ejercicio físico o simplemente estáis “atascados” en un momento en el que nada os funciona.
Mi consejo para aquellas personas que quieran empezar a hacer deporte o incluso inicien uno nuevo, es que se realicen controles glucémicos constantemente para conocer cómo reacciona su cuerpo ante el ejercicio: un par antes del entrenamiento para comprobar la tendencia, varios durante y otros dos o tres al finalizarlo. Es de gran utilidad anotarlos en una libreta con la dosis de insulina, la ingesta de hidratos de carbono que se ha realizado, la hora y el día, la duración del entrenamiento y otros factores importantes. Hacer esto durante varios días hasta que se consigan ajustar todos estos parámetros.
Los primeros controles de glucemia durante el entrenamiento van a ser caóticos, pero no hay que asustarse por ello, es algo normal. Con el tiempo se terminan estabilizando y controlando. Es una carrera de fondo. No hay que desesperarse. Y si al final no es posible encontrar el ajuste que nos permita entrenar tranquilos y sin alteraciones en la glucemia, habrá que pedir ayuda.
Otro consejo es no relajarse ni dejar de hacerse controles durante la actividad cuando se haya conseguido el buen control de la glucemia durante el ejercicio, ya que éste puede cambiar con el paso del tiempo. Esto es un proceso dinámico porque son muchos los factores que afectan al ejercicio (estrés, nervios, horario, hormonas, estado de forma, frecuencia…).
Para aquellos diabéticos que tengan un miedo importante a las hipoglucemias y que esto les impida realizar ejercicio físico al aire libre, mi consejo es que, en su defecto, lo practiquen en casa (cintas de correr, bicicletas estáticas, pesas…). Si sufren una hipoglucemia podrán detener su actividad y tener a su disposición todo tipo de alimentos, incluso hay una alta posibilidad de que haya alguien en casa que les pueda ayudar. De todos modos, es preferible enfrentarse a estos miedos, además no todo el mundo puede permitirse este tipo de máquinas.
Por lo tanto, es esencial:
- Un control y seguimiento de la glucosa en sangre antes, durante y al final del ejercicio físico (con mayor frecuencia si se ha comenzado recientemente) para evitar alteraciones glucémicas severas y conocerse mejor.
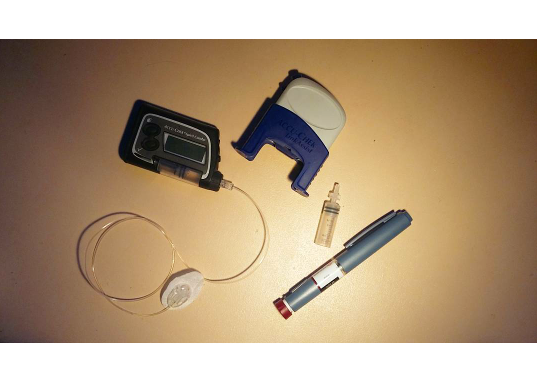
- Llevar siempre consigo el ‘KIT DEL DIABÉTICO’, que consta de: carbohidratos de índice glucémico alto (geles de glucosa, zumos, bebidas isotónicas…), un medidor de glucosa y un bolígrafo de insulina. Este último es importante porque se puede sufrir un hiperglucemia severa que haya que corregir, y aunque se disponga bomba de insulina, ésta puede obstruirse, caerse el catéter, dejar de funcionar…
- Disfrutar del placer de hacer ejercicio. No hay nada mejor que sentirse en forma y superarse cada día. La diabetes no tiene que ser una limitación.
Obesity Management School
info@oms-edu.org
