Limitaciones del IMC (Grandes limitaciones)
Publicado 19 de marzo de 2019, 19:37
Si bien la fórmula del IMC fue desarrollada por el matemático Belga Adolphe Quetelet en 1833, no es muy conocido que aplicó las matemáticas de la astronomía a fenómenos biológicos y su objetivo no era otro más que describir cual era el peso más frecuente para cada talla. Sin embargo, a finales del SXX fue utilizado para un fin que el mismo Quetelet ni siquiera había pensado: estimar la composición grasa de las personas.
La composición corporal no es algo observable a través del IMC, por lo que podemos encontrar personas con una disminuida masa muscular y con un aumento de la grasa corporal, entonces su peso y su IMC resultan normales, cuando en realidad poseen una elevada masa grasa.
Gráfico 1

Actualmente por medio de densitometría o bioimpedancia se estima que, en las personas caucásicas la grasa no debería superar el 25% del peso en el varón y el 32% en la mujer.Pero estos medios no existían primero y luego no estaban al acceso de todos, y al no ser fácil medir en cantidad el contenido de grasa y su variación, la OMS aceptó e incluyo al IMC como un instrumento de medida y control por la facilidad de que para su cálculo son necesarios solo una balanza y un centímetro.
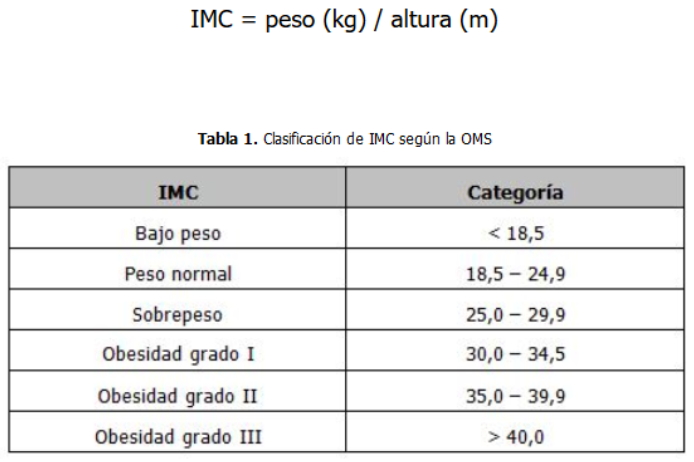
EL índice [IMC: Peso (kg)/Talla (mts.)2] fue tomado como indicador indirecto de la cantidad de grasa y sus variaciones, ya que habían encontrado una buena correlación (un R: 0,70) (1) y con gran facilidad de medición. De la correlación entre IMC y datos de estudios poblacionales, la OMS comenzó a clasificar a la población según su riesgo cardio-metabólico. Tabla 1.
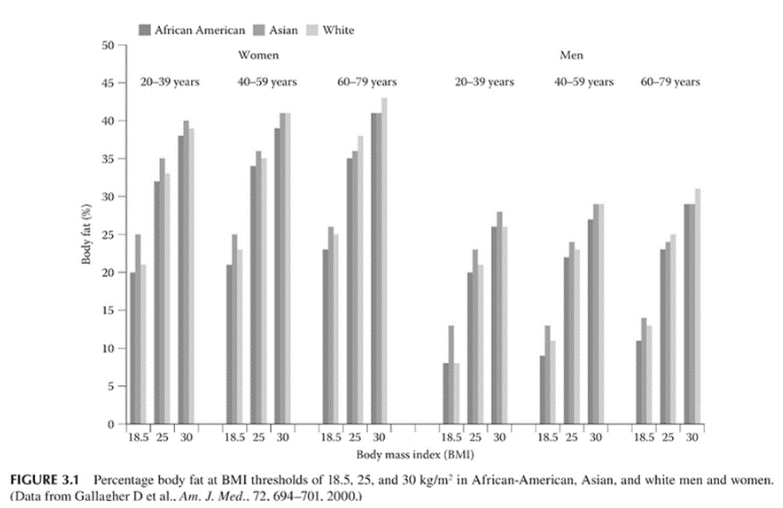
Pero esto es aplicable solamente a la raza caucásica, debido a que las otras presentan una proporción diferente en cuanto a sus composiciones corporales, (masas magra y grasa) (2) lo que implica realizar un ajuste en las clasificaciones, por lo que para un igual valor de IMC encontramos una cantidad de grasa diferente. Hay que resaltar la importancia de que este indicador debe tomarse como una orientación y que su uso es más bien aplicable a estudios poblacionales más que a los individuos.
Es importante subrayar que los resultados de algunas investigaciones sobre una raza o etnia no deben ser extrapolados a otra, ya que hay muchos factores a considerar. Tampoco los de IMC publicados por la OMS pueden ser aplicados a otra raza, a menos que sea la caucásica. Por ejemplo, en los chinos de Hong Kong la prevalencia de Obesidad para un IMC de 30 kg/m2 fue 3,4%, pero cuando se la consideró en función de la cantidad de grasa subió a 26,9%. (3)
Para el mismo nivel de grasa, edad y sexo, el IMC es menor en chinos que en caucásicos (1.9 unidades), en etíopes (4.6 unidades) y en polinesios (4.5 unidades). Esto implica que un mismo valor de IMC tiene interpretaciones diferentes y que los caucásicos son menos grasosos. Por esto ya se considera obesos a los asiáticos cuyo IMC es ≥25 kg/m2 y a los isleños del Pacífico cuando el IMC es mayor a 32. (4)
El síndrome metabólico se desarrolla en japoneses y chinos en valores de IMC de 25 kg/m2 a diferencia de los caucásicos, en los que la prevalencia comienza a incrementarse recién a partir de este nivel para hacerlo de manera evidente al alcanzar el valor de 30, y esto muestran una mayor vulnerabilidad con igual cantidad de grasa, con una clara tendencia a la localización abdominal. (5)
En 2002 la OMS, por medio de su Comité de Expertos, que se comience a considerar como “saludable” para la población asiática un IMC entre 18,5 y 23 kg/m2. Claramente mas bajo que los valores que nos llegan desde muchos ámbitos como normales. (4)
Gráfico 2:
En el caso opuesto tenemos a los polinesios, que tienen una tendencia a mayor musculatura y una menor cantidad de grasa corporal en comparación con los europeos, por lo que se deberían emplear valores de IMC más altos. (5)
Aun si observamos individuos con similares IMC, en todas sus clasificaciones, encontramos personas con respuestas metabólicas alteradas y personas que podemos considerar “metabólicamente sanos”. Al respecto, una consideración muy importante al mirar el problema metabólico de la obesidad es comprender que el aumento de la grasa sobrecarga de manera funcional al adipocito, por lo que podemos encontrar personas con una igual cantidad de grasa y que pueden tener respuestas metabólicas muy diferentes (la funcionalidad adiposa explica en gran parte este estado). La adaptación de este adipocito es clave. En otras palabras, ambos poseen diferentes capacidades de adaptación, lo cual es observable en las secreciones de citoquinas, hormonas, etc. (6)(7)
Así, encontramos sujetos de “peso normal” que pueden mostrar un perfil de riesgo cardio metabólico, son los denominados “obesos de peso normal”, lo que deja más en claro que las categorías propuestas por la OMS deben ser orientadoras y aplicables a estudios poblacionales que al individuo en particular. (8)
Hay que recordar que existen otros factores que intervinien el aumento de riesgos, como la localización de la grasa, si esta es central implica un incremento del riesgo cardio metabólico. En cambio, si es gluteofemoral se asocia a la disminución de ese riesgo (9) (10)(11). Además, la lista de factores que intervienen en la interpretación de este índice es mucho más amplia e incluye a la edad, sexo, complexión, composición, distribución, funcionalidad, estado, hora, cambios temporales, etc.
Referencias
- Epstein F and Higgins M. epidemiology of Obesity. And Obesity. P. Bjorntorp-B. Brodoff. JB. Lippincott.1992
- Gallagher D. et al. Am J. Med.72. 694-701. 2000
- The Asia-Pacific perspective: Redefining obesity and its treatment. www.wpro.who.int/nutrition/documents/docs/Redefiningobesity.pdf
- Hu FB y col. Body mass index and cardiovascular risk factors in a rural Chinese population. Am J Epidemiol, 2000;151:88-97.
- Jia WP, Wang C, Jiang S y col. Characteristics of obesity and its related disorders in China. Biomed Environ Sci, 2010;23(1):4-11
- Myles S, Lea RA, Ohashi J y col. Testing the thrifty gene hipótesis: the Gly482Ser variant in PPARGC1A is associated with. BMI in Tongans. BMC Med Genet, 2011;18:12:14
- Wildman RP et al. The Obese without cardiometabolic risk factor clustering and teh Normal Weight with Cardiometabolic Risk Factor Clustering. Arch Intern Med 2008; 168 (15):1617-
- Ruderman N, Chisholm D, Pi-Sunyer X, and Schneider S. The Metabolically Obese, Normal-Weight Individual Revisited. Diabetes 1998; 47: 699-713
- Ruderman NB, Schneider SH, Berchtold P. The ‘Metabolically Obese’, Normal-Weight Individual. Am J Clin Nutr 1981; 34: 1617-1621
- Manolopoulos KN, Karpe F and Frayn KN. Gluteofemoral body fat as a determinant of metabolic health. Int J of Obes 2010. Advance on line. doi:10.1038/ijo.2009.286.
- Yusuf S, Hawken S, Ounpuu S, Bautista L, Franzosi MG, Commerford P et al. Obesity and the risk of myocardial infarction in 27.000 participants from 52 countries: a case control study. Lancet 2005; 366: 1640-1649…
