1University of Central Florida, Orlando, Florida.
2Nova Southeastern University, Fort Lauderdale, Florida.
Resumen
INTRODUCCION
El dolor en la porción baja de la espalda (LBP) es una afección frecuente en la población deportiva (10, 19). Entre los atletas, el LBP representa hasta el 40% de las lesiones documentadas (2, 9, 25). Si bien el LBP no es el síndrome más frecuente que se manifiesta en la población deportiva, es uno de los que más desafíos supone a la hora de ser tratado, quizás como resultado de las exigencias del entrenamiento. Aunque la etiología del LBP es multifactorial, la información epidemiológica ha sugerido que los atletas son más propensos a sufrir lesiones degenerativas y espondilolíticas en comparación con la población general (2, 5, 8, 10, 13, 16, 26). El propósito de este artículo es presentar una breve visión general sobre los síndromes espondilolíticos y proporcionar un programa exhaustivo de acondicionamiento para la columna vertebral diseñado para lograr el doble beneficio de un mejor acondicionamiento de la columna vertebral a la vez que se protege la región espondilolítica del estrés excesivo.
Los síndromes espondilolíticos entre los atletas en general constan del diagnóstico de una espondilólisis o una espondilolistesis. El término espondilolistesis proviene del derivado de “espóndil”, que significa vértebra, y “listesis”, que significa desplazamiento hacia adelante (34). Por lo tanto, una espondilolistesis es esencialmente un desplazamiento hacia adelante de una vértebra sobre otra (Figura 1) (10, 34). A menudo se atribuye la espondilolistesis a cambios degenerativos y/o a un defecto de la vértebra (3, 35). Una espondilólisis se produce cuando hay una fractura, en una región de la vértebra llamada pars interarticular (Figura 2) (25). Un síndrome de espondilólisis no implica un desplazamiento hacia adelante de la vértebra (33). Los defectos de la espondilólisis pueden ser unilaterales o bilaterales y pueden evolucionar hacia una espondilolistesis (13). Los investigadores han indicado que los atletas con una espondilólisis unilateral pueden estar en riesgo de sufrir una fractura del pars interarticular contra lateral (27). A fin de brindar claridad, se referirá a las afecciones de espondilólisis y espondilolistesis en conjunto como síndromes espondilolíticos. Se hará una distinción en el caso que sea necesario.
EPIDEMIOLOGIA Y FACTORES DESENCADENANTES
Como se estableció anteriormente, los atletas son más propensos a sufrir lesiones degenerativas y espondilolíticas en comparación con la población general (2, 5, 8, 10, 13, 16, 26). Los síndromes espondilolíticos son las causas principales del dolor de espalda de los gimnastas, saltadores, halterófilos, luchadores y jugadores de fútbol americano, con una prevalencia registrada de hasta el 40% (2, 15). Dentro de los deportes individuales, el índice mayor se encuentra entre los gimnastas, los halterófilos, los remeros y aquellos que participan en deportes de lanzamiento (14).
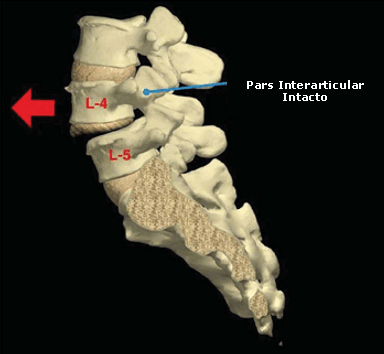
Figura 1. Espondilolistesis. (© Primal Pictures Ltd.)
La alta incidencia entre los gimnastas podría explicarse por las demandas impuestas sobre la columna vertebral cuando estos se encuentran en posiciones en las que el pars interarticular recibe la carga. Se ha estimado que la columna vertebral de una gimnasta soporta cargas aproximadamente 4 veces mayores a las cargas soportadas por la población femenina general (15, 23). Por esta razón, la incidencia de síndromes espondilolíticos entre las gimnastas competitivas es de aproximadamente un 11% (15, 23). El sexo también desempeña un rol en la prevalencia de este tipo de lesiones, pues los síndromes espondilolíticos son 4 veces más comunes en las mujeres que en los hombres (7). La edad también puede ser un factor a considerar puesto que se ha demostrado que el desplazamiento vertebral se produce de manera más drástica durante la etapa de crecimiento puberal acelerado, y si el atleta fuera asintomático, el potencial del problema se acentúa más (29). Se ha sugerido, aunque no se ha llegado a un acuerdo de manera universal, que en los atletas esqueléticamente inmaduros, se debería pensar en síndromes espondilolíticos hasta que las evaluaciones de diagnóstico sugieran lo contrario (33).
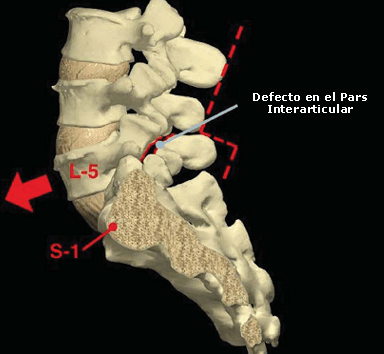
Figura 2. Espondilólisis. (© Primal Pictures Ltd.)
DIAGNOSTICO
Los atletas con síndromes espondilolíticos pueden presentar una amplia variedad de signos y síntomas, haciendo que el diagnóstico clínico sea difícil de precisar. Aunque la discusión detallada sobre el diagnóstico de los signos y síntomas va más allá del alcance del presente artículo, es necesario brindar una breve visión general. La historia del atleta que acaba en una lesión a menudo incluye una carga repetitiva de extensión, flexión, torsión, o una combinación de movimientos (4). Lasradiografíascon película simple poseen la utilidad diagnóstica de identificar síndromes espondilolíticos utilizando una visión estándar; sin embargo, en ciertos casos se pueden requerir modalidades de imagen más sensibles, como el escáner óseo con tecnecio (25). En los casos de espondilolistesis, las radiografías pueden proporcionar información sobre la severidad del “desplazamiento”. Un desplazamiento de menos del 50% se considera leve y a menudo se lo maneja de manera conservadora, mientras que a los desplazamientos mayores al 50% a menudo se los deriva a una consulta quirúrgica (25). Finalmente, el diagnóstico de un síndrome espondilolítico lo hará un médico que haya interpretado la presentación radiológica y clínica. Además, el médico debe autorizar a los individuos diagnosticados con síndromes espondilolíticos antes de comenzar cualquier programa de ejercicios.
ANATOMIA
Si bien no es el propósito de este estudio realizar una discusión exhaustiva sobre la anatomía lumbar, es necesario brindar un marco de referencia para la comprensión clara de la información que se presenta. La columna vertebral lumbar consiste de 5 vértebras, y entre cada una hay un disco que proporciona amortiguación entre las vértebras cuando hay una carga. A las articulaciones de la columna vertebral lumbar se las conoce como facetas articulares (Figura 3). Una faceta es una pequeña área lisa sobre un hueso que crea una articulación entre las vértebras contiguas (34). Cada vértebra contiene 2 facetas articulares superiores y 2 inferiores que proveen una conexión con la vértebra contigua superior e inferior (25). Entre las facetas articulares superior e inferior hay un área pequeña y muy fina principalmente de hueso cortical llamada pars interarticular, ilustrado en las Figuras 1 y 2 (34). El pars interarticular es el área más débil de esta unidad, y en las personas jóvenes es particularmente fina y susceptible de sufrir una lesión (5). Debido a su naturaleza frágil, el pars interarticular a veces no es capaz de resistir fuerzas excesivas o repetitivas y; por lo tanto, es susceptible a la fractura (25). Los defectos y las fracturas que llevan a los síndromes espondilolíticos siempre se originan en el pars interarticular. Aunque este síndrome se puede producir en cualquier nivel vertebral, ocurre con más frecuencia en el segmento L5 (30, 33). Una fractura del pars interarticular (espondilólisis) puede, en respuesta a la tensión, evolucionar a una espondilolistesis sin modificaciones desencadenantes e intervenciones apropiadas.
PATOGENESIS
Aunque la etiología del LBP es multifactorial y se desconoce la causa exacta de los síndromes espondilolíticos, en la literatura se describen los mecanismos que precipitan estos síndromes en la población deportiva (6, 13). Se ha sugerido que los movimientos repetitivos de hiperextensión (extensión de la columna vertebral lumbar más allá de los límites anatómicos) ponen la tensión en el pars interarticular y con el transcurso del tiempo esto puede desencadenar una espondilólisis (9). Este concepto puede radicar en la asociación entre la posición a menudo extendida y de carga que adoptan los gimnastas, los bailarines, los saltadores, los jueces de línea en el fútbol y los halterófilos y su prevalencia incrementada de afecciones espondilolíticas. Se ha propuesto que la extensión acumulativa al final del rango de movimiento, combinada con la potencia y la fuerza de los saltos, la toma de contacto con el suelo y los desmontes, puede provocar microtraumas en el área del pars interarticular, derivando en desórdenes espondilolíticos. Si bien se ha establecido que la posición extendida es un factor desencadenante y provocador de desórdenes espondilolíticos (1, 16, 17, 28), se debe actuar con cautela al afirmar que dicha extensión debería evitarse por completo frente a la presencia de un desplazamiento hacia adelante. Los investigadores han presentado hallazgos contradictorios con respecto al efecto de la extensión en algunos individuos con síndromes espondilolíticos (12, 17, 31). En particular, se ha demostrado que la extensión es eficaz en algunos individuos con síndromes espondilolíticos (31). No obstante, en la población deportiva se debe actuar con cautela con la extensión lumbar puesto que es un factor que coloca la tensión sobre el pars interarticular y puede llevar a agravar la afección.
Por último, los síndromes espondilolíticos que resultan de un defecto o una fractura del pars interarticular a menudo se presentan con una inestabilidad de la columna vertebral (24), por lo tanto pueden resultar eficaces las intervenciones ideadas para incrementar la estabilización de la columna vertebral (26). Los estudios han reportado que la hipermovilidad (excesiva) y/o la inestabilidad se producen en los niveles de la columna vertebral afectados con un síndrome espondilolítico (20, 24). Por lo tanto, el objetivo del tratamiento es fortalecer directamente los músculos que se introducen en la vértebra afectada con el fin de incrementar la estabilización. Como resultado la estabilización de la columna vertebral para lograr “la estabilidad del núcleo corporal” es un componente clave en el entrenamiento de estos individuos. Los investigadores han establecido que el entrenamiento de los músculos estabilizadores del tronco reduce el dolor y la incapacidad de aquellos que padecen síndromes espondilolíticos (26). A pesar de la investigación convincente, los ejercicios para la estabilización de la columna vertebral a menudo son una parte olvidada en los programas de entrenamiento de la fuerza y acondicionamiento (26, 32).
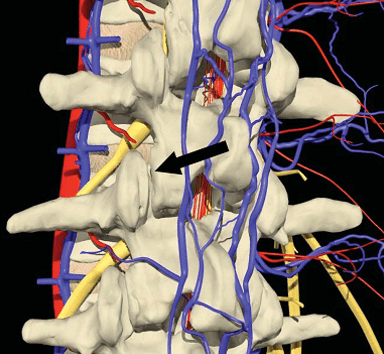
Figura 3. Facetas articulares de la columna vertebral lumbar. (© Primal Pictures Ltd.)
ACONDICIONAMIENTO DE LA COLUMNA VERTEBRAL
De acuerdo con nuestra experiencia, los atletas a menudo se concentran en los grandes grupos musculares responsables del rendimiento y tienden a olvidar los músculos responsables de la estabilización de la columna vertebral. Es esencial que los atletas que padecen síndromes espondilolíticos trabajen para fortalecer la musculatura estabilizadora y dediquen el tiempo necesario para realizar los ejercicios específicos de flexibilidad, además de realizar el entrenamiento para la mejora del rendimiento. Luego de obtener la autorización médica para comenzar la actividad, un acondicionamiento completo de la columna vertebral mediante una intervención que considere las evidencias científicas será clave para la prevención y progresión del síndrome. Además, hacer frente a discapacidades más frecuentes en la flexibilidad y la fuerza de la musculatura estabilizadora afectará de manera positiva el rendimiento que, de otra manera, puede verse afectado como resultado de dichas discapacidades. Como con cualquier programa de ejercicios el profesional del entrenamiento de fuerza y acondicionamiento o de la rehabilitación debe monitorear la tolerancia de los individuos a la ejercitación para evitar una exacerbación de los síntomas.
FLEXIBILIDAD
La flexibilidad es un componente importante en los programas de acondicionamiento de la columna vertebral. En la población que padece espondilólisis se puede descubrir un hallazgo secundario de tensión de los músculos isquiotibiales y paraespinales, tal vez en un esfuerzo por proporcionar estabilización (8). Sin embargo, no se ha establecido una asociación directa entre la tensión de los músculos paraespinales y los isquiotibiales. Asimismo se debe tener en cuenta que no todos los atletas presentarán la tensión tradicional de los músculos isquiotibiales y paraespinales ya que el largo del músculo es relativo a los atletas y a los requisitos del deporte. Algunos deportes, como la gimnasia y la danza, requieren de mucha flexibilidad, por lo tanto se debe tener en cuenta el deporte de los atletas y el nivel previo de flexibilidad, de otro modo se puede pasar por alto un espasmo de los músculos isquiotibiales, y considerarlo normal.
Se ha reconocido que la flexibilidad de la musculatura flexora de la cadera, de los isquiotibiales, del recto femoral y del tensor de la fascia lata es un componente esencial de cualquier programa para el acondicionamiento de la columna vertebral de aquellas personas que padecen desordenes espondilolíticos (7, 9, 22). En la literatura se ha afirmado que la tensión del recto femoral puede incrementar la lordosis lumbar debido a los efectos directos sobre la alineación pélvica (21). La tensión del recto femoral puede alterar la postura pélvica, incrementando así la tensión sobre la vértebra ya inestable. Con ejercicios de flexibilidad apropiados estos músculos pueden mantener la flexibilidad necesaria para la participación deportiva y reducir al mínimo la tensión excesiva sobre la columna vertebral de la tensión anormal. Se recomiendan los siguientes ejercicios de flexibilidad como parte de una rutina de entrenamiento completa para el atleta que padece desórdenes espondilolíticos. Se sugiere la realización de estiramientos estáticos con una duración de 30 segundos en 3 repeticiones.
EJERCICIOS DE FLEXIBILIDAD
Estiramiento de los Flexores de la Cadera
En la Figura 4 se muestra el estiramiento para los flexores de la cadera. El estiramiento de los flexores de la cadera requiere que el atleta adopte la posición de estocada con la extremidad a estirar extendida hacia atrás. Se rota la pelvis hacia atrás contrayendo de manera isométrica los músculos glúteos para mantener la columna vertebral en posición neutral. Es muy importante mantener esta posición pélvica neutral para descartar la hiperextensión de la columna vertebral. Una vez en posición, se flexiona más la pierna del frente hasta sentir un estiramiento en los flexores de la cadera (frente del muslo) de la pierna de atrás.
Estiramiento de los Músculos Isquiotibiales en Posición Supina
El estiramiento de los músculos isquiotibiales en posición supina (Figura 5) requiere que el atleta comience en una posición supina con una toalla envuelta alrededor del pie y sosteniendo los extremos de la toalla con ambas manos. Mientras mantiene la rodilla extendida, el atleta utiliza la toalla para llevar suavemente la pierna hacia el tren superior hasta sentir el estiramiento en los músculos isquiotibiales. Si el atleta manifiesta LBP, puede flexionar la pierna que no está siendo estirada para reducir la presión sobre la columna vertebral.

Figura 4. Estiramiento de los flexores de la cadera.
Estiramiento del Recto Femoral
El estiramiento del recto femoral (Figura 6) requiere que el atleta se coloque boca abajo (recostado sobre su estómago) con una rodilla flexionada y una almohada debajo de la cintura para mantener la columna vertebral en posición neutral. Mientras el atleta mantiene la columna vertebral en posición neutral, se le indica que se tome el tobillo de la rodilla flexionada con una mano y tire hacia los glúteos hasta sentir el estiramiento. A medida que mejora la flexibilidad se puede colocar una toalla enrollada debajo del muslo distal para provocar un mayor nivel de estiramiento. Los atletas que manifiesten molestias durante este procedimiento simplemente pueden tensionar los músculos glúteos para reducir la carga sobre la columna vertebral e incrementar la eficacia del estiramiento rotando posteriormente la pelvis (21).

Figura 5. Estiramiento de los músculos isquiotibiales.
Estiramiento de la Banda Iliotibial
El estiramiento de la banda iliotibial o estiramiento del tensor de la fascia lata (Figura 7) requiere que el atleta permanezca de pie con una mano sobre una pared/silla como apoyo y coloque la pierna a estirar muy cerca de la pared/silla. Luego se le indica al atleta que rote externamente la pierna extendida y la ubique detrás de la pierna opuesta y, una vez en posición, que flexione la pierna del frente hacia una leve posición de estocada y mueva la parte trasera de la cadera hacia la pared. Este movimiento requerirá de un leve alejamiento lateral de la pared.
ESTABILIZACION DINAMICA
Varios músculos intervienen en los movimientos dinámicos y la estabilización de la columna vertebral. Entre estos se incluyen el transverso del abdomen (TrA), los paraespinales, los oblicuos internos y externos, el recto abdominal y el multífido (32). El fortalecimiento de estos músculos proporcionará protección ante un desorden espondilolítico preexistente, elevando la columna vertebral y manteniendo la alineación pélvica en posición neutral, transfiriendo así la fuerza y de ese modo disminuyendo la cantidad de carga en el área (32). Además, los músculos intrínsecos como el TrA y el multífido cumplen la función de estabilización local para prevenir el movimiento excesivo de las regiones de inestabilidad o hipermovilidad. El TrA y el la porción lumbar del multífido tienen la función particular de ayudar con el movimiento segmentario y proveer estabilidad a la columna vertebral (32). Estos 2 grupos de músculos trabajan juntos mediante la co-contracción para brindar un efecto de equilibrio a la columna vertebral (26). El TrA es el primer músculo que se activa con cualquier movimiento del tronco, por lo que se convierte en un importante mecanismo de estabilización (11). Los estudios demuestran que la activación del TrA y del multífido se retrasa en las personas con dolor en la porción inferior de la espalda (11, 26).
El multífido es el músculo más profundo de la columna vertebral, y debido a su inserción directa en cada vértebra, es de suma importancia para el paciente espondilolítico (6). De los músculos extensores de la espalda, la porción lumbar del multífido puede proporcionar el mayor control del segmento vertebral y puede funcionar de manera potencial para incrementar la rigidez o trabar la columna vertebral lumbar (18, 26). Este músculo puede atrofiarse con el correr del tiempo sin esfuerzos directos para facilitar su función después de un episodio de dolor en la porción inferior de la espalda. Los estudios electromiográficos de las irregularidades vertebrales como los de una espondilolistesis con inestabilidad de la columna vertebral indicaron una actividad anormal y disminuida del multífido directamente en el segmento inestable (18). Cuando funciona correctamente, este músculo lleva la vértebra hacia atrás y tiene la capacidad de estabilizar directamente la espondilolistesis (18). Además, la investigación ha demostrado que después de completar un programa de ejercicios para el fortalecimiento del multífido, aquellos participantes con síndromes espondilolíticos exhiben una reducción significativa del dolor y la discapacidad (18). Para los atletas con síndrome espondilolítico se recomiendan los siguientes ejercicios de estabilización como parte de una rutina completa de ejercicio. Estos ejercicios se pueden realizar diariamente durante las etapas iniciales del síndrome para mejorar ciertos parámetros de la activación neural, tal como la tasa de disparo de las unidades motoras y el reclutamiento de las unidades motoras. Una vez que se llega a la etapa avanzada el programa puede llevarse a cabo 2-3 veces por semana, lo cual será necesario para incrementar el rendimiento muscular.

Figura 6. Estiramiento del recto femoral.
EJERCICIOS DINAMICOS DE ESTABILIZACION
Tonificación Abdominal
La tonificación abdominal (Figura 8) requiere que el atleta comience en posición supina, con las rodillas flexionadas. El atleta debe intentar llevar el abdomen hacia el esternón y de vuelta hacia el suelo, sosteniendo la posición durante 3 segundos, y luego regresar a la posición inicial. A este movimiento se lo conoce como “contracción” abdominal. Este ejercicio consta de un movimiento muy pequeño que puede requerir de mucha concentración contraer apropiadamente la musculatura del TrA. Se comienza con 1 serie de 10-15 repeticiones y se recomienda progresar hasta llegar a 3 series de 10-15 repeticiones. Esta técnica de tonificación abdominal se realizará en todos los ejercicios avanzados, y el atleta no debe progresar hacia otros ejercicios hasta dominar este ejercicio.
Flexión de Hombro Alternada en Posición Supina con Resistencia
La flexión de hombro alternada en posición supina con resistencia (Figura 9) requiere que el atleta comience en posición supina con una pierna flexionada y una banda elástica, como resistencia, envuelta alrededor de la planta del pie opuesto. El atleta alterna la elevación, de un brazo por vez, por encima de la cabeza mientras mantiene la posición de contracción abdominal. La espalda debe estar extendida y el TrA contraído durante toda la serie. El atleta debería comenzar con 1 serie de 10-15 repeticiones utilizando una banda de más tensión. No se deben agregar repeticiones adicionales hasta que el atleta sea capaz de mantener la posición extendida de la espalda durante todo el ejercicio.

Figura 7. Estiramiento del tensor de la fascia lata/banda iliotibial.
Extensión de la Espalda en Posición de Escuadra con Resistencia
La extensión de la espalda en posición de escuadra con resistencia (Figura 10) requiere que el atleta se coloque en posición de escuadra, con una banda de resistencia envuelta alrededor de la planta de ambos pies y un extremo de la banda en cada mano. Mientras se mantiene la espalda erguida en posición neutral y la contracción abdominal, el atleta debe extender lentamente el tronco y regresar a la posición inicial. Se debe observar de cerca al individuo para evitar la extensión de la columna vertebral más allá de la posición neutral. El atleta debe colocar los codos junto al torso y mantenerlos así durante todo el ejercicio. El atleta debe comenzar con 10-15 repeticiones y progresar hasta llegar a 3 series de 15-20.

Figura 8. Tonificación abdominal.
Estabilización en Posición de Cuadrupedia con Extensión de Cadera contra Resistencia
La estabilización en posición de cuadrupedia con extensión de cadera contra resistencia (Figura 11) requiere que el atleta comience en una posición de cuadrupedia, con una banda de resistencia envuelta alrededor de la planta de uno de los pies, sujetando un extremo en cada mano. Se le indica al atleta que flexione y extienda la rodilla a la vez que contrae los músculos lumbares y abdominales. Se mantiene la posición final por 2-3 segundos antes de volver a flexionar la pierna. El atleta debe mantener la espalda en una posición recta y nivelar las caderas durante todo el ejercicio. La persona debe comenzar con 10 repeticiones de cada pierna utilizando una banda elástica de baja tensión y se recomienda progresar hasta llegar a realizar 3 series de 15 repeticiones de cada pierna.

Figura 9. Flexión de hombro alternada en posición supina utilizando una banda elástica como resistencia.

Figura 10. Extensión de la espalda en posición de escuadra con resistencia.
Extensión en Posición de Estocada contra Resistencia
La extensión en posición de estocada contra resistencia (Figura 12) requiere que el atleta comience de pie en posición de estocada profunda, con una banda elástica debajo del pie frontal y sujetando un extremo de la banda en cada mano al nivel del pecho. Primero se le pide al atleta que inspire y contraiga los abdominales de manera simultánea para estabilizar la columna vertebral en una posición neutral. Luego extiende el tronco lentamente hacia atrás hasta llegar a la posición neutral y regresa a la posición de inicio original. El movimiento de extensión es relativo, puesto que se produce desde una posición de flexión a una neutral. En aquellos pacientes con espondilólisis confirmada, la espalda del atleta no se debe hiperextender en ningún momento durante el ejercicio. Se debe comenzar con una serie de 10-15 repeticiones y progresar hasta llegar a 3 series de 15-20 repeticiones.

Figura 11. Estabilización en posición de cuadrupedia con extensión de cadera contra resistencia.
Elevaciones de pierna con Balones de Equilibrio
Las elevaciones de piernas con balones de equilibrio (Figura 13) requieren que el atleta comience en una posición de puente con el balón de equilibrio centrado en la parte superior de la espalda y la cabeza, y los pies apoyados en el suelo. Mediante la contracción abdominal, y manteniendo la espalda recta en posición neutral, el atleta debe extender la rodilla hasta que la pierna quede alineada con el tronco a la vez que permanece centrado sobre el balón. Una vez en esta posición mantiene la pierna elevada por 3 segundos y repite el movimiento con la pierna opuesta. Debe centrar la atención hacia arriba para mantener la columna vertebral cervical en posición neutral. Debe comenzar con una serie de 10-15 repeticiones con cada pierna y progresar hasta llegar a 3 series.
Elevación Simultánea de Piernas y Brazos con Balón de Equilibrio
Para este ejercicio se (Figura 14) requiere que el atleta comience en una posición supina, con los brazos extendidos por encima de la cabeza y sosteniendo el balón de equilibrio con firmeza entre las piernas. El ejercicio comienza elevando las piernas con el balón de equilibrio y los brazos en forma simultánea hasta formar una posición en V, y transfiriendo el balón de equilibrios a los brazos, luego de lo cual se retorna a la posición inicial. El movimiento vuelve a repetirse transfiriendo el balón de vuelta a los pies y regresando a la posición inicial. El ejercicio puede realizarse más fácilmente flexionando las piernas y sosteniendo el balón al nivel de la rodilla. Debe mantenerse la contracción abdominal y la espalda erguida durante todo el ejercicio. Se debe comenzar con una serie de 10 repeticiones y progresar hasta llegar a 3 series de 15-20 repeticiones.
Puente de Espalda con Balón de Equilibrio
El ejercicio de puente de espalda con balón de equilibrio (Figura 15) requiere que el atleta comience en una posición supina, con los brazos extendidos en el suelo y los pies y la parte inferior de las piernas ubicadas sobre la parte superior del balón de equilibrio. Mientras mantiene la contracción abdominal, el atleta eleva el abdomen hasta el nivel de las piernas (hasta alcanzar una posición corporal recta), manteniendo la posición durante 3 segundos, luego de lo cual regresa a la posición inicial. Es importante asegurarse que tanto en la posición inicial como en la posición final de cada repetición se mantenga la contracción abdominal y la columna vertebral en posición neutral. Se aconseja comenzar con una serie de 10-15 repeticiones y progresar hasta llegar a 3 series de 15-20. El nivel de dificultad se puede incrementar cruzando los brazos por encima del pecho o realizando el ejercicio con una sola pierna.
CONSIDERACIONES ESPECIFICAS DEL DEPORTE
Las exigencias deportivas sobre la columna vertebral dependen del deporte, la posición y el nivel de competencia. Cada deporte puede tener características biomecánicas únicas que pueden afectar la eficacia de un programa de acondicionamiento para la columna vertebral y los esfuerzos para una futura prevención. Algunos deportes como la gimnasia, la danza, la animación y la halterofilia requerirán modificaciones de la actividad debido a sus exigencias particularmente altas sobre la columna vertebral.

Figura 12. Extensión de parado con estocada y resistencia.
Los movimientos deportivos que imponen una carga sobre la columna vertebral en la posición hiperextendida pueden ser perjudiciales para la columna vertebral, en especial en aquellos pacientes diagnosticados con espondilólisis. Por ejemplo, en la gimnasia este movimiento se produce con frecuencia durante la práctica de destrezas tales como la de vuelta de manos hacia atrás, los saltos de manos hacia atrás (flic flac), las grandes vueltas en paralelas asimétricas, o la toma de contacto con el suelo en forma incorrecta luego de un desmonte. Todas las destrezas, ya sea que se realicen o no de manera correcta, pueden provocar en el atleta una fuerte hiperextensión. Por lo tanto se deberían instruir a los atletas para que realicen una bajada de desmonte correcta no extendida con el fin de descubrir cualquier presión vertebral. Para ciertas destrezas, tales como las grandes vueltas en paralelas asimétricas, una posición hiperextendida puede indicar una técnica incorrecta. Básicamente la tensión excesiva en la columna vertebral debido al posicionamiento o los movimientos deportivos se pueden reducir al mínimo volviendo a entrenar al atleta para que realice la destreza con modificaciones. Los ejercicios de acondicionamiento para la columna vertebral que se han presentado están diseñados para que tengan una amplia aplicabilidad y sean de utilidad para todos los niveles de la participación deportiva. Además, con la estabilización y la flexibilidad apropiada, el atleta puede beneficiarse al poder entrenar de mejor manera, en especial si existía algún tipo de discapacidad.
CONCLUSION
Es esencial que aquellos atletas que padecen desórdenes espondilolíticos reconozcan la necesidad de realizar modificaciones en sus actividades e implementen rutinas de entrenamiento de la fuerza y acondicionamiento eficaces. Los estudios demuestran que cuanto más tiempo estén presentes los síntomas antes de que se realice una intervención, menos posibilidades hay de lograr una recuperación óptima (1). Una intervención temprana que respete las irregularidades anatómicas subyacentes y las discapacidades que se presenten es, por lo tanto, de primordial importancia para mantener la participación deportiva.

Figura 13. Elevaciones de pierna con balones de equilibrio.
PAUTAS GENERALES PARA EL ACONDICIONAMIENTO DE LA COLUMNA VERTEBRAL
- Los atletas que padecen un síndrome espondilolítico deben recibir la autorización médica antes de la participación en un programa de acondicionamiento para la columna.
- Los atletas deben comenzar el acondicionamiento de la columna vertebral lentamente, concentrándose en los ejercicios de flexibilidad y los de estabilización estática básica; incorporar ejercicios de estabilización más avanzados de una manera progresiva evitando el dolor y/o la práctica comprometida.
- Debe evitarse cualquier ejercicio que incremente el dolor. Si esto ocurriera, deben revertirse los ejercicios a un nivel menos avanzado del programa.
- La calidad de los ejercicios es mucho más importante que la cantidad. Muchos ejercicios requerirán de mucha concentración durante su aprendizaje con el fin de controlar la forma correcta y esto no se debe confundir con un progreso lento.
- Se debe estimular a los atletas para que mantengan la columna vertebral en una posición cómoda al realizar los ejercicios. Las posturas anormales que incrementan el dolor o cargan la columna vertebral de manera asimétrica pueden provocar una tensión adicional en esta área, y es un indicativo de que el atleta ha progresado muy rápidamente.
- Los ejercicios de flexibilidad y estabilización que se recomiendan en este artículo deben continuarse por el período de un año y no reducirse al modelo periodizado del atleta. El mantenimiento es la clave para prevenir un agravamiento, para la mejora del deslizamiento vertebral, o para cualquier incidencia espondilolítica futura en niveles vertebrales contiguos.

Figura 14. Elevación simultánea de brazos y piernas con balón de equilibrio.

Figura 15. Puente de espalda con balón de equilibrio.
REFERENCIAS
1. Blanda, J, Bethem, D, Moats, W, and Lew, M (1993). Defects of pars interarticularis in athletes: A protocol for nonoperative treatment. J Spinal Disord 6: 406411
2. Calhoon, G and Fry, AC (1999). Injury rates and profiles of elite competitive weightlifters. J Athl Train 34: 232238
3. Cinotti, G, Postacchini, F, Fassari, F, and Urso, S (1997). Predisposing factors in degenerative spondylolisthesis. A radiographic and CT study. Int Orthop 21: 337342
4. Commandre, FA, Taillan, B, Gagnerie, F, Zakarian H, Lescourgues M, and Fourre JM (1988). Spondylolysis and spondylolisthesis in young athletes. J Sports Med Phys Fitness 28: 104107
5. Congeni, J, Mcculloch, J, and Swanson, K (1997). Lumbar spondylolysis. A study of natural progression in athletes. Am J Sports Med 25: 248253
6. Cyron, BM and Hutton, WC (1978). The fatigue strength of the lumbar neural arch in spondylolysis. J Bone Joint Surg Br 60-B: 234238
7. Dutton, M (2004). Orthopaedic Examination, Evaluation, and Intervention. Pittsburgh, Pa: McGraw-Hill, pp. 12171218
8. Garry, JP and McShane, J (1998). Lumbar spondylolysis in adolescent athletes. J Fam Pract 47: 145149
9. Harvey, J and Tanner, S (1991). Low back pain in young athletes. A practical approach. Sports Med 12: 394406
10. Herman, J (2003). Spondylolysis and spondylolisthesis in the child and adolescent athlete. Orthop Clin North Am 34: 461467
11. Hodges, PW and Richardson, CA (1996). Inefficient muscular stabilization of the lumbar spine associated with low back pain. A motor control evaluation of transversus abdominis. Spine 21: 26402650
12. Huang, RP, Bohlman, HH, Thompson, GH, and Poe-Kochert, C (2003). Predictive value of pelvic incidence in progression of spondylolisthesis. Spine 28: 23812385
13. Ikata, T, Miyake, R, Katoh, S, Morita, T, and Murase, M (1996). Pathogenesis of sports-related spondylolisthesis in adolescents. Radiographic and magnetic resonance imaging study. Am J Sports Med 24: 9498
14. Iwamoto, J, Takeda, T, and Wakano, K (2004). Returning athletes with severe low back pain and spondylolysis to original sporting activities with conservative treatment. Scand J Med Sci Sports 14: 346351
15. Jackson, DW (1979). Low back pain in young athletes: evaluation of stress reaction and discogenic problems. Am J Sports Med 7: 364366
16. Jackson, DW, Wiltse, LL, Dingeman, RD, and Hayes, M (1981). Stress reactions involving the pars interarticularis in young athletes. Am J Sports Med 9: 304312
17. Jackson, RP, Phipps, T, Hales, C, and Surber, J (2003). Pelvic Lordosis and Alignment in Spondylolisthesis. Spine 28: 151160
18. Johnson, J (2002). The Multifidus Back Pain Solution. Oakland: New Harbinger Publications, Inc., pp. 1927
19. Keene, JS (1983). Low back pain in the athlete. From spondylogenic injury during recreation or competition. Postgrad Med 74: 20912, 213217
20. Keessen, W, During, J, Beeker, TW, Goudfrooij, H, and Crowe, A (1984). Recordings of the movement at the intervertebral segment L5S1: A technique for the determination of the movement in the L5 S1 spinal segment by using three specified postural positions. Spine 9: 8390
21. Kolber, MJ and Fiebert, IM (2005). Addressing flexibility of the rectus femoris in the athlete with low back pain. Strength Cond J 27: 6677
22. Lonstein, JE (1999). Spondylolisthesis in children. Cause, natural history, and management. Spine 24: 26402648
23. McCarroll, JR, Miller, JM, and Ritter, MA (1986). Lumbar spondylolysis and spondylolisthesis in college football players. A prospective study. Am J Sports Med 14: 404406
24. McGregor, AH, Cattermole, HR, and Hughes, SP (2001). Global spinal motion in subjects with lumbar spondylolysis and spondylolisthesis. Does the grade or type of slip affect spinal motion? Spine 26: 282286
25. Motley, G, Nyland, J, Jacobs, J, and Caborn, DN (1998). The pars interarticularis stress reaction, spondylolysis, and spondylolisthesis progression. J Athl Train 33: 351358
26. Sairyo, K, Katoh, S, Sasa, T, Yasui, N, Goel, VK, Vadapalli, S, Masuda, A, Biyani, A, and Ebrahaim, N (2005). Athletes with unilateral spondylolysis are at risk of stress fracture at the contralateral pedicle and pars interarticularis: A clinical and biomechanical study. Am J Sports Med 33: 583590
27. Saraste, H, Nilsson, B, Brostrom, LA, and Aparisi, T (1984). Relationship between radiological and clinical variables in spondylolysis. Int Orthop 8: 163174
28. Seitsalo, S, Osterman, K, Hyvarinen, H, Tallroth, K, Schlenzka, D, and Poussa, M (1991). Progression of spondylolisthesis in children and adolescents. A long-term follow-up of 272 patients. Spine 16: 417421
29. Sonne-Holm, S, Jacobsen, S, Rovsing, HC, Monrad, H, and Gebuhr, P (2007). Lumbar spondylolysis: A life long dynamic condition?. A cross sectional survey of 4,151 adults. Eur Spine J 16: 821828
30. Spratt, KF, Weinstein, JN, Lehmann, TR, Woody, J, and Sayre, H (1993). Efficacy of flexion and extension treatments incorporating braces for low-back pain patients with retrodisplacement, spondylolisthesis or normal sagittal translation. Spine 18: 18391849
31. Standaert, C (2004). Rehabilitation of the athlete with low back pain. Curr Sports Med Rep 3: 3540
32. Stinson, JT (1993). Spondylolysis and spondylolisthesis in the athlete. Clin Sports Med 12: 517528
33. Venes, D, ed (2005). Tabers Cyclopedic Medical Dictionary (20th ed). Philadelphia, Pa: F.A Davis Company
34. Wiltse, LL and Jackson, DW (1976). Treatment of spondylolisthesis and spondylolysis in children. Clin Orthop Relat Res 92100
Puntuaciones rápidas de fuerza isométrica de los isquiotibiales de jugadores de fútbol profesionales en pretemporada: Diferencias posicionales y relación con la fuerza máxima
El enfoque de este artículo se centra en la medición de la fuerza isométrica rápida de los...
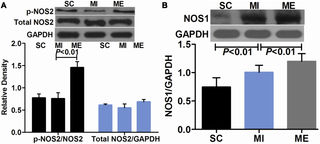
El ejercicio aeróbico inhibe la brotación de nervios simpáticos y restaura el equilibrio de receptores β-adrenérgicos en ratas con infarto de miocardio
La investigación reciente ha evidenciado un vínculo notable entre el ejercicio aeróbico y la...
Inadecuación del sueño y la relación con la inmunidad mucosal y los síntomas respiratorios superiores en nadadores de élite: un estudio longitudinal de cara a los Juegos de la Mancomunidad
El seguimiento de los patrones de sueño en nadadores de élite revela una importante relación entre...
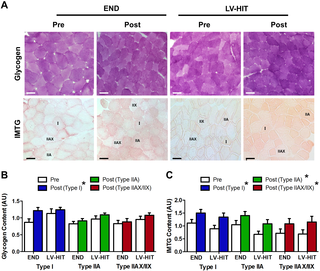
Respuestas Específicas de las Fibras al Entrenamiento de Endurance y al Entrenamiento en Intervalos de Alta Intensidad de Bajo Volumen: Similitudes Notables en la Adaptación Aguda y Crónica
Resumen del Estudio sobre Respuestas Musculares al Entrenamiento de Intervalos de Alta Intensidad...
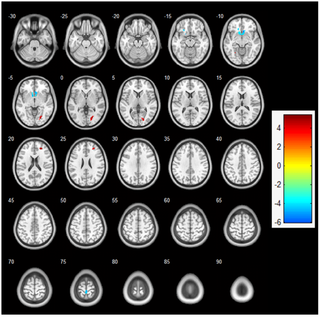
El ejercicio aeróbico agudo aumenta la actividad cortical durante la memoria de trabajo: un estudio de resonancia magnética funcional en estudiantes universitarias
Efectos del Ejercicio Aeróbico Agudo en la Actividad Cortical y la Memoria de Trabajo en Mujeres...
