Gonalgia en un Tenista Profesional
Dr. Martín S. Di Nallo, Dr. Ezequiel Santa Coloma y Dr. Miguel A. Khoury
Artículo publicado en el journal Revista de la Asociación Argentina de Traumatología del Deporte, Volumen 21, Número 1 del año 2014.
Publicado 20 de agosto de 2014
Resumen
Palabras clave: Gonalgia, tenis, lesión osteocondral, transporte osteocondral.
Abstract
Keywords: knee pain, tennis, osteochondral lesion, osteochondral transport.
PRESENTACIÓN DEL CASO
El dolor comenzó durante un partido luego de un golpe de revés con flexión mayor de 100⁰ de la rodilla opuesta. Al examen físico el dolor se localizaba en el sector posterolateral de su rodilla derecha y en la inserción distal del bíceps. Este se intensificaba con la flexión con carga. El deportista presentaba como antecedente una menisectomia parcial externa rodilla derecha hace 5 años y una menisectomia parcial externa rodilla izquierda hace 6 años.
Se le realizaron radiografías con y sin carga, resonancia magnética y gammagrafía ósea. En el estudio radiográfico simple mostraba un eje en varo de 4 a 5⁰, sin ninguna lesión ósea significativa (Fig. 1). La RM mostró un edema difuso limitado a la región distal del cóndilo externo con huellas quirúrgicas sobre el menisco (Fig. 2 y 3). La gammagrafía mostró hipercaptación en ambos cóndilos femorales externos (Fig. 4). Los diagnósticos diferenciales eran una sobrecarga mecánica, fractura por estrés, osteocondritis o una osteonecrosis.
Inicialmente se trató con sesiones de Fisiokinesioterapia, AINEs y una infiltración con corticoesteroides en el bíceps femoral distal bajo guía ecográfica. Tras la falta de repuesta inicial, el tenista no refirió cambios en las primeras 4 a 6 semanas, se le indicó reposo deportivo de todas las actividades de impacto. Se continuó con gimnasio, bicicleta y pileta para evitar el desentrenamiento.
El dolor en reposo mejoró luego de 4 semanas, pero al comenzar con la carga gradual el dolor reapareció. Se le indicaron plantillas para descargar el compartimento externo, viscosuplementación con ácido hialurónico y sesiones con cámara hiperbárica. Nuevos estudios por imágenes, resonancia magnética, no mostraban diferencias significativas con las imágenes iniciales. Pero que se descartaron los diagnósticos tanto de osteonecrosis como de fractura por estrés.
Dos meses más tarde, el paciente continúa refiriendo la misma sintomatología. Con 4 meses fuera de competencia, ante los posibles diagnósticos de una osteocondritis vs. una sobrecarga mecánica, las alternativas terapéuticas eran seguir intentando con descarga, tiempo y eventualmente pensar en una infiltración con alguna terapia biológica o realizar una artroscopía diagnóstica y eventualmente terapéutica.
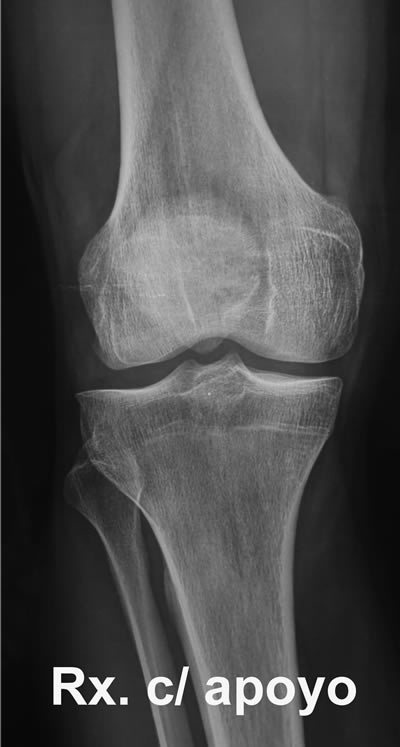
Figura 1.
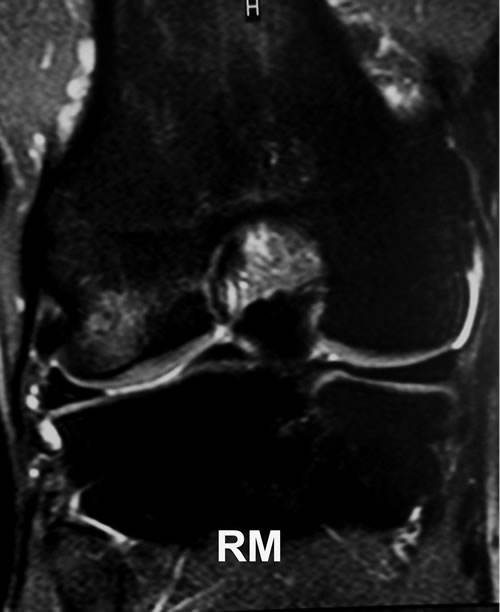
Figura 2.
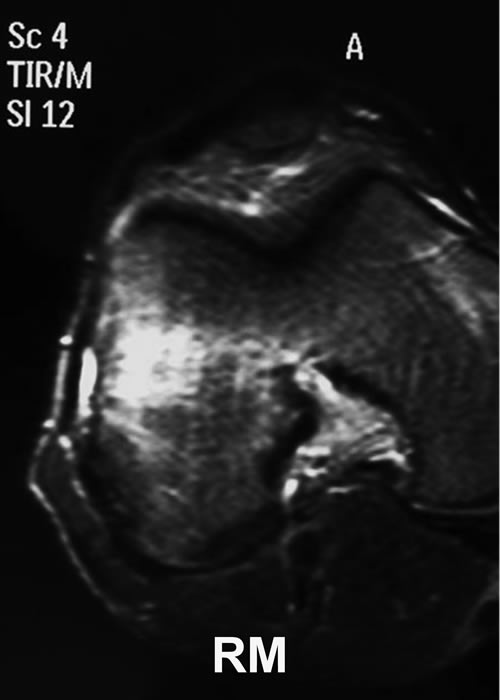
Figura 3.
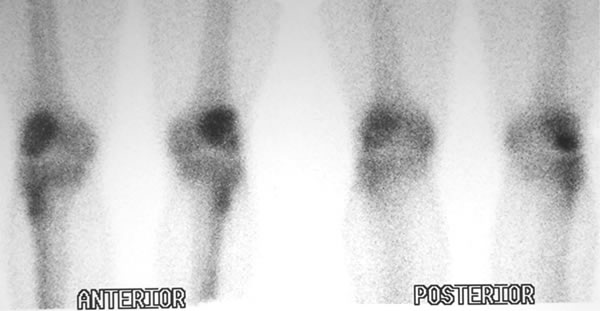
Figura 4.
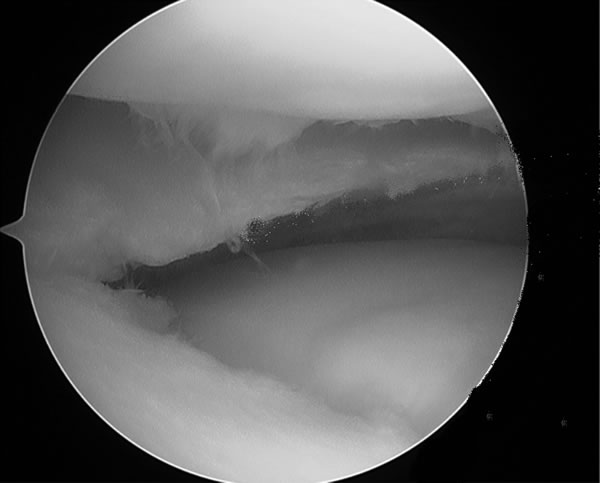
Figura 5.
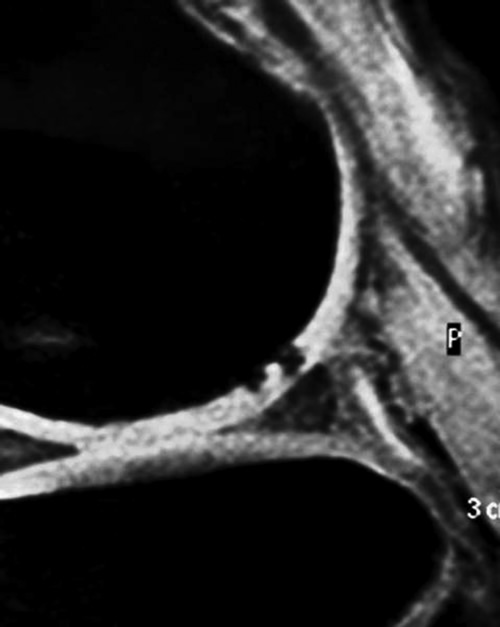
Figura 6.
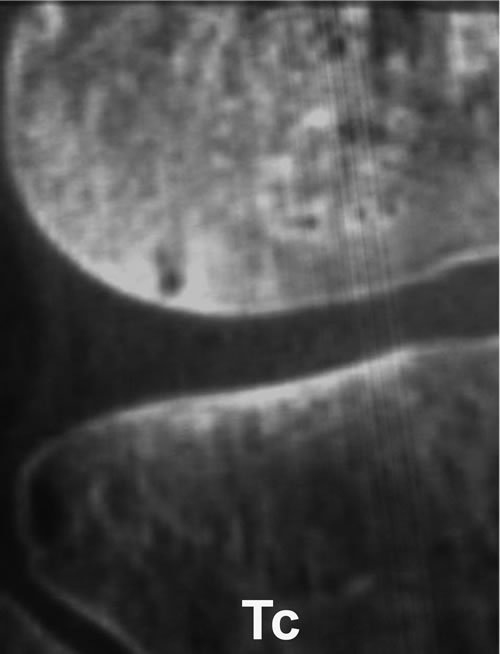
Figura 7.
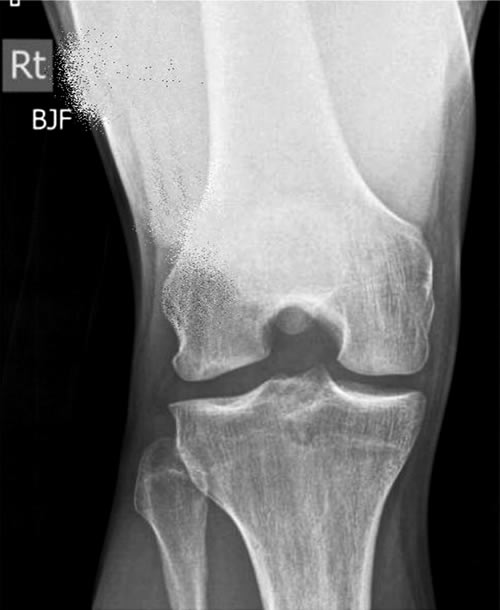
Figura 8.
Se le realizó una artroscopía en la cual se identificó una condromalacia GI – II en el cóndilo femoral externo, realizándosele debridamiento y perforaciones retrogradas (Fig. 5). En el postoperatorio inmediato el paciente permaneció en descarga total por 4 semanas y parcial por 3 semanas más. Libre de dolor, realizó Fisioterapia que incluía magneto, tens e hidroterapia. Comenzó a moverse dentro de la cancha y a tomar contacto con el juego a las 10 semanas luego de que una RM postoperatoria mostrara el cóndilo libre de edema (Fig. 6).
El paciente retorno progresivamente a la actividad e incluso a la competencia. Pero luego de 6 meses recurrió con dolor. Nuevos estudios por imágenes, que mostraron una lesión condral con edema óseo en el cóndilo externo e insuficiencia del hueso subcondral (Fig. 7 y 8).
Se realizó nuevamente una artroscopía donde se observaba una lesión Osteocondral Grado IV (Outerbridge) decidiéndose intraoperatoriamente una artrotomía, en la que se debridó el cartílago dañado colocándose en la zona dos tacos osteocondrales de 8,5mm autólogos sacados de la tróclea externa, zona que se rellenó con Trufit (Fig. 9 y 10).
Posterior a la intervención, el paciente permaneció 6 semanas en descarga con movilidad restringida a 30° de flexión. Bicicleta y natación fueron permitidos a partir de la 8va. semana. La etapa de fortalecimiento comenzó al 3er. mes. Los ejercicios de campo bajo control de Fisiatra y Coach comenzaron al 5to. mes. A los 6 meses, una RM mostró una integración completa de los injertos antólogos. Por lo que se autorizó el retorno a la competencia entre el 7mo. y el 8vo. mes luego de la intervención.
Actualmente el tenista volvió a su nivel de competencia, encontrándose ranqueado entre los top 100 de la ATP.
DISCUSIÓN
En este caso, el arribo al diagnóstico inicial presentó algunas dificultades principalmente debido a una clínica no concluyente y a la falta de especificidad inherente que a veces la resonancia magnética puede tener. La presentación de las lesiones osteocondrales son por lejos más frecuentes en el cóndilo interno (85%), presentándose en el cóndilo externo en escasas ocasiones (15%)1. Si bien las radiografías no objetivaron lesión, la RM mostraba edema difuso en el cóndilo externo, sumado a la hipercaptación bicondilea en la gammagrafía, los diagnósticos planteados por el equipo médico tratante fueron sobrecarga mecánica, fractura por estrés, osteocondritis o una osteonecrosis.
La sobrecarga mecánica, comúnmente se origina en un deseje mecánico en cualquier articulación sometida a impacto. Esta se da más frecuentemente en pacientes sometidos a una actividad constante, conllevando al daño articular. Este paciente, no tenía deseje, por el contrario presentaba un ligero valgo siendo el compartimento afectado el externo. Si presentaba un antecedente de menisectomía parcial externo, lo cual es una causa conocida de sobrecarga mecánica3. Al suspenderse el entrenamiento de impacto se obtuvo una mejora transitoria pero los síntomas se reaparecieron al retornar el impacto.
La fractura por estrés, ocurren como resultado de la aplicación de fuerzas repetidas en los huesos por un tiempo prolongado. Lo más frecuente es que estas fracturas aparezcan no excesivas pero a frecuencias elevadas. Son más frecuentes en mujeres jóvenes deportistas. Los sitios más frecuentes son la tibia, el peroné, los huesos del pie y la diáfisis femoral. Por la baja tasa de presentación en cóndilos femorales, la falta de respuesta al reposo y la falta de evidencia imagenológica, se descartó esta patología.
La osteonecrosis y la osteocondritis parecían los diagnósticos más posibles. La osteonecrosis, si bien están descriptas en deportistas jóvenes de alto rendimiento presentan baja frecuencia y muchas veces asociadas a lesiones condrales y mala alineación de los miembros. Este diagnóstico fue descartado luego de indicarse el reposo deportivo de impacto y de realizada la segunda serie de imágenes donde una necrosis hubiera mostrado la limitación del área de necrosis y edema.
La sintomatología, las imágenes y la evolución del paciente llevaron a pensar en una lesión en el cartílago articular de la rodilla. Este tejido especializado capaz de soportar grandes presiones, tiene una pobre vascularización y sus células, los condrocitos, una pobre respuesta proliferativa y productor. En consiguiente este tejido tiene una baja capacidad de regeneración.
Si bien la patología del cartílago articular constituye un gran problema diagnóstico dentro de las lesiones de la rodilla, hoy en día la RMN con secuencia para cartílago es un estudio más confiable para la detección de dichas lesiones 21,22 .Son lesiones que se pueden originar tanto por traumatismos como por sobreuso. Su incidencia en pacientes deportistas de elite es relativamente alta. Se ha demostrado que desejes articulares graves, lesiones meniscales y ligamentarias aumentan la incidencia de lesiones articular así como osteoartrosis a largo plazo 2,3,7. Por tal motivo, el paciente fue evaluado previamente con el score de Lysholm.4
Se han propuesto múltiples técnicas para el tratamiento de las lesiones de cartílago como la artroplastía abrasiva 8. Otras, como el debridamiento 9,10, las microfracturas 11 y el drilling 12,13, producen una respuesta reparativa como es el fibrocartílago. Este tejido es fibroso, rígido y con mayor porcentaje de colágeno tipo I, lo que lo hace menos resistente al desgaste pero con efectos favorables sobre la articulación a corto y mediano plazo. Sin embargo, tiene propiedades mecánicas inferiores al cartílago hialino. El transplante autólogo osteocondral (OATS o mosaicoplastia) 5,15,20 devuelve el cartílago hialino a dichas lesiones, lo cual lo hace un tratamiento óptimo para zonas de carga de la rodilla. Esta es una técnica simple y ampliamente aceptada. El transplante autólogo de condrocitos es una terapia costosa y no recomendada en lesiones que envuelven el hueso subcondral como lo son la osteocondritis u la osteonecrosis, lo cual deja limitadas indicaciones al alcance del cirujano 16,17,18,19. Sin embargo, al día de la fecha, la mosaicoplastía parece ser la única técnica capaz de devolver la altura y forma de la superficie articular en defectos osteocondrales.6
Bobic 5 and Bobic and Noble 6 publicaron un gran número de pacientes tratados con injerto osteocondral autólogo en la rodilla y encontraron más de 90% de mejoría clínica e imagenológica. Hangody et al. 14,15 introdujo el taco de transplante osteocondral como mosaicoplastía y lo sugirió como un tratamiento apropiado en lesiones circunscriptas de la rodilla.
A pesar de ser una técnica ampliamente difundida, la misma no es adecuada en pacientes con artrosis y lesiones mayores a los 20-25 mm en diámetro 5,15,20. Esto no es debido a una falla del cartílago donante, sino debido a la falta de estabilidad de múltiples tapones adyacentes.
La mosaicoplastía tiene resultados positivos a largo plazo en pacientes de baja y mediana actividad, pero en pacientes de alta demanda, como un paciente de alta competencia deportiva lo es, el resultado final es aun impredecible.
CONCLUSIÓN
El tratamiento de lesiones osteocondrales con mosaicoplastías ya sean artroscópicas o por artrotomía, en deportistas de elite presentan una baja tasa de retorno deportivo al mismo nivel prelesión. Aquí les presentamos un caso testigo, con dificultades en el diagnóstico y con una vuelta al deporte luego de dos intervenciones.
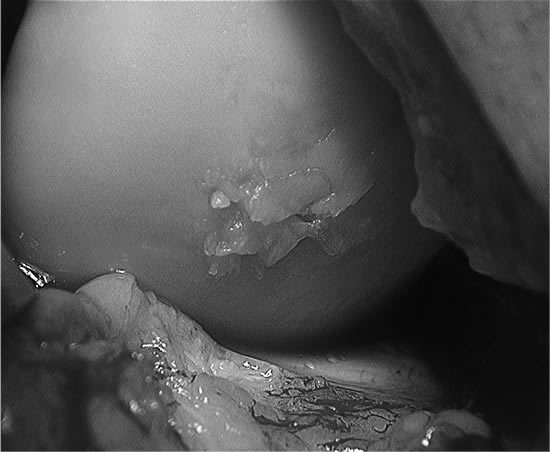
Figura 9.
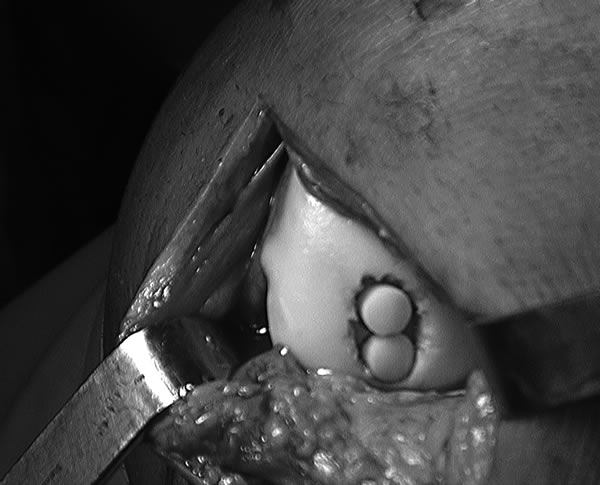
Figura 10.
Referencias
1. Campbell, Cirugía Ortopédica. Décima edición. (2013). Volumen tres. Pag 2305
2. Hackenbroch MH, Wirth CJ (1979). Gonarthrosis following persisting knee joint instability. Z Orthop Ihre Grenzgeb 117:753–761
3. McDaniel WJ Jr, Dameron TB Jr (1980). Untreated ruptures of the anterior cruciate ligament. A follow-up study. J Bone Joint Surg Am 62:696–
4. Lysholm J, Gillquist J. (1982). Evaluation of knee ligament surgery results with special emphasis on use of a scoring scale.
5. Bobic V (1999). Autologousosteochondral grafts in the management of articular cartilage lesions. Orthopade 28:19–25
6. Bobic V, Noble J. (2000). Articular cartilage-to repair or not to repair. J Bone Joint Surg Br 82:165–166
7. Noyes FR, Barber-Westin SD, Hewett TE (2000). High tibial osteotomy and.
8. Johnson LL. (1986). Arthroscopic abrasion arthroplasty historical and pathologic perspective: present status. Arthroscopy 2:54–69
9. Gilbert JE (1998). Current treatment options for the restoration of articular cartilage. Am J Knee Surg 11:42–46
10. McGinley BJ, Cushner FD, Scott WN (1999). Debridement arthroscopy. 10- year followup. Clin Orthop 367:190– 194
11. Steadman JR, Rodkey WG, Briggs KK, Rodrigo JJ (1999). [The microfracture technique in the management of complete cartilage defects in the knee joint]. Orthopade 28:26–32
12. Anderson AF, Richards DB, Pagnani MJ, Hovis WD (1997). Antegrade drilling for osteochondritis dissecans of the knee. Arthroscopy 13:319–324
13. Muller B, Kohn D (1999). Indication for and performance of articular cartilage drilling using the Pridie method. Orthopade 28:4–10
14. Hangody L, Kish G, Karpati Z, Szerb I, Eberhardt R (1997). Treatment of osteochondritis.
15. Hangody L, Sukosd L, Szabo Z. (1999). Repair of cartilage defects. Technical aspects. Rev ChirOrthopReparatrice ApparMot 85:846–857
16. Brittberg M, Lindahl A, Nilsson A, Ohlsson C, Isaksson O, Peterson L. (1994). Treatment of deep cartilage defects in the knee with autologous chondrocyte.
17. Brittberg M, Nilsson A, Lindahl A, Ohlsson C, Peterson L. (1996). Rabbit articular cartilage defects treated with autologous cultured chondrocytes. Clin Orthop 326:270–283
18. Burkart A, Imhoff AB. (2000). Diagnostic imaging after autologous chondrocyte.
19. Peterson L, Minas T, Brittberg M, Nilsson A, Sjogren-Jansson E, Lindahl A. (2000). Two- to 9-year outcome after autologous chondrocyte transplantation of the knee. Clin Orthop 374:212–234
20. Imhoff AB, Ottl GM, Burkart A, TraubS. (1999). Autologous osteochondral transplantation on various joints. Orthopade 28:33–44
21. Potter HG, Linklater JM, Allen AA, Hannafin JA, Haas SB. Magnetic resonance imaging of articular cartilage in the knee: an evaluation with use of fast spin-echo imaging. J Bone Joint Surg [Am] (1998). 80-A:1276-84.
22. Johnson DL, Urban WP Jr, Caborn DNM, Vanarthos WJ, Carlson CS. (1998). Articular cartilage changes seen with magnetic resonance imaging- detected bone bruises associated with anterior cruciate ligament ru pture. Am J Sports Med;26:409-14.