Pérdidas de Fluidos y de Electrolitos durante el Ejercicio: Enfoque Pediátrico
Fluid and Electrolyte Loss during Exercise. The Paediatric Angle.
Mvmaster Univ., Children's exercice nutrition cent., (Hamilton ON, CANADA)
Artículo publicado en el journal Revista de Educación Física, Volumen 29, Número 4 del año 2013.
Publicado 20 de enero de 2013
Resumen
Para evitar los efectos adversos de la deficiencia de agua corporal sobre la termorregulación, el rendimiento físico y la salud, se ha recomendado la ingesta de volúmenes específicos de líquido para las personas que realizan una actividad prolongada en un medio caluroso (16, 27, 28). La rehidratación se logra reponiendo las pérdidas de agua y electrolitos, y manteniendo el estado normal de hidratación corporal. El volumen necesario de líquido para evitar la hipohidratación durante el ejercicio prolongado en el calor, depende en gran medida de la sudoración. El mantenimiento de la euhidratación durante el ejercicio también dependerá del deseo de beber, lo que involucra la sensación de sed y otros aspectos de la conducta de beber, tales como la distensión del estómago o sensación de plenitud.
Aun es un tema de debate la composición óptima de las bebidas deportivas. Ello depende de factores tales como la duración del ejercicio, la cantidad de pérdida de electrolitos por sudoración y por orina, sabor de la bebida, y características del individuo en ejercicio, como el grado de aclimatación al calor y la edad.
Las investigaciones concernientes a la reposición de fluidos durante el ejercicio han puesto atención en las personas adultas. Por lo tanto, las recomendaciones para los niños se han basado en general, en tales estudios (1, 29). Sin embargo, los niños, podrían requerir recomendaciones específicas si, por ejemplo, sus pérdidas de líquidos y electrolitos por la sudoración son diferentes a las de los adultos. El presente artículo evalúa algunos aspectos relacionados con la reposición de líquidos para la población pediátrica, durante la actividad física en el calor. Esto no solo es relevante para los niños deportistas, sino también para los no deportistas, quienes realizan prolongadas actividades al aire libre durante los meses de verano.
Palabras clave: fluidos,electrolitos,ejercicio,pediatría
Abstract
To avoid the adverse effects of body water deficiency on thermoregulation, performance and health, drinking specific volumes of fluids has been recommended for people who exercise for a prolonged time in hot environment (16, 27, 28). Rehydration is aimed at replacing both the water and electrolyte losses, and at maintaining the body´s euhydration status. The necessary volume of fluid intake to prevent The necessary volume of fluid intake to prevent hypohydration during prolonged exercise in the heat depends to a great extent on sweat losses, Maintenance of euhydration during exercise will also depend on the desire to drink, which involves the thirst sensation and other aspects of drinking behavior, such as stomach fullness.
The optimal composition of a drink to be taken during exercise is still a debatable issue. It depends on factors such as exercise duration, the amount of sweat and urinary electrolyte losses, drink palatability and characteristics of the exercising individual, such as the degree of heat acclimatization and age.
Research concerning fluid replacement during exercise has focused on adults. Thus, recommendations for fluid replacement for children have been based mostly on such studies(1, 29). However, children may require specific recommendations if, for example, their sweat and electrolyte, losses are different from those of adults. This review evaluates some aspects related to fluid replenishment for the pediatric population during exercise in the heat. This is relevant not only to athletic children, but also to nonathletic who perform prolonged outdoor activities during the summer months.
Keywords: fluids,electrolytes, exercise, pediatrics
INTRODUCCIÓN
Pérdidas de Agua y Electrolitos a través del Sudor
Se ha observado que la tasa de sudoración en niños prepúberes es menor que la de los hombres adultos (3, 10, 22, 23, 30) o adolescentes (13). En un estudio llevado a cabo con mujeres (12) no se observaron diferencias en la tasa de sudoración entre niñas y mujeres, bajo distintas condiciones ambientales. El objetivo principal de estos estudios fue comparar las tasas de sudoración con el fin de explicar las diferencias de maduración en la termorregulación. Tal enfoque, y considerando que los niños tienen una mayor superficie por unidad de masa corporal, lleva a la conclusión que, en ejercicio, los niños son menos eficientes que los adultos para disipar el calor en ambientes muy calurosos (5). Desde luego, algunos estudios han demostrado que, en ambientes calurosos, los niños tienen una menor tolerancia al calor (evaluado por el menor tiempo de ejercicio) que los adultos cuando realizan ejercicios a la misma intensidad relativa (8, 12, 20, 30).
No se han aplicado las diferencias de maduración en la tasa de sudoración, al evaluar las potenciales diferencias en los niveles de deshidratación. Basados en los datos de numerosos estudios relevantes, se pueden calcular los niveles de hipohidratación que se habrían alcanzado durante 1 hora, si los individuos no hubieran ingerido bebidas, y asumiendo que no hubo cambios en la producción de sudor u orina (Tabla 1).
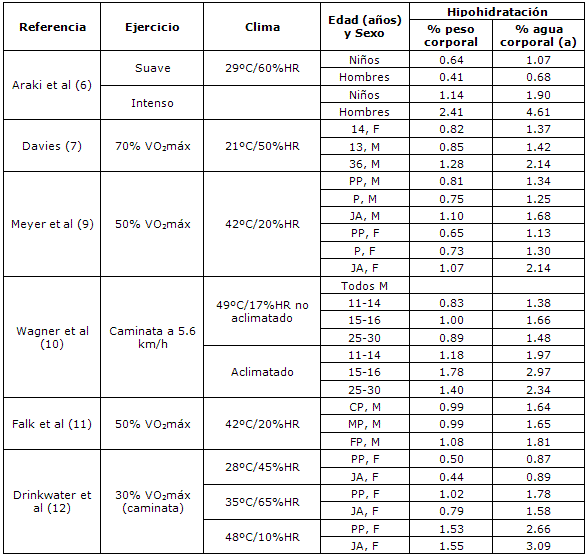
Tabla 1. Hipohidratación potencial por hora, entre niños y adultos (varones y mujeres), bajo distintas condiciones climáticas y metabólicas. Los valores son calculados asumiendo que no hay cambios en la tasa de sudoración con el tiempo. (a) En base a Friss-Hansen (14). Abreviaturas: CP = comienzo de la pubertad, F = femenino, M = masculino, MP = mitad de la pubertad, P = púber, PP = prepúber, HR = humedad relativa, VO2máx = consumo máximo de oxígeno, JA = joven adulto.
Los valores calculados de hipohidratación por kilogramo de masa corporal (como porcentaje del peso corporal inicial) estuvieron basados en las tasas de sudoración y las masas corporales reportadas en cada estudio, mientras que el total de agua corporal fue corregido según la edad y el sexo (14). La Tabla 1 incluye solo estudios en los cuales las condiciones climáticas y de ejercicio fueron similares en los grupos de niños y adultos. En general, la magnitud del grado potencial de deshidratación es similar en niños y adultos. A un menor estrés climático (12) y metabólico (3) de calor, los niños pueden llegar a estar levemente más deshidratados que los adultos. Por lo tanto, cuando se corrige por la masa corporal, los niños por lo general son similares a los adultos, con respecto a la pérdida de agua durante el ejercicio.
Además de agua, la sudoración contiene electrolitos. El sodio (Na+) es el de mayor interés por varias razones: (1) es el ión predominante del espacio extracelular y su nivel plasmático cumple una función en la regulación del volumen de agua corporal (31); (2) es el ión principal en la sudoración (26); y (3) los bajos niveles plasmáticos de Na+ (< 130 mmol/L) pueden llevar a una hiponatremia sintomática (4, 15).
A pesar de que el nivel de Na+ en la sudoración es menor (30 a 60 mmol/L) que en el plasma (40 a 145 mmol/L), la pérdida de Na+ puede llegar a ser considerable si la sudoración es profusa. Sin embargo, el nivel de Na+ [y cloro (Cl-)] en el sudor de los niños tiende a ser menor que en el de los adultos (3, 11, 23). Debido a la reducción en la tasa de sudoración en los niños. Es de suponer que la pérdida total de Na+ en la sudoración sea menor que en los adultos. La Figura 1 ilustra el incremento en la pérdida de Na+ por sudor en relación a la maduración, en grupos de prepúberes, púberes y adultos jóvenes que estuvieron bajo un estrés similar de ejercicio y calor (ciclismo al 50% del VO2 máx con 42ºC y 18% de humedad relativa) (23). Aun cuando fue corregida por la masa corporal, la pérdida de Na+ fue significativamente menor en los prepúberes y púberes que en los jóvenes adultos. Si bien se observó un comportamiento similar con para el Cl-, no hubo diferencias en las pérdidas de potasio , entre los distintos grupos. Esto se debe a que los niños tienen un mayor nivel de K+; en la sudoración que los adultos (23).
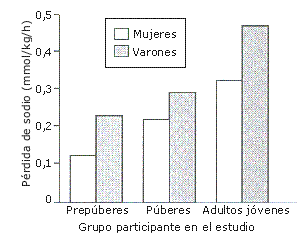
Figura 1. Pérdida de sodio (Na+ ) en la sudoración según la maduración y el sexo. Los adultos jóvenes (varones y mujeres) perdieron más Na+ que los prepúberes y púberes. No hubo diferencias significativas en cuanto al sexo, dentro de los grupos de maduración (adaptado de Meyer et al, 23).
La Necesidad de Reponer Sodio en Niños que Realizan Ejercicio Físico en el Calor
En base a los resultados anteriores, se puede sugerir que, en comparación con los adultos, los niños necesitan reponer menos Na+ mientras realizan ejercicios en ambientes calurosos. Sin embargo, la concentración de Na+ en la mayoría de las bebidas deportivas es de casi 20 mmol/L, lo que aun está por debajo del nivel de Na+ en la sudoración de los niños. Por lo tanto, aunque los niños se mantengan euhidratados con estas bebidas, no se reemplazaría su pérdida total de sodio. Se ha reportado que el efecto de la ingesta de Na+ sobre el balance total del mismo en un estudio en el cual 9 niños (9 a 12 años de edad) pedalearon y descansaron en forma intermitente en el calor (35ºC, 45% de humedad relativa) durante casi dos horas (24). En cada una de las tres series, los participantes se mantuvieron normalmente hidratados con bebidas a base de carbohidratos y electrolitos que solo diferían en su contenido de Na+ : 0, 8.8 y 18.5 mmol/L. el balance de Na+ (consumo de Na+ menos la suma de las pérdidas de Na+ en sudor y orina) fue negativo con todas las bebidas, pero fue significativamente mayor con la bebida sin Na+ (0.22 vs 0.12 mmol/kg/h). Sin embargo, la dimensión de este déficit es menor en comparación con el contenido total de Na+ en el fluido extracelular (FEC). Por ejemplo, un niño que pesa 40 kg y realiza ejercicios durante 2 horas en el calor, perderá un total de 18 mmol de Na+ (0.22 mmol x 40 kg x 2 horas), lo que representa casi el 1.7% del total de Na+ intercambiable (42 mmol/kg = 1680 mmol) (32). Si la pérdida de fluido corporal (casi 0.3 L/h de 8L de FEC) es pareja con la ingesta de agua, el nivel plasmático normal de Na+ de 140 a 145 mmol/L disminuirá a un rango de 138 a 143 mmol/L. este rango está bien por encima de la hiponatremia (130 mmol/L). En realidad, las bebidas en el estudio mencionado (24) no tuvieron un efecto diferencial sobre el nivel plasmático de Na+. Tampoco hubo ningún efecto sobre el rendimiento o la termorregulación.
La hiponatremia ocurre más probablemente cuando la sudoración está acompañada por un excesivo consumo de agua o cuando la sudoración, durante varios días, no está acompañada por la ingesta de sal en las comidas. Debido a su gravedad, la hiponatremia sintomática debería ser detectada en forma precoz. La apatía, nauseas, vómitos, estado de consciencia alterado y hasta convulsiones, son algunas de las manifestaciones neurológicas de la hiponatremia (19). Algunos de estos síntomas fueron recientemente reportados en una niña adolescente que estuvo caminando durante mucho tiempo en el desierto (15), y en un joven de 21 años mientras realizaba ejercicios en un laboratorio como participante en un experimento sobre reposición de líquidos (4). En ambos casos, la hiponatremia fue inducida como resultado de la excesiva ingesta de agua.
Se ha aconsejado la inclusión de Na+ en las bebidas de reposición oral ya que promueve la absorción de carbohidratos, desde el intestino al torrente en las personas adultas (17, 18). Esto se produce ya que el transporte de glucosa, desde el lumen a través del eritrocito, es acoplado con el transporte de Na+ vía un cotransportador localizado en la membrana apical (9). Como resultado, aumenta la absorción de agua ya que se mueve pasivamente hacia el área de mayor presión osmótica. Esta optimización de la absorción de agua lograda con soluciones a base de carbohidratos y Na+ ha sido la razón principal para el uso de la reposición oral, sustitutiva de la vía endovenosa, en situaciones de pérdidas leves de líquidos.
Comportamiento en el Hábito de Beber, Sed y Sabor de las Bebidas
Los niños no están libres de la deshidratación involuntaria inducida por un ejercicio prolongado en el calor. En un grupo de 11 niños (10 a 12 años de edad), quienes pedalearon durante 3.5 horas, en un ambiente con 39ºC y 45% de humedad relativa, el grado de hipohidratación involuntaria tuvo un media del 1% del peso corporal inicial, o 0.3% por hora (7). El aumento en la temperatura rectal estuvo bastante bien correlacionado con el grado de hipohidratación (r = 0.65). Como se muestra en la Figura 2, el incremento fue mayor que el reportado para adultos con similares niveles de hipohidratación.
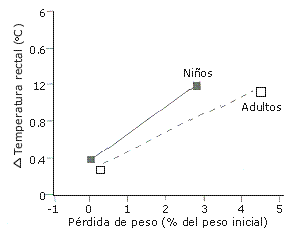
Figura 2. Efecto de la hipohidratación (evaluada por la pérdida de peso corporal) inducida por el ejercicio, en la temperatura rectal de niños y adultos [adaptado de Bar-Or et al (7)]
Más recientemente, Bar-Or et al (6) observaron un menor ingesta voluntaria de bebidas y un mayor grado de hipohidratación en 8 niños con fibrosis quística (1.57%), en comparación con 8 niños sanos (0.78%) luego de 180 minutos de ciclismo intermitente (45% del VO2 máx) en el calor (32ºC con 45% de humedad relativa) (Figura 3). En este estudio, no hubo diferencias entre los grupos en la efectividad termorregulatoria, medida por el incremento en la temperatura rectal. La única indicación de un mayor estrés por calor en el grupo con fibrosis fue la recuperación más lenta de la frecuencia cardíaca.
En ambos estudios, el líquido ofrecido fue agua fría (15 a 17 ºC). No se sabe si la hipohidratación hubiese ocurrido con bebidas saborizadas o con carbohidratos y electrolitos. Además, la baja osmolaridad del agua incrementa las pérdidas por orina, aumentando la hipohidratación.
La razón postulada para el estudio de la ingesta voluntaria de bebidas en niños con fibrosis quística fue que sus mayores pérdidas de NaCl a través de la sudoración atenuarían el incremento en la osmolaridad plasmática (el estímulo principal para la sed) (2, 31). Esto podría disminuir su capacidad para percibir la sed (6). La misma razón podría ser utilizada cuando se comparan niños con adultos.
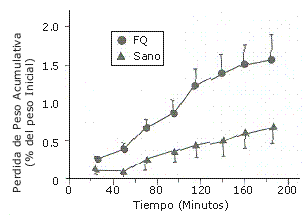
Figura 3. Pérdida acumulativa de peso corporal inducida por el ejercicio en niños sanos y niños con fibrosis quística (FQ) [de Bar-Or et al (6), con permiso].
Como se discutiera previamente, los adultos pierden más Na+ con la sudoración que los niños bajo las condiciones climáticas y de ejercicio reportadas. Sin embargo, la osmolaridad plasmática no difirió entre los grupos de maduración, al menos cuando los participantes del estudio estuvieron normalmente hidratados con agua (23). Aun no se sabe si la intensidad en la percepción de la sed difiere entre los distintos grupos de edad, para un determinado nivel de hipohidratación.
Sin embargo, el mecanismo de la sed parece estar bien desarrollado en los niños. Durante un protocolo de ejercicio en el calor en el cual se indujo una hipohidratación leve (25), la intensidad de la sed aumentó aun cuando la pérdida del peso corporal fue mínima (aproximadamente 100g). Tal incremento en la sed, a pesar de una mínima disminución en el peso corporal de los niños, no se observa comúnmente en los adultos que se ejercitan en el calor (21). Una vez que los niños fueron levemente hipohidratados (0.7%), pedaleando al 50% del VO2 máx y descansando por un total de 90 minutos en el calor (35ºC, 20% de humedad relativa), se les permitió beber a voluntad (25). La mayoría de ellos no solo recuperó su déficit, sino que sobrepasó su peso corporal inicial. Esto sugiere que, más que reflejar una dificultad en la percepción de la sed, la deshidratación durante involuntaria durante el ejercicio está principalmente relacionada con el deseo de beber. Además, datos no publicados de nuestro laboratorio, indican que cuando a los niños se les brindan bebidas con sabor, ellos beben voluntariamente cantidades suficientes para reponer las pérdidas de líquido.
CONCLUSIONES
La sudoración puede inducir similares niveles de hipohidratación en niños y adultos, pero la magnitud de la pérdida de Na+ es menor en los niños. Esto implica que ellos tienen menor riesgo de desarrollar hiponatremia y que la necesidad de reponer Na+ es menor que la de los adultos. El contenido de Na+ (20 a 25 mmol/L) de las bebidas deportivas comerciales está, sin embargo, levemente por debajo del nivel de Na+ en el sudor de los niños, evitando la sobrecarga de Na+ del FEC si se mantiene la normohidratación. Hasta el momento, no existe una razón para aconsejar a los niños rehidratarse con una fórmula específica de bebida, cuando se realizan actividades físicas prolongadas en el calor, sin embargo, el consumo debería ser adecuado para evitar tanto la hipo como la hiperhidratación. Un promedio de 140 mL cada 30 minutos (aproximadamente 7 mL/kg/h) debería mantener euhidratado a un niño que pesa 40 kg, si realiza ejercicios moderados (45% al 50% del VO2máx) en el calor. Si el niño está aclimatado al calor y/o realiza ejercicios a intensidades mayores, o si está expuesto a un mayor estrés por calor, debería considerarse una ingesta más elevada. La euhidratación será mantenida, más probablemente, mejorando el sabor de la bebida. Para evitar la hiponatremia, se debe desaconsejar la sobre hidratación con bebidas sin Na+.
Referencias
1. Gisolfi CV, Copping JR (1974). Thermal effects of prolonged treadmill exercise in the heat. Med. Sci. Sports Exerc.; 6:108-113
2. Sawka MN, Pandolf KB (1990). Effect of body water loss on physiological and exercise performance. In: Gisolfi CV, Lamb DR, editors. Perspectives in exercise and sport medicine, Vol. 3. Fluid homeostasis during exercise
3. Senay L (1979). Temperature regulation and hypohydration: a singular view. J. App. Physiol. 47:1-7
4. American Academy of Pediatrics. Committee on sports medicine (1982). Climatic heat stress and the exercising child. Pediatrics, 69:808-809
5. Squire DL. Heat Illness (1990). Fluid and electrolyte issues for pediatric and adolescent athletes. Peditr. Clin. North Am. 37:1085-1109
6. Araki T, Toda Y, Matsushita K, et al (1979). Age differences in sweating during muscular exercise. Jpn. J. Phys. Fitness Sports Med. 28:239-248
7. Davies CTM (1981). Thermal responses to exercise in children. Ergonomics, 24:55-61
8. Inbar O (1978). Acclimatization to dry and hot environment in young adults and children 8-10 years old [dissertation]. New York: Columbia University
9. Meyer F, Bar-Or O, MacDougall D, et al (1992). Sweat electrolyte loss during exercise in the heat: effects of gender and maturation. Med. Sci. Sports Exerc. 24:776-781
10. Wagner JA, Robinson S, Tzankoff SP, et al (1972). Heat tolerance and acclimatization in work in the heat in relation to age. J. App. Physiol. 33:616-622
11. Falk B, Bar-Or O, MacDougall JD (1992). Thermorregulatory responses of pre, mid and late pubertal boys to exercise in dry heat. Med. Sci. Sports Exerc. 24:688-694
12. Drinkwater BL, Kupprat IC, Denton LE, et al (1977). Response of prepuberal girls and college women to work in the heat. J. App. Physiol. 43:1046-1053
13. Bar-Or O (1989). temperature regulation during exercise in children and adolescents. Perspectives in exercise and sport medicine, Vol. 2. Youth, exercise and sports. Indianapolis, Benchmark, 335-367
14. Bar-Or O, Lundegren HM, Buskirk ER (1969). Heat tolerance of exercising obese and lean women. J. App. Physiol. 26:403-409
15. Haymes EM, Buskirk ER, Hodson JL, et al (1974). Heat tolerance of exercising lean and heavy prepubertal girls. J. App. Physiol. 36:566-571
16. Friis-Hansen B (1961). Body water compartments in children changes during growth and related changes in body composition. Pediatrics 2:169-181
17. Yared A, Ichikawa I (1989). Regulation of plasma osmolality. In: Ichikawa I, Editor. Pediatric textbook of fluids and electrolytes. Baltimore: Williams & Wilkins, 64-73
18. Sato K, Kang WH, Saga K, et al (1989). Biology of sweat glands and their disorders I: normal sweat gland function. J. Am. Acad. Dermatol. 20:537-563
19. Armstrong LE, Curts WC, Hubbard RW, et al (1993). Symptomatic hyponatremia during prolonged exercise in the heat. Med. Sci. Sports Exerc. 25:543-549
20. Geist M, Barzilai N (1992). Dilutional hyponatremia and convulsions after strenuous exercise [In Hebrew]. Harefuah, 122:420-421
21. Dill DB, Horvarth SM, Beaumont WV, et al (1967). Sweat chlorides in desert walks. J. App. Physiol. 23:746-751
21. Dill DB, Horvarth SM, Beaumont WV, et al (1967). Sweat chlorides in desert walks. J. App. Physiol. 23:746-751
23. Yoshioka T, Iitaka K, Ichikawa I (1989). Body compartments. In: Ichikawa I, Editor. Pediatric textbook of fluids and electrolytes. Baltimore: Williams & Wilkins, 14-20
24. Gruskin AB, Baluarte HJ, Perbis JW, et al (1982). Serum sodium abnormalities in children. Pediatr. Clin. North Amer. 29:907-932
25. Gisolfi CV, Summers RW, Schedl HP, et al (1990). Human intestinal water absorption: direct versus indirect measurements. Am. J. Physiol. 258:216-222
26. Gisolfi CV, Spranger KJ, Summers RW, et al (1991). Effects of cycle exercise on intestinal absorption in humans. J. App. Physiol. 71:2518-2527
27. Crane RK (1977). The gradient hypothesis and other models of carrier-mediated active transport. Rev. Physiol. Biochem. Pharmacol. 78:100-159
28. Bar-Or O, Dotan R, Inbar O, et al (1976). Voluntary hypohydration in 10-12 year old boys. Progressive dehydration in people who vary in adiposity level. Isr. J. Med. Sci. 12:800-803
29. Bar-Or O, Blimkie CJR, Hay JH, et al (1992). Voluntary dehydration and heat intolerance in cystic fibrosis. Lancet 339:696-699
30. Andersson B (1977). Regulation of body fluids. Ann Rev. Physiol. 39:185-200
31. Meyer F, Bar-Or O, Passe D, et al (1994). Hypohydration in children during exercise in heat: effect on thirst, drink preferences, and rehydration. Intern. J. Sport Nutr. 4:22-35
32. Hubbard RW, Szlyk PC, Armstrong LE (1990). Influence of thirst and fluid palatability on fluid ingestion during exercise. Perspectives in exercise and sport medicine, Vol. 3. Fluid homeostasis during exercise. Indianapolis, Benchmark, 36-83