READAPTACIÓN DEPORTIVA EN LESIÓN DE LIGAMENTO CRUZADO ANTERIOR EN FUTBOLISTAS AMATEUR
Publicado 7 de junio de 2017, 15:22
José Manuel Salvador Cañadas
Ldo. En Ciencias de la Actividad Física y el Deporte
Máster Oficial en Actividad Física Terapéutica
Entrenador Personal NSCA
INTRODUCCIÓN
Las lesiones en la articulación de la rodilla son una de las más frecuentes tanto en actividades de la vida diaria como en la práctica deportiva. Profundizaremos desde este artículo en la lesión del ligamento cruzado anterior (LCA) en futbolistas amateur, concretamente en el proceso de readaptación deportiva y el papel que juega el readaptador físico-deportivo dentro de un equipo multidisciplinar en las diferentes fases de rehabilitación. Incluimos un protocolo de trabajo a modo de ejemplo, basado en el conocimiento científico.
¿Quién debe hacer la readaptación deportiva?
El Fisioterapeuta y/o Ldo. en Ciencias del Ejercicio Físico y el Deporte con las diversas especializaciones, serían los dos profesionales mejor cualificados para poder llevar al deportista durante su proceso de readaptación junto con el diagnóstico y el asesoramiento del equipo médico que supervisará en todo momento dicho proceso.
Las lesiones que se producen en el deporte ocasionan un deterioro parcial de la práctica deportiva y tienen sus consecuencias en la forma física, así como en su rendimiento. En algunas ocasiones, estas lesiones pueden significar en el deportista el fin de su carrera con secuelas que pueden permanecer el resto de su vida (Zahínos et al., 2010). Existe una alta incidencia de lesiones de rodilla en categorías inferiores y sexo femenino (Engebretsen et al., 1993).
La relación de la lesión del LCA y el fútbol es muy significativa, al igual que el Ski, rugby o fútbol americano, puesto que el riesgo de sufrir dicha lesión, en estos deportes es diez veces mayor que en otros deportes (Evans et al., 2014). La incidencia media del fútbol profesional masculino es de 6 lesiones del LCA por cada 100 jugadores en un periodo de cinco años. Las lesiones del LCA se producen prevalentemente por trauma indirecto (67%). La distribución de las lesiones parece ser independiente de la función en el campo, aunque exista una menor incidencia en los guardametas (2%). (Pereira, 2003).
Esta situación hace que las lesiones en el fútbol, no solo a nivel profesional, sea un tema de interés a nivel deportivo y de salud, tanto para federaciones e instituciones como para los profesionales de la actividad física y del deporte donde se encuentra en fase de expansión la figura del recuperador funcional (Paredes, 2009).
ANATOMÍA DEL LIGAMENTO CRUZADO ANTERIOR (LCA)
• Se extiende desde el borde anterior de la espina tibial interna y área intercodílea en dirección oblicua hacia arriba, atrás y afuera hasta fijarse en la fosa intercondílea del fémur.
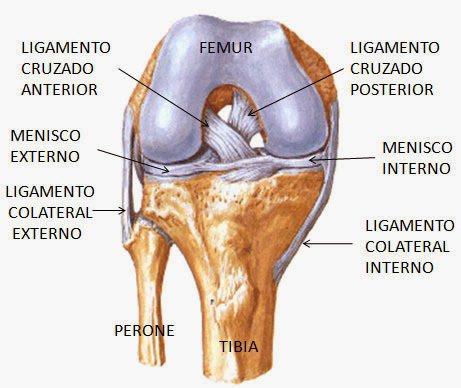
El LCA en su papel estabilizante desempeña cuatro funciones importantes (Moeller & Lamb, 1997 en Acero, 2013., Silvers y Mandelbaum, 2007)
- 1.Limita el traslado anterior de la tibia.
- 2.Previene la hiperextensión de la rodilla.
- 3.Actúa como segundo estabilizador al estrés valgus reforzando el ligamento medial colateral.
- 4.Controla la rotación de la tibia sobre el fémur en extensiones femorales entre 0-30º.
MECANISMO DE PRODUCCIÓN DE LESIÓN (Frontera et al., 2008)
El LCA se rompe bajo cinco circunstancias:
- 1.Desacelaración súbita con contracción firme del cuádriceps
- 2.Desaceleraión en valgo con la rodilla flexionada en rotación externa y el pie fijo a la superficie.
- 3.Hiperextensión de la rodilla.
- 4.Hiperflexión de la rodilla
- 5.Fuerza en valgo directa a la rodilla
El mecanismo más frecuente de las lesiones de LCA sin contacto es la desaceleración brusca con rodilla bloqueada en extensión, con o sin cambio de dirección o al caer de un salto (Noya y Sillero, 2012).
Si la lesión de rodilla presenta estas estructuras afectas; ligamento lateral interno (L.L.I.), Menisco interno y LCA. se denomina “triada maligna de O’Donogue” (Blonden, 2000).
DIAGNÓSTICO (Frontera et. al., 2008)
La descripción clásica cae d la ruptura del LCA se oye y siente un estallido seguido de una hemartrosis en 2-6 horas. Si existe rotura parcial, presenta una sensación de fallo o sensación de desplazamiento de la rodilla.
• Exploración física:
Test de Lachman: explora la traslación anterior de tibia anterior con la rodilla flexionada a 30⁰ y los músculos relajados. Se comparan ambas rodillas.
Prueba del desplazamiento en pivote, con la rodilla en extensión (si el LCA está roto la tibia se subluxa en dirección anterior) y se aplica tensión en valgo con flexión gradual.
• Técnicas por imagen:
- Radiografía simple
- Resonancia magnética
TRATAMIENTO QUIRÚRGICO
Aunque son numerosos los factores que influyen en la decisión de hacer un tratamiento quirúrgico, lo principal es el grado de actividad y el tipo de deporte que realiza el paciente o desea realizar (López Capapé, 2006).
Según López Capapé (2006) en la sustitución del ligamento se utilizan tres tipos de injertos, los autoinjertos, los aloinjertos y las plastias sintéticas que se explican a continuación:
Los autoinjertos son obtenidos del mismo paciente, y en la mayoría de los casos de la misma rodilla lesionada, siendo los más utilizados los llamados “Hueso-Tendón-Hueso” o los “Isquiotibiales”.
- “Hueso-Tendón-Hueso” se refiere al que ha sido utilizado durante años, que consiste en la extracción del tercio medio del tendón rotuliano, con una pastilla ósea la parte rotuliana y otra de la inserción tibial.
- El segundo método, se denomina “isquiotibiales” porque es la zona de donde se extraen los tendones, de los músculos recto interno y semitendinoso.
Al hablar de aloinjertos, hacemos referencia a aquellos injertos que indiferentemente de la zona de extracción, provienen de un banco de huesos.
En el plano teórico e ideal, realizado en los casos de profesionales y semiprofesionales, el tratamiento quirúrgico incluye una fase fisioterapia para aumentar movilidad y fuerza muscular, sobre todo de los cuádriceps, para facilitar la recuperación del sujeto tras la intervención (Personal de Healthwise, 2011).
Tanto en los jugadores de élite como a nivel recreacional el 63% recupera su nivel de rendimiento previo mientras que sólo el 44% vuelve a competir (Bizzinia & Silvers 2014). Respecto a este grupo, que no vuelve a competir, afirman que más de la mitad su principal razón es el miedo a lesionarse de nuevo (Kirk et al. 2012).
PRINCIPIOS GENERALES DE LA REHABILITACIÓN DE LA CIRUGÍA PLASTICA DE LIGAMENTO CRUZADO ANTERIOR
- FASE POSTQUIRÚRGICO INMEDIATO:
Procedimiento de actuación (Buenaventura, 2006).
1.Una vez realizada la operación es importante establecer el diagnóstico por el equipo médico que ha operado al jugador.
2.Diseño del plan de trabajo.
3.Desarrollo de contenidos y distribución de las competencias (fisioterapeuta, readaptador, preparador físico, psicólogo…)
- READAPTACIÓN FÍSICA DEPORTIVA
¿Qué entendemos por readaptación al esfuerzo?
Es el proceso de enseñanza / aprendizaje mediante el cual se revisten los patrones motores generales y específicos de un deportista, facilitando en el menor tiempo posible un estado óptimo para el esfuerzo, que garantice su incorporación a su actividad y entorno habitual con normalidad y diligencia (Lalín, 2005).
¿Cuáles son las competencias del readaptador? (Reverter, 2004)
1. Valorar, supervisar y mejorar el rendimiento de los atletas.
2. Prevención, educación, reeducación y rehabilitación de todos aquellos aspectos que incidan de forma directa e indirecta en el rendimiento deportivo final
Objetivos fundamentales (Davis, 2001):
- Conseguir el ROM completo
- Fortalecer y equilibrar cuádriceps e isquiosurales
- Mejorar la propiocepción de la rodilla
- Prevenir lesiones asociadas
- Conocer el mecanismo de lesión y educar al deportista
Durante el siguiente protocolo se especificará el contenido de trabajo exclusivamente del readaptador, aunque siempre estará en coordinación con el fisioterapeuta (técnicas específicas tonificación, ROM) y el equipo médico (supervisión y diagnóstico).
PROGRESIÓN DENTRO DEL PROCESO DE READAPTACIÓN (Chaler et al., 2001)
FASE AGUDA 1 a 14 días
En esta fase, el trabajo del fisioterapeuta en coordinación con el equipo médico junto con el apoyo psicológico será vital para el éxito de la recuperación funcional de la lesión del LCA durante el resto del proceso.
- -Movilización pasiva continua iniciando a 0-60⁰ y progresando a 0⁰-110⁰ según tolerancia (10⁰ por día)
- -Carga según tolerancia con dos muletas.
- -Isométricos de cuádriceps e isquiosurales.
- -Flexión- extensión activo asistida en supino y en prono.
- -Estimulación eléctrica del cuádriceps.
- -Masoterapia de despegamiento de la cicatriz y de la rótula.
- -Modalidades según requerimientos ( Crioterapia, ultrasonido, TENS, interferenciales)
Objetivo: Alta hospitalaria al tercer o cuarto día: control del dolor, extensión completa, capacidad de elevar toda la extremidad en extensión de rodilla.
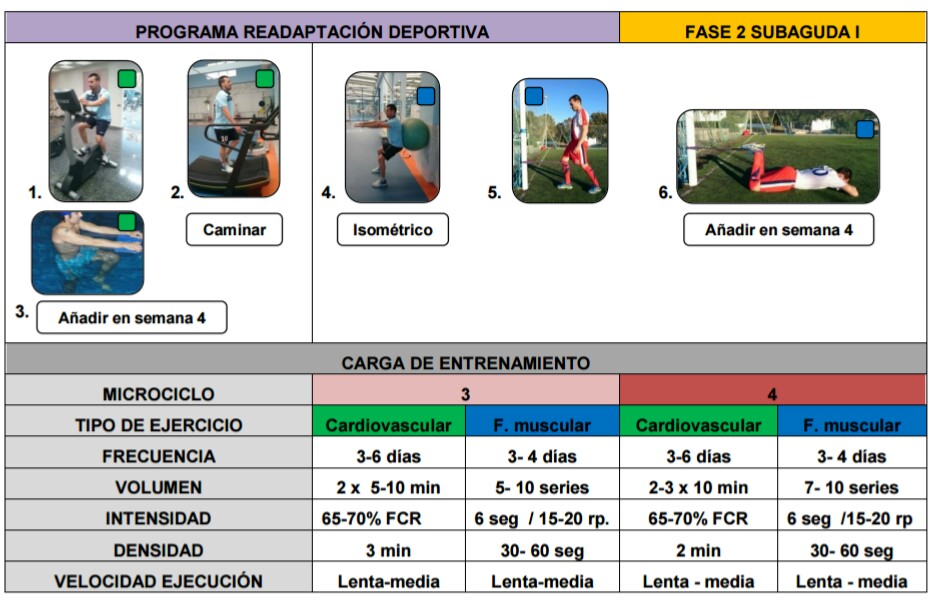
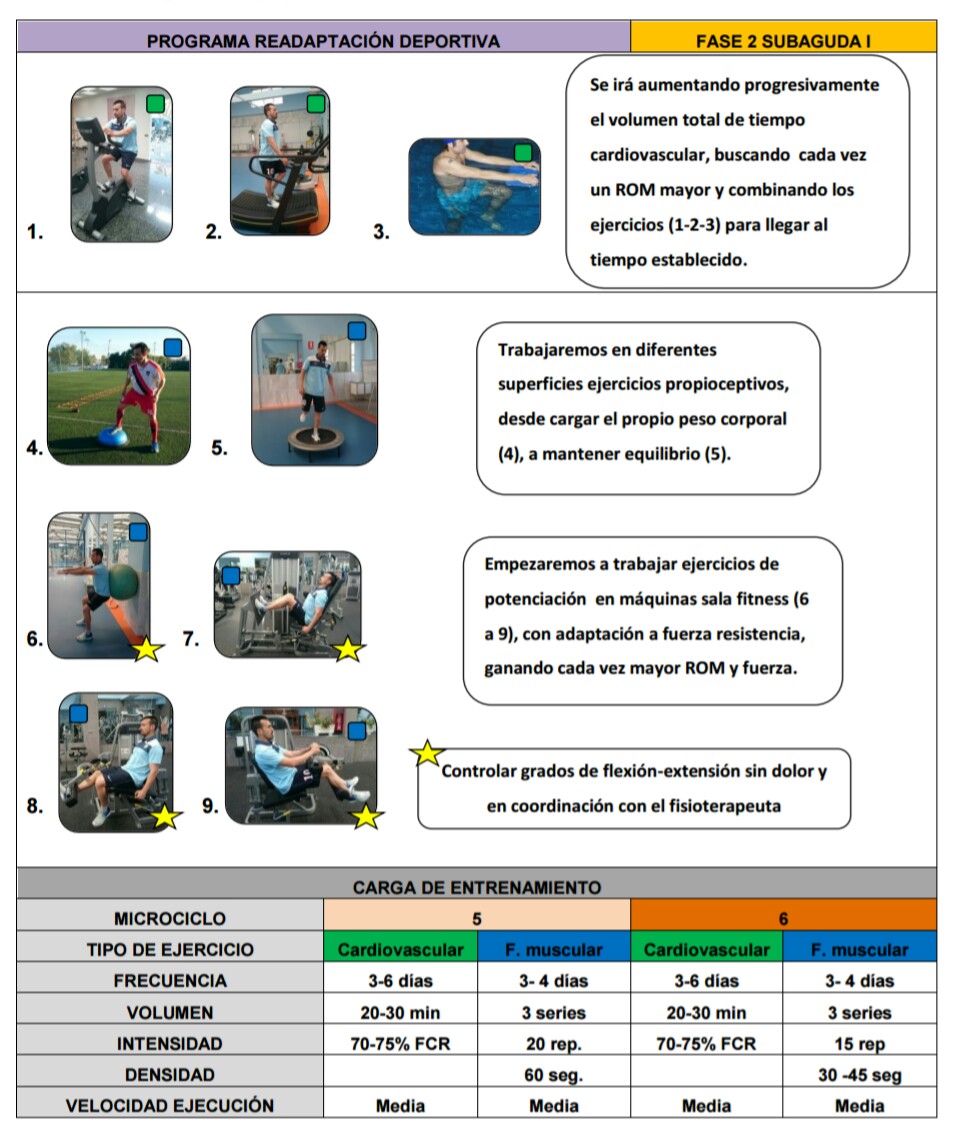
FASE SUBAGUDA I SEMANA 3 a 4
-Bicicleta estática, Insistir en patrón de la marcha normal
-Ejercicios de cadena cinética cerrada (sentadillas, prensa)
-Flexo-extensión de rodilla de 0⁰ a 20⁰
A la 4º semana: se puede empezar con ejercicios resistidos de isquiosurales según tolerancia
Se puede iniciar con ejercicios en agua y natación.
A la 4º SEMANA: se puede empezar con ejercicios resistidos de isquiosurales según tolerancia
Se puede iniciar con ejercicios en agua y natación.
SEMANA 5-6
-Iniciar ejercicios de potenciación en carga
-Se puede empezar a trabajar con las extensiones de cuádriceps
-Inicio de ejercicios de propiocepción básicos
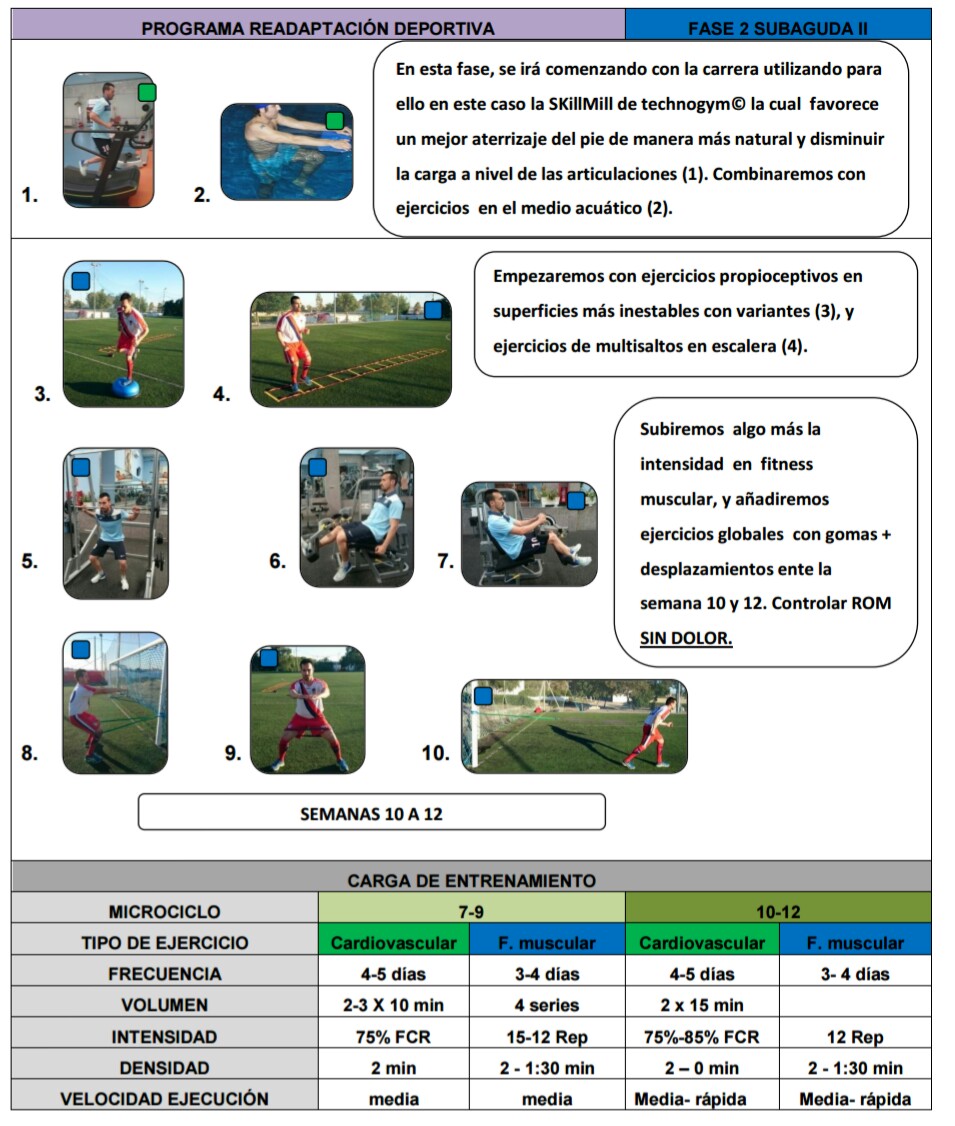
FASE SUBAGUDA II SEMANA 7 A 12
-Potenciación muscular en sala de musculación
-Trabajo con gomas de la musculatura del tren inferior-Trabajo global con gomas combinado con desplazamientos
-Propiocepción media
-Empezar a correr
-Introducción multisaltos en sitio
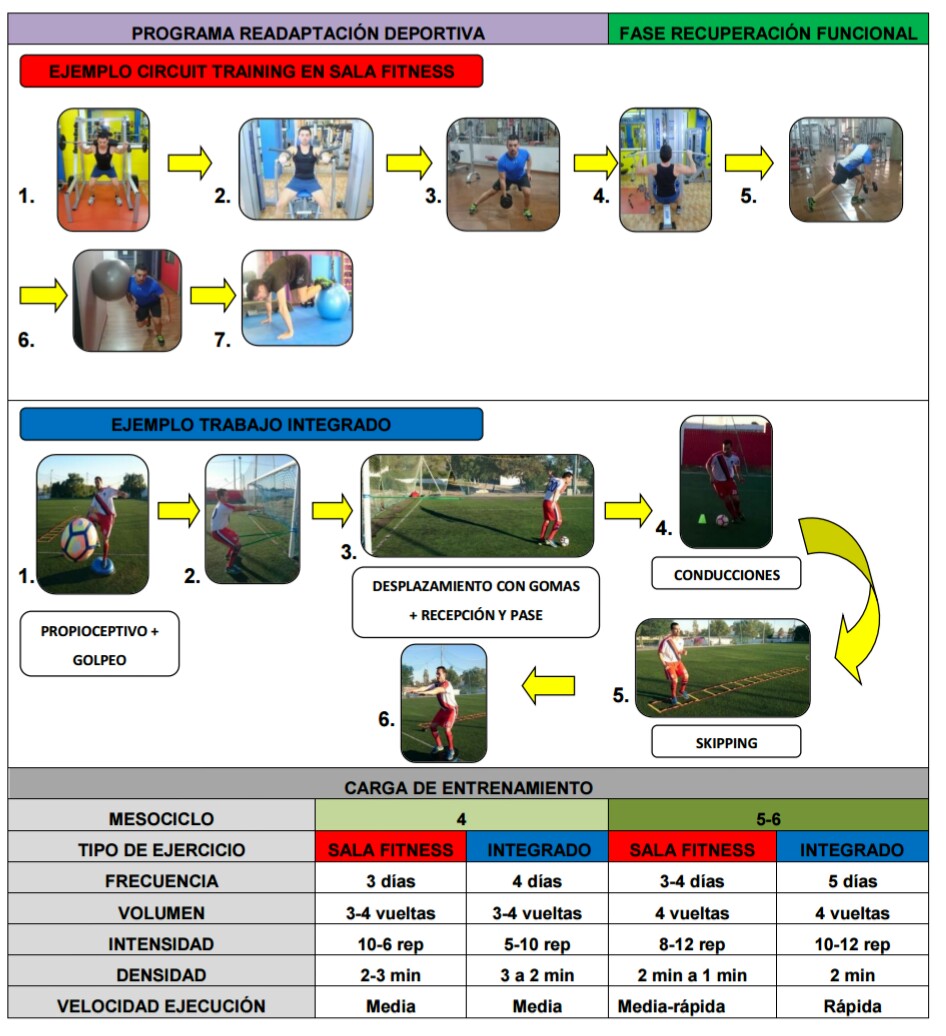
RECUPERACIÓN FUNCIONAL MES 4 A 6
-Potenciación muscular en sala de musculación (h-fmax)
- Trabajo con gomas de la musculatura del tren inferior
- Trabajo global con gomas combinado con desplazamientos + pelota
- Propiocepión alta
- Trabajo de potenciación aeróbica y anaeróbica láctica
- Introducir multisaltos dinámicos + pliometría
-Trabajos de cambios de dirección
- Introducción de cambios de dirección y velocidad
PROCESO DE EVALUACIÓN PARA CRITERIO DEL ALTA DEPORTIVA
Todos los días se evalúa y consecuentemente, se organiza la siguiente sesión.
• Test submáximos de fuerza y cardiovascular (test de Cooper, Rockport, test 5 min).
• Ejercicios de propiocepción en progresiones para evaluar.
• Inclinometría (Test Thomas, EPR,...) test lineales (DDS, DDP,…)
• Síntomas y percepciones subjetivas del deportista antes, durante y después el entrenamiento (Dolor, escala Borg…)
• Comunicación readaptador - deportista
BIBLIOGRAFÍA
1. Bizzinia, M. y Jacinda Silvers, H. (2014). Return to competitive football after major knee surgery: more questions than answers?, Journal of Sports Sciences, DOI: 10.1080/02640414.2014.909603
2. Bonden B.P. (2000). Mechanisms of anterior cruciate ligament injury. London: Orthopedics. Pag 573-578.
3. Buenaventura L. (2006). Apuntes postgrado de readaptación al esfuerzo. Barcelona
4. Charler J. Abril MA, Garreta R, Maiques A, Unyó C y Soler F. Rehabilitación acelerada de plastia de ligamento cruzado anterior en el entorno de una mutua de accidentes de trabajo. Rehabilitación, 2001; 35 (5): 295-301. Madrid.
5. Evans, S., Shaginaw, J. y Bartolozzi, A. (2012). ACL reconstruction it’s all about timing. The International Journal of Sports Physical Therapy; 9, (2): 268-273.
6. Frontera WR, Herring SA, Micleli LJ y Silver JK (2008): Medicina deportiva clínica. Tratamiento médico y rehabilitación. Elsevier Saunders.
7. Kirk, A., Kevin, D., Kurt, P., Matthew, J., Warren, R., Richard, D., and Emily, K. (2012). Return to High School and College Level Football following ACL Reconstruction: A MOON Cohort Study. Am J Sports Med.; 40(11): 2523–2529.
8. Lalín, C. (2006). Papel del readaptador físico-deportivo en la prevención e intervención de las lesiones deportivas en el fútbol. Paper presented at the Congreso Internacional de Fútbol.
9. López Capapé, D. (2006). Lesiones del ligamento cruzado anterior en el deportista. Prevenir. Revista de la mutualidad general deportiva. 24: 37-47.
10. Martín de la Rosa A. (2014). Comparativa de protocolos de recuperación de rotura de ligamento cruzado anterior de la rodilla en el fútbol profesional y amateur. Trabajo fin de máster. Madrid
11. Moeller, J.L. y Lamb, M.M. (1997): “Anterior cruciate ligament injuries in female athletes: why are women more susceptible?” The physician and Sports Medicine. 25(4):31-48.
12. Noya J, Sillero M. (2012). Incidencia lesional en el fútbol profesional español a lo largo de una temporada: días de baja por lesión. Apunts Medicina de L´Esport. doi:10.1016/j.apunts.2011.10.001
13. Paredes V. (2009). Método de cuantificación en la readaptación de lesiones en fútbol. [Tesis Doctoral]. Madrid, España: Universidad Autónoma de Madrid
14. Paredes, V., Gallardo, J., Porcel, D., De la Vega, R., Olmedilla, A., y Lalín, C. (2012a). La readaptación físico-deportiva de lesiones. Aplicación práctica metodológica. Barcelona: OnXsport.
15. Personal de Healthwise. (2011). Lesiones de ligamento cruzado anterior (LCA). Recuperado el 23/02/2013 de: http://holadoctor.com/es/huesos-articulaciones-ym%C3%BAsculos/lesiones-de-ligamento-cruzado-anterior-lca.
16. Reverter, J. (2004). El readaptador en el organigrama técnico de un equipo de fútbol. Training fútbol, 99, 38-43
17. Sainz de Baranda P. (2008). Apuntes de recuperación funcional. Murcia
18. Zahínos, J; González, C. y Salinero, J. (2010): “Estudio epidemiológico de las lesiones. Los procesos de adaptación y prevención de la lesión de ligamento cruzado anterior en el fútbol profesional”. Journal of Sport and Health Research. 2(2):139-150