Recomendaciones de ejercicio para pacientes con diabetes tipo 2
Publicado 5 de marzo de 2019, 17:01
El Colegio Americano de Medicina Deportiva y la Asociación Americana de Diabetes recomiendan que los pacientes con diabetes tipo 2 participen en al menos 150 minutos de ejercicio moderado semanalmente con entrenamiento de fuerza dos o tres veces por semana. En este se artículo revisa las pautas , las recomendaciones de evaluación inicial y las consideraciones para pacientes con diabetes y comorbilidades asociadas que planean participar en programas de ejercicio.
Para los pacientes con diabetes tipo 2, el ejercicio mejora el control de la glucosa en la sangre y reduce el riesgo de comorbilidades que incluyen hiperlipidemia, hipertensión y cardiopatía isquémica. Según los CDC, más de 29 millones de estadounidenses (aproximadamente el 9% de la población) tienen diabetes tipo 2 y la mayoría no son físicamente activos.
Una declaración de posición conjunta del Colegio Americano de Medicina Deportiva (ACSM) y la Asociación Americana de Diabetes (ADA) recomienda al menos 150 minutos totales de actividad aeróbica de intensidad moderada por semana, con no más de 2 días consecutivos sin actividad física. Los estándares de atención de la ADA para la diabetes en 2015 recomiendan reducir el tiempo sedentario total al incorporar actividad física cada 90 minutos. Además, la ADA recomienda que los pacientes realicen ejercicios de fuerza utilizando los ocho grupos musculares principales dos o más veces por semana. Sin embargo, solo el 12% de los adultos con diabetes tipo 2 cumplen con las recomendaciones del entrenamiento de fuerza que proponen la ACSM / ADA y solo el 41% cumple con las recomendaciones de entrenamiento aeróbico.
La falta de actividad física entre los pacientes con diabetes tipo 2 es una de las principales preocupaciones de salud pública en los médicos de atención primaria (AP) y piensan que es necesario abordar y mejorar. Sin embargo, los médicos necesitan formación adecuada para aconsejar a los pacientes sobre el ejercicio. Según Howe y colaboradores, el 13,7% de los residentes médicos y el 17,3% de los médicos que atienden a las personas con diabetes tipo II, necesitan formación sobre la forma adecuada de asesorar a los pacientes sobre el ejercicio físico. En otro estudio, menos de la mitad de los adultos mayores informaron haber recibido sugerencias de ejercicios por parte de un médico. La AP podrían ayudar a llenar el vacío en la educación del paciente sobre el ejercicio si se les dan pautas de ejercicio y recomendaciones para los pacientes adecuados a cada persona mediante los médicos, pero también nos encontramos otros agentes en el mundo del entrenamiento que deben estar presentes en el círculo de la atención primaria. En este caso los Licenciados en Ciencias de la Actividad Física y del Deporte podrían asesorar y controlar la planificación del entrenamiento en estas personas.
Existen múltiples hormonas y el sistema nervioso simpático que funcionan a nivel del músculo esquelético y el hígado para mantener la homeostasis de la glucosa. Durante el ejercicio, cuando los músculos esqueléticos se contraen, la captación de glucosa en la sangre aumenta en una vía independiente de la insulina. Esto ocurre a través de la difusión facilitada utilizando proteínas transportadoras de glucosa 4 (GLUT4) que permiten que la glucosa ingrese a las células del músculo esquelético. El ejercicio aumenta el GLUT4, lo que aumenta la captación de glucosa en la sangre, incluso en pacientes con diabetes tipo 2.
En reposo y después de comer, la captación de glucosa por los músculos esqueléticos es dependiente de la insulina para mantener las reservas de glucógeno. En pacientes con diabetes tipo 2 , este mecanismo dependiente de la insulina está alterado; Los mecanismos defectuosos de la homeostasis de la glucosa en el hígado regulan de manera inadecuada la gluconeogénesis y el equilibrio del glucagón y la insulina producida en el páncreas. Sin embargo, la vía alternativa de la captación independiente de insulina por parte del músculo esquelético permanece normal durante el ejercicio.
El ejercicio físico mejora la sensibilidad a la insulina en pacientes con diabetes tipo 2 en parte debido al mecanismo alternativo para el metabolismo de la glucosa y al aumento de las proteínas transportadoras. El ejercicio aeróbico submáximo podría disminuir las concentraciones de glucosa en sangre de 2 a 48 horas después del ejercicio y mejorar la sensibilidad a la insulina hasta 72 horas después del ejercicio. Debido a que el entrenamiento de fuerza causa hipertrofia muscular, el aumento de la masa muscular podría contribuir a aumentar la captación de glucosa en la sangre, lo que conduce a un mejor control de la glucosa y sensibilidad a la insulina. Para maximizar los beneficios fisiológicos, los pacientes con diabetes tipo 2 deberían participar en el entrenamiento aeróbico y de fuerza de manera regular.
Antes de comenzar el ejercicio más intenso, los pacientes sedentarios con diabetes tipo 2 deben ser evaluados por un médico. Las pruebas de esfuerzo no se recomiendan de forma rutinaria por ACSM / ADA directrices para los pacientes asintomáticos con bajo riesgo de enfermedad cardiovascular (ECV). Esta recomendación es consistente con la recomendación del Grupo de trabajo preventivo de EE. UU, que concluye que las pruebas de esfuerzo no deben realizarse en pacientes de bajo riesgo porque el mayor riesgo de resultados falsos supera los beneficios de las pruebas. Una prueba de esfuerzo gradual solo se debe realizar en pacientes sintomáticos con factores de riesgo de ECV.
Los médicos deben evaluar a los pacientes para detectar afecciones como hipertensión no controlada, neuropatía autonómica grave y retinopatía proliferativa inestable, que puede predisponer a los pacientes a lesiones o impedir su participación en ciertos tipos de ejercicio.
Se recomienda utilizar técnicas de entrevista motivacional cuando prescriba ejercicio a los pacientes. Se recomienda utilizar técnicas de entrevista motivacional cuando prescriba ejercicio a los pacientes. Considere utilizar el Modelo de etapas de cambio de Prochaska y DiClemente para evaluar la preparación de un paciente para participar en un programa de ejercicios. El uso de preguntas abiertas puede ayudar a comenzar la discusión sobre objetivos, ayuda establecer metas para los pacientes y a establecer estrategias para implementar las metas. En el curso Herramientas de "Coaching" para el Entrenador Personal mostramos algunos ejemplos de preguntas abiertas para pacientes en cada etapa.
Después de asegurarse de que no se requieren más pruebas y/o examen físico, dialogue sobre los objetivos e intereses para ayudar a los pacientes a identificar los ejercicios que disfrutarán. Revise la frecuencia, la intensidad, la duración y el tipo de ejercicio necesario para lograr los máximos beneficios para la salud. Una combinación de entrenamiento aeróbico y de fuerza es apropiada para pacientes cuyos objetivos son perder peso y optimizar los niveles de glucosa en la sangre.
El ejercicio de intensidad moderada y el ejercicio de intensidad vigorosa es interesante para los pacientes. Cualquier tipo de intensidad debe ser controlada con medidores de glucosa para ver la tendencia de los datos y pode tomar medidas con el junto con el médico. El entrenamiento de fureza debe realizarse dos o tres veces por semana, en días no consecutivos, concentrándose en los ocho grupos musculares principales. Los pacientes deben realizar de 5 a 10 ejercicios. ACSM recomienda realizar entre ocho y 10 repeticiones por serie y entre dos y tres series en total, con un peso suficientemente para estar en una sensación percibida del 7-8, definido como el 75% al 80%
Los ejercicios de flexibilidad, como el yoga, el tai chi y el Pilates, pueden brindar beneficios adicionales a los pacientes con diabetes, pero no deben reemplazar otros ejercicios para aumentar la condición física.
Referencias utilizadas en el texto:
Dugan, J. A. (2016). Exercise recommendations for patients with type 2 diabetes. Journal of the American Academy of PAs, 29(1), 13-18.
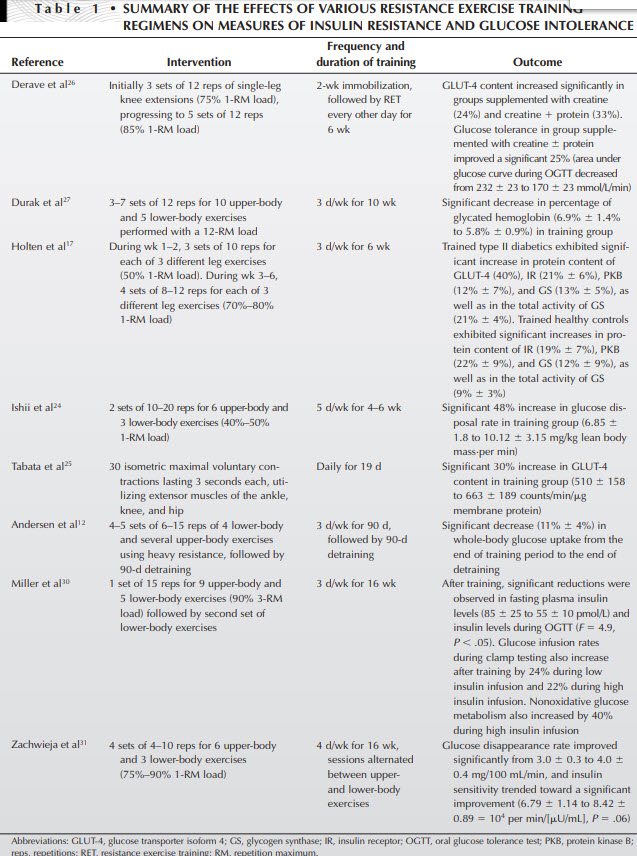
Tresierras, M. A., & Balady, G. J. (2009). Resistance training in the treatment of diabetes and obesity: mechanisms and outcomes. Journal of Cardiopulmonary Rehabilitation and Prevention, 29(2), 67-75.
Colberg, S. R., Sigal, R. J., Fernhall, B., Regensteiner, J. G., Blissmer, B. J., Rubin, R. R., ... & Braun, B. (2010). Exercise and type 2 diabetes: the American College of Sports Medicine and the American Diabetes Association: joint position statement. Diabetes care, 33(12), e147-e167.
