Resumen
Los sobrevivientes de adolescentes y adultos jóvenes (AYA) sobre el insulto cerebral relacionado con la oncología pediátrica son vulnerables a numerosos déficits inducidos por el tratamiento que mejoran significativamente el riesgo de enfermedad cardiovascular. El ejercicio regular mejora la función endotelial, la aptitud física, la composición corporal y la función musculoesquelética que puede reducir la predisposición para la enfermedad cardiovascular. Aquí evaluamos la viabilidad y efectividad de una intervención de ejercicio de 24 semanas en resultados cardiovasculares, físicos y metabólicos en esta población. Se reclutaron trece sobrevivientes (6 hombres, 7 mujeres; mediana de 19 años (rango 16–23 años) para participar en un estudio de 48 semanas que consiste en un período de control de 24 semanas (atención regular) seguido de una intervención de ejercicio de 24 semanas. Se recolectaron medidas de resultado en la entrada (Semana 0) y después de la atención regular (24-Week) y ejercicio (48 semanas). Presión, frecuencia cardíaca (HR), capacidad aeróbica, antropometría, composición del cuerpo, fuerza muscular (3 pruebas máximas de repetición), resistencia muscular (repeticiones/min) y niveles de actividad física (acelerometría) en comparación con el valor basal de la línea base después del ejercicio (P = 0.008) y FMD (P = 0.029). (p = 0.019), mientras que submáxima (marca de 6 minutos) medidas de ventilación (p = 0.012), clasificación de ejercicio percibido (P = 0.012), HR (P = 0.001), absoluta (p = 0.000) y relativa (P = 0.000) la capacidad aeróbica disminuyó. Las rupturas en el tiempo sedentaria aumentaron (P = 0.043) después del ejercicio en comparación con la atención regular. Aunque la muestra fue pequeña y heterogénea, este estudio demuestra que el ejercicio se puede lograr y tiene efectos positivos en la función vascular, la aptitud submáxima, la fuerza local y la actividad física en una población de sobrevivientes de AYA de insulto cerebral relacionado con la oncología pediátrica.
Introducción
Los avances en el tratamiento han aumentado la población de sobrevivientes de cáncer pediátrico en las últimas tres décadas, con tasas de supervivencia de cinco años aproximadas en Australia, Estados Unidos y el Reino Unido que actualmente se encuentran en un 85% (1–3). Sin embargo, concurrente con una mejor supervivencia es el desarrollo eventual de una serie de efectos secundarios a largo plazo y tardíos con consecuencias para la salud potencialmente graves (1, 4, 5). Como resultado, las incidentes de enfermedad crónica y la mortalidad temprana entre esta población superan la población normal (1, 4, 6, 7). De hecho, los eventos cardiovasculares son actualmente la causa de mortalidad no maligna número uno entre los sobrevivientes de cáncer pediátrico (6, 7).
Los sobrevivientes del insulto cerebral relacionado con la oncología pediátrica se encuentran entre aquellos con el mayor riesgo de desarrollar efectos graves, incapacitantes o potencialmente mortales a largo plazo (1, 4). La naturaleza invasiva del cáncer y su tratamiento durante la infancia puede limitar el rendimiento físico y exacerbar el riesgo de enfermedad cardiovascular (ECV) durante la adolescencia y la edad adulta (8–11). La cardiotoxicidad es un efecto secundario bien conocido de ciertos agentes quimioterapéuticos, sobre todo las antraciclinas (12–14). Específicamente, las antraciclinas tienen efectos tóxicos directos en el endotelio vascular y los miocitos cardíacos, con una relación dependiente de la dosis que resulta en insuficiencia cardíaca clínica a dosis acumulativas> 550 mg/m2 (15). La radiación al corazón, la joven edad en la exposición y la terapia concomitante con agentes como la ciclofosfamida aumentan aún más el riesgo de cardiotoxicidad, que aumenta linealmente en función del tiempo de seguimiento (15). Además, la radioterapia puede causar fibrosis y atrofia de los tejidos musculares, inhibiendo así la función de las estructuras cardíacas, vasculares y/o musculoesqueléticas dentro del área de exposición (16, 17). La aterosclerosis acelerada también se ha informado en los vasos dentro del portal de radiación, lo que predispone al infarto y el accidente cerebrovascular (18, 19). Aunque la dosis de radiación al corazón es menor en esta cohorte que para aquellos con linfoma de Hodgkin o tumores sólidos, la fibrosis cardíaca y la disfunción ventricular son complicaciones tardías potenciales que pueden ser el resultado de la radiación de salida en pacientes que reciben irradiación craneespinal para tumores intracraneales como medulloblastoma. En particular, nuestro grupo y otros también han demostrado previamente que la ECV puede desarrollarse secundaria a las ramificaciones directas del cáncer y su tratamiento (20). Por ejemplo, el insulto hipotalámico instiga a los trastornos de la función endocrina, el equilibrio energético y el metabolismo, que se manifiesta como obesidad, caquexia y fatiga (5, 20, 21). Posteriormente, pueden desarrollarse limitaciones a las actividades necesarias para la atención básica y el mantenimiento de la salud, exacerbando el riesgo de ECV mediante la descondición física (4, 5, 20, 22, 23).
Si bien estas limitaciones son bien reconocidas, pocos estudios han intentado minimizarlas o revertirlas utilizando una intervención. El ejercicio mejora la función global de los sistemas cardiovasculares, respiratorios, musculoesqueléticos y metabólicos (24–26). También fomenta los descansos en episodios prolongados de tiempo sedentario, lo cual es preventivo contra el deterioro (27, 28). Como resultado, proponemos que el ejercicio puede ser una terapia potencial para la prevención y/o remediación de efectos a largo plazo y tardíos que predisponen a las poblaciones de sobrevivientes de cáncer a la ECV acelerada. Ambos Fiuza-Luces et al. (29) y San Juan et al. (30) demostraron que el ejercicio durante la terapia del cáncer pediátrico tiene efectos positivos sobre la resistencia al cuerpo, la aptitud aeróbica y la movilidad funcional. Hasta la fecha, los pocos estudios que han utilizado intervenciones de ejercicio en poblaciones de sobrevivientes después de la terapia también han informado resultados positivos, con informes de mejor tolerancia al ejercicio, rendimiento aeróbico máximo, fuerza superior e inferior del cuerpo, función, calidad de vida y fatiga reducida ((31, 32). Sin embargo, la mayoría de estos estudios de entrenamiento con ejercicios se han realizado en sobrevivientes de leucemia o cáncer de mama, con poca evidencia sobre la eficacia en los sobrevivientes de cáncer pediátrico que han sufrido un insulto cerebral y sufren una morbilidad específica a largo plazo. Como tal, se desconoce si estos efectos secundarios limitarán el alcance de los beneficios obtenidos del ejercicio regular. Aquí, implementamos una intervención de ejercicio de 24 semanas en sobrevivientes adolescentes y adultos jóvenes (AYA) sobre el insulto cerebral relacionado con la oncología pediátrica. Función endotelial, una medida sustituta de CVD (33, 34), se evaluó antes y después de la intervención para determinar la efectividad del ejercicio para mejorar el riesgo cardiovascular en esta población. Los factores de riesgo secundarios para la ECV que se midieron incluyeron capacidad aeróbica, frecuencia cardíaca en reposo (FC) y presión arterial (PA), niveles de actividad física (PA), antropometría, composición corporal y resistencia y resistencia muscular.
Métodos
Participantes
Una búsqueda en la base de datos de oncología del Hospital Princess Margaret para Niños (Australia Occidental) identificó 87 sobrevivientes a largo plazo (> 5 años) AYA (15-23 años) sobrevivientes de insultos cerebrales relacionados con la oncología pediátrica que eran elegibles para participar en el estudio. Se contactó a los sobrevivientes sobre la participación por teléfono y correo. Trece sobrevivientes (6 hombres, 7 mujeres) consintieron en participar y cumplir con todos los requisitos de estudio que se incluirán en el análisis. Siete sobrevivientes adicionales participaron en el estudio en diversos grados, pero fueron excluidos de los resultados finales debido a la caída (n = 2; ambos casos relacionados con la recaída) o el incumplimiento de los estándares de intervención (n = 5; horarios laborales y universitarios que se enfrentan con las sesiones de ejercicio que dificultan la asistencia regular).
El embarazo o un diagnóstico de ECV fueron criterios de exclusión de este estudio. Cuatro de nuestros participantes tenían una hormona de crecimiento deficiente (GHD) y previamente habían sido tratados con GH. Tres cesaron el tratamiento seis meses antes de la participación del estudio, mientras que uno comenzó la terapia de reemplazo de dosis bajas después de la evaluación inicial. Los sobrevivientes que toman suplementos de tiroides (n = 2) y hormona sexual (n = 4) no fueron excluidos. Antes de la participación, los sobrevivientes fueron informados de todos los requisitos del estudio y se les pidió que proporcionaran consentimiento por escrito. Se requirió que todos los sobrevivientes menores de 18 años tengan el consentimiento de los padres o guardianes para la participación. La aprobación ética fue otorgada por el Comité de Ética de Investigación Humana de la Universidad de Australia Occidental (UWA) y el Comité de Ética del Hospital Princesa Margaret (número de aprobación de HREC, 2013059).
Diseño experimental
Tras el reclutamiento, se evaluó la BP en reposo, la FC, la función endotelial, la antropometría, la composición corporal, la fuerza y la resistencia muscular y la capacidad aeróbica. Se utilizaron acelerómetros y revistas de actividad para registrar niveles de actividad física durante un período de siete días.
Después de las pruebas de referencia, los participantes comenzaron una fase de control de 24 semanas (atención regular) durante la cual se les indicó que mantuvieran los niveles y hábitos habituales de PA. Inmediatamente después de la fase de atención regular, se inició una intervención de ejercicio de 24 semanas. El pedido no se aleató para contrarrestar los posibles efectos de transporte y dificultades para emplear períodos de lavado prolongados. Al concluir la intervención de ejercicios de 24 semanas, todas las evaluaciones se repitieron. Para tener en cuenta la falta de controles saludables en este estudio, hemos comparado nuestros datos de sobrevivientes de «siguiente ejercicio» con los datos de línea de base recopilados en un grupo de control sano y de edad similar de una publicación de caracterización previa (20) En la discusión de este manuscrito.
Función vascular
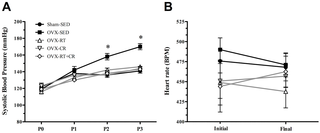
Al llegar al laboratorio, después de un período de ayuno de cuatro horas, los participantes descansaron supino durante 20 minutos. Durante este descanso, HR, la PA y la presión arterial media (MAP) se midieron a intervalos de cinco minutos utilizando un brazalete electrónico de BP (HR y BP; Dinamap Carescape V100, GE Healthcare, General Electric’s Company, Buckinghamshire, Reino Unido).
Después del descanso, la función de la arteria del conducto se evaluó utilizando la técnica de dilatación mediada por flujo (FMD) según lo detallado por Thijssen et al. (35). Se usó ultrasonido de alta resolución no invasivo (Terason, T3200, Burlington, MA 01803, EE. UU.) Para obtener imágenes de la arteria braquial izquierda. El diámetro de la arteria braquial se registró durante un minuto antes de que un manguito del antebrazo colocado distal al proceso de olécranon se inflara a 220 mmHg durante cinco minutos. Las grabaciones de diámetro y flujo sanguíneo se reanudaron 30 segundos antes de la deflación del manguito y continuaron durante tres min. El flujo sanguíneo de la arteria braquial se calculó utilizando mediciones de área de sección transversal de luz braquial continua (30 Hz) y velocidad Doppler. El cambio en el diámetro de la arteria entre la línea de base y el pico se presentó en mm (diámetro delta). La dilatación mediada por flujo (porcentaje delta) se calculó como (diámetro delta/diámetro de línea de base) x 100. Detalles específicos del análisis de análisis y análisis de FMD se han presentado en otro lugar (35).
Monitoreo de la actividad física
Los participantes fueron equipados con un acelerómetro Actical (Respironics; Bend, Oregon, EE. UU.) Para registrar la AP durante las horas de vigilia durante siete días. El acelerómetro Actical fue elegido por su liviano (28 × 27 × 10 mm: 17 g), diseño impermeable y sensor omnidireccional (36). Según las instrucciones del fabricante, los acelerómetros se colocaron mediales a la cresta ilíaca derecha (debajo de la ropa), sujetado por una correa de cintura ajustable (37). Los participantes recibieron un diario de actividad y recibieron instrucciones de registrar el uso diario del acelerómetro, así como la actividad realizada mientras usaba el acelerómetro. Los acelerómetros no se usaron durante las sesiones de ejercicio para garantizar que las grabaciones fueran de PA externa y volitiva.
Para fomentar el cumplimiento, los participantes recibieron mensajes de texto y llamadas telefónicas de tres veces por semana (al recibir el monitor, a mediados de semana y antes del monitor de retorno) cada vez que poseían los Acticals. Esto aseguró que los participantes usaban los monitores y que se estaban haciendo grabaciones del revista.