Resumen
Antecedentes
La demencia se encuentra entre las principales causas de pérdida funcional y discapacidad en adultos mayores. La investigación ha demostrado que los hogares de ancianos sin La demencia puede mejorar su función en las actividades de la vida diaria, la fuerza, el equilibrio y el bienestar mental por ejercicio físico. La evidencia sobre el efecto del ejercicio físico entre los pacientes con hogares de ancianos con La demencia es escasa y ambigua. Por lo tanto, el objetivo principal de este estudio fue investigar el efecto de un programa de ejercicio funcional de alta intensidad sobre el rendimiento del equilibrio en los residentes de hogares de ancianos con demencia. El objetivo secundario era examinar el efecto de este ejercicio sobre la fuerza muscular, la movilidad, las actividades de la vida diaria, la calidad de vida y los síntomas neuropsiquiátricos.
Diseño y métodos
Este solo ensayo controlado aleatorio cegado se realizó entre 170 personas con demencia que vive en hogares de ancianos. La edad media fue de 86.7 años (DE = 7.4) y el 74% eran mujeres. Los participantes fueron asignados aleatoriamente a una intervención (n = 87) o un grupo de control (n = 83). La intervención consistió en ejercicios intensivos de fortalecimiento y equilibrio en grupos pequeños dos veces por semana durante 12 semanas. La condición de control era actividades de ocio.
Resultados
El grupo de intervención mejoró la puntuación en la escala de equilibrio de Bergs en 2.9 puntos, que fue significativamente más que el grupo de control que mejoró en 1.2 puntos (p = 0.02). Haber ejercido 12 veces o más se asoció significativamente con una fuerza mejorada después de la intervención (P <0.05). El nivel de apatía fue menor en el grupo de ejercicio después de la intervención, en comparación con el grupo de control (p = 0.048).
Introducción
A medida que la población envejece, los servicios de salud y asistencia social se presionarán para proporcionar servicios a personas mayores con demencia, así como a personas con una gama más amplia de otras enfermedades crónicas que están acompañadas de impedimentos físicos. La demencia se encuentra entre las principales causas de discapacidad y muerte en los ancianos (1, 2). Dado que no hay cura para la demencia (3), el aumento en el número de personas con demencia tendrá un gran impacto en todos los sistemas nacionales de atención médica. En adultos mayores con una forma neurodegenerativa de demencia, la degeneración continua del tejido cerebral finalmente conduce a una pérdida de funciones cognitivas y físicas (4, 5). Alrededor del 80% de los residentes de hogares de ancianos en Noruega sufren de demencia (6), y es el diagnóstico principal más común en la población de hogares de ancianos en Noruega (7).
Además de la cognición deteriorada y el cambio de comportamiento, la demencia normalmente afecta el equilibrio, la movilidad y el rendimiento de la marcha (8–13). El equilibrio es una función central en la mayoría de las actividades de la vida diaria (ADL). El equilibrio reducido aumenta el riesgo de caída, y las caídas y las fracturas son comunes entre los residentes con demencia (8, 9, 14, 15). Las personas con demencia tienen un riesgo de caídas dos veces mayor en comparación con los ancianos no dañados (14). Las consecuencias de la caída son en muchos casos perjudiciales. En hogares de ancianos, un tercio de todas las caídas dan como resultado lesiones (16) y las personas con demencia a menudo se lesionan en comparación con los residentes no dementados. El trauma agudo con daño o fracturas de tejidos blandos, hospitalizaciones e inmovilización puede conducir a llagas a presión, neumonía y miedo a caer. El miedo a caer en sí mismo es un factor de riesgo de inactividad y puede crear un círculo vicioso (17). Por lo tanto, las mejoras en el equilibrio pueden reducir potencialmente el riesgo de caer y aumentar la movilidad a través de una mayor confianza.
La debilidad muscular de la extremidad inferior se ha identificado como un factor de riesgo independiente para las caídas. También es un factor de riesgo importante para la incapacidad de realizar tareas funcionales de las extremidades inferiores, como caminar, sentarse para parar transferencias, escalones y aderezo para la parte inferior del cuerpo (18–20). Los niveles de umbral de la fuerza muscular de la extensión de la rodilla pueden predecir la disfunción de las extremidades inferiores en personas con demencia y entrenamiento de fuerza muscular basada en la extensión de la rodilla que se necesita fuerza muscular para prevención del deterioro funcional y la mejora de la fuerza muscular en personas con demencia ((20). El entrenamiento de fuerza muscular puede mejorar el equilibrio (21), y puede ser particularmente beneficioso para los adultos mayores con factores de riesgo cardiovasculares y limitaciones funcionales para quienes el ejercicio aeróbico puede ser problemático. Los beneficios cognitivos del ejercicio de la fuerza muscular también se han documentado (22, 23)
Los estudios han demostrado que las personas mayores cognitivamente sanas en el hogar de ancianos pueden aumentar la fuerza muscular, el equilibrio, la función ADL y la velocidad de caminar como resultado del ejercicio (24–27). Sin embargo, la evidencia de un efecto similar del ejercicio entre los pacientes con demencia es escasa y ambigua. Las dificultades con las mediciones e instrucciones y la falta de cumplimiento han llevado a la mayoría de los estudios sobre ejercicio físico a excluir a las personas con demencia. Una revisión de alta calidad sobre la eficacia de la intervención del ejercicio físico sobre la movilidad y el funcionamiento físico en personas mayores con demencia (28) incluyó 20 ECA; diez de entornos institucionales. En esa revisión, solo un ECA llevado a cabo en el hogar de ancianos se consideró de alta calidad. Demostró que caminar combinado con fuerza y ejercicios de flexibilidad redujo la disminución de la función ADL en el grupo de intervención (29). Además, se descubrió que un estudio sobre tareas duales era de calidad moderada (30). Este estudio indicó que caminar asistido con conversación podría contribuir al mantenimiento de la movilidad funcional en poblaciones institucionalizadas con la enfermedad de Alzheimer. Otras dos revisiones sobre los efectos del ejercicio físico en las funciones físicas y cognitivas entre las personas con demencia concluyeron que los programas de ejercicio podrían tener un impacto significativo en la mejora de la capacidad de realizar ADL (31, 32). Debido a la baja calidad metodológica de muchos de los estudios revisados, la heterogenidad entre los estudios y la intensidad insuficiente de los programas de entrenamiento, es difícil sacar conclusiones sobre el efecto cognitivo del ejercicio en pacientes con demencia (31), pero los resultados en algunos de los estudios son prometedores (31, 32).
Los síntomas neuropsiquiátricos (NP) son comunes en la demencia. Los estudios muestran que más del 80% de las personas con demencia en hogares de ancianos tienen al menos un NP clínicamente significativo (33, 34). Este grupo de síntomas incluye agitación, agresión, irritabilidad, euforia, apatía, depresión, ansiedad, delirios y alucinaciones. Los estudios han informado que los síntomas más frecuentes en pacientes con demencia en hogares de ancianos son la agitación, la apatía y los síntomas afectivos (33–35). Estos síntomas causan molestias y una calidad de vida reducida para las personas con demencia y son predictores de otoño para pacientes con hogares de ancianos, causando una considerable morbilidad y mortalidad (36, 37). Los NP también dan angustia a la familia y los cuidadores (38–40). Históricamente, estos síntomas se han manejado con medicamentos ansiolíticos y antipsicóticos (41). Aunque potencialmente efectivo, dicha medicación se ha utilizado demasiado y puede estar asociado con graves efectos secundarios adversos y una mayor mortalidad (42). En consecuencia, es necesario evaluar las terapias no farmacológicas para los síntomas conductuales y psicológicos en esta población (43). Una revisión de Cochrane (44) Encontraron que faltará la evidencia sobre el efecto del ejercicio sobre el comportamiento. Según otra revisión (43), el ejercicio físico parece ser beneficioso para reducir algunos NP, especialmente el estado de ánimo y la agitación deprimidos. También hay cierta evidencia de que el ejercicio puede mejorar el sueño y reducir la «errante», pero para otros síntomas, incluida la apatía, la evidencia es débil o falta.
Resumiendo; Los ensayos aleatorizados y controlados con ejercicio físico entre los residentes de hogares de ancianos con demencia son escasos. Las dificultades con las mediciones e instrucciones y la falta de cumplimiento podrían haber llevado a la mayoría de los estudios sobre ejercicio físico para excluir a las personas con demencia. Sin embargo, se sugiere que el ejercicio físico es una modalidad de tratamiento que puede tener efectos positivos en la función física y la salud mental de los pacientes con demencia y, por lo tanto, podría influir favorablemente en la función en las personas institucionalizadas con demencia. Por lo tanto, el objetivo principal de este estudio fue investigar el efecto de un programa de ejercicio funcional de alta intensidad sobre el equilibrio en una población de residentes de hogares de ancianos con demencia. Además, queríamos explorar cualquier efecto del ejercicio funcional físico sobre el rendimiento de la fuerza muscular, la movilidad, las actividades de la vida diaria, la calidad de vida, los síntomas neuropsiquiátricos y la depresión.
Métodos
El protocolo para esta lista de verificación de consorte de prueba y prueba está disponible como información de respaldo; ver S1 consorte Lista de verificación y Protocolo S1.
El ejercicio y la demencia, exdem, fue un evaluador cegado de 12 semanas cegado en el ensayo controlado aleatorizado de centro múltiple realizado entre los residentes de hogares de ancianos con demencia. El diseño tenía una prueba previa: marco de ventaja. Los participantes de cada uno de los 18 hogares de ancianos fueron asignados al azar en dos grupos: ejercicio físico y actividad de control. Utilizamos un procedimiento de aleatorización de bloque con seis a 12 participantes de cada hogar de ancianos. Identificador en ClinicalTrial.gov: NCT02262104. Lamentablemente, el registro se retrasó debido a un malentendido entre los participantes del proyecto, pero se realizó al instante una vez que fue reconocido. Los autores confirman que todos los ensayos en curso y relacionados para esta intervención están registrados.
Participantes
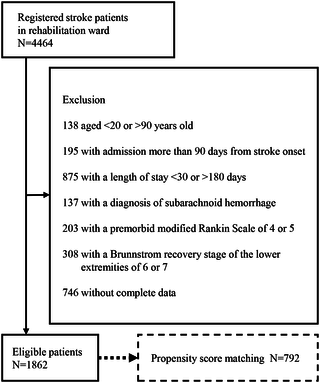
Reclutamos pacientes elegibles con demencia de 18 hogares de ancianos en Oslo y sus alrededores a través de reuniones de información e invitaciones directas desde mayo de 2012 hasta marzo de 2013. Cada hogar de ancianos tuvo la oportunidad de reclutar hasta 12 participantes cada uno, lo que da un total de 216 posibles participantes. Los criterios de inclusión fueron: tener más de 55 años de edad, tener demencia de grado leve o moderado medido por la escala de calificación de demencia clínica (CDR 1 o 2), poder pararse solo o con la ayuda de una persona y poder caminar seis metros con o sin ayuda para caminar. Los criterios de exclusión fueron: los pacientes eran médicamente inestables, psicóticos o que tienen problemas de comunicación graves.
Aleatorización
Un secretario de primera instancia independiente estaba a cargo del procedimiento de aleatorización. Después de la finalización de las evaluaciones previas a la intervención, los participantes de cada hogar de ancianos fueron asignados aleatoriamente al grupo de intervención o control eligiendo el nombre de un sombrero. Los códigos de aleatorización se mantuvieron en sobres sellados con numeración consecutiva por parte del secretario de primera instancia y ciegos a aquellos que evaluaron a los pacientes.
Programa de ejercicio físico
De tres a seis participantes en cada hogar de ancianos ejercitados dos veces por semana durante 12 semanas con fisioterapeutas (1 fisioterapeuta por 3 participantes). El programa de ejercicios fue los ejercicios funcionales de alta intensidad (HIFE): programa desarrollado en Umeå, Sweeden (45). Cada sesión incluyó 5 minutos de calentamiento, al menos dos ejercicios de fortalecimiento para el músculo de la extremidad inferior y dos ejercicios de equilibrio. La duración total de cada sesión fue de 50 a 60 minutos. Todos los ejercicios fueron instalados, instruidos y supervisados y realizados individualmente en grupos de 3 a 6 participantes. La intensidad de los ejercicios de fortalecimiento tenía como objetivo ser 12 repeticiones como máximo (RM). Los ejercicios de equilibrio destinados a ser «muy desafiantes». Los fisioterapeutas mantuvieron registros detallados de todas las sesiones de ejercicio e informaron la intensidad de los ejercicios realizados en cada sesión. Los fisioterapeutas locales (es decir, empleados en el hogar de ancianos) se usaron siempre que sea posible. Nueve hogares de ancianos recibieron la ayuda de uno (n = 7) o dos (n = 2) fisioterapeutas externas para poder participar en el estudio. Los 27 fisioterapeutas que estuvieron involucrados en el …