Resumen
Introducción
La debilidad muscular respiratoria (RMW) se ha definido cuando la presión inspiratoria máxima (MIP) es inferior al 70% del valor predictivo. La prevalencia de RMW en pacientes con insuficiencia cardíaca crónica es de 30 a 50%. Hasta ahora no hay estudios sobre la prevalencia de RMW en pacientes con insuficiencia cardíaca aguda (AHF).
Objetivos
Evalúe la prevalencia de RMW en pacientes admitidos debido a la AHF y la condición de la fuerza muscular respiratoria en el alta del hospital.
Métodos
Sesenta y tres pacientes se midieron su MIP en dos ocasiones: al comienzo de la estadía en el hospital, después de haber alcanzado la estabilidad respiratoria, hemodinámica y clínica y antes del alta del hospital. El aparato y la técnica para medir MIP se adaptaron debido a las limitaciones relacionadas con la edad de los pacientes. Se recopilaron datos sobre la fracción de eyección cardíaca, ECG, niveles de péptido natriurético cerebral (BNP) y sobre el uso de ventilación no invasiva (NIV).
Resultados
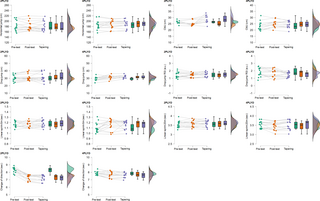
La edad media de los 63 pacientes en estudio fue de 75 años. Al ingreso, la fracción de eyección media fue del 33% (IC 95%: 31-35) y el valor medio de la hormona BNP fue de 726.5 pg/ml (rango: 217 a 2283 pg/ml); El 65% de los pacientes usaron NIV. El valor medio de MIP medido después de la estabilización clínica fue -52.7 CMH2O (rango: -20 a -120 CMH2O); El 76% de los pacientes tenían valores de MIP por debajo del 70% del valor predictivo. En el alta, después de una mediana de estadía en el hospital de 11 días, el MIP mediano fue de -53.5 cmH2O (rango: -20 a -150 cmh2O); El 71% de los pacientes mantuvieron sus valores de MIP por debajo del 70% del valor predictivo. Las diferencias encontradas no fueron estadísticamente significativas.
Introducción
La insuficiencia cardíaca (HF) es un síndrome que perjudica el funcionamiento de diferentes sistemas de órganos (1). Los pacientes con IC tienen factores centrales y periféricos que afectan su capacidad de ejercicio (2). Los factores periféricos que se originan en los sistemas vasculares, respiratorios o musculares pueden disminuir la capacidad de ejercicio (2). La miopatía es una de las manifestaciones clínicas más comunes en estos pacientes. El músculo está sujeto a alteraciones estructurales y funcionales debido a la reducción del riego por los vasos capilares, la disminución de la capacidad oxidativa mitocondrial y el aumento de los niveles de angiotensina II. En consecuencia, hay atrofia de fibras musculares que conduce a la sustitución de las fibras musculares tipo I por fibras tipo II; Estos procesos determinan la reducción progresiva en la capacidad de ejercicio de los pacientes debido a la fatiga temprana e hiperventilación. Los músculos respiratorios también pueden sufrir muchas de estas alteraciones funcionales (2).
Las personas con HF pueden desarrollar debilidad muscular periférica y respiratoria (1). De hecho, varios estudios han mostrado alteraciones en la estructura y función de los músculos respiratorios en la insuficiencia cardíaca crónica (CHF). Mostraron que la disfunción ventricular izquierda disminuye la capacidad de los pacientes con CHF para hacer ejercicio y conduce a un aumento de la disnea durante el curso de sus actividades diarias. Además, estos pacientes a menudo presentan resistencia y resistencia muscular respiratoria reducida. Por lo tanto, las anormalidades musculares respiratorias pueden peor disnea de esfuerzo y contribuir a la fatiga temprana en pacientes con CHF (2–5).
Los pacientes con AHF, cuando están hospitalizados, ya pueden presentar títulos variables de deterioro muscular y, por lo tanto, presentar un mayor riesgo de disfunción muscular, ya que la fase aguda de la enfermedad en sí requiere un período de reposo de cama inicial obligatorio debido a la disnea (6). Esta limitación en la movilidad es un factor conocido e importante de la pérdida de fuerza muscular (6). Además, otros factores, como las perturbaciones vasculares y metabólicas inducidas por sepsis, la desnutrición, la neuropatía, la miopatía, las dosis farmacológicas de los corticosteroides, así como la inactividad prolongada, contribuyen al debilitamiento de los músculos esqueléticos durante la enfermedad crítica. Entre estos factores, el reposo en cama aparece como un factor importante de pérdida de fuerza muscular, que también implica el deterioro de los músculos respiratorios (6).
La medición de la presión inspiratoria máxima (MIP) evalúa objetivamente la fuerza del músculo respiratorio y tiene una importancia clínica importante, ya que MIP tiene una correlación pronóstica directa con la mortalidad en la insuficiencia cardíaca (7). Además, se sabe que la debilidad muscular, incluida la debilidad muscular respiratoria, afecta a los pacientes de la unidad de cuidados intensivos (8–10) conducir a la reducción del estado funcional y de la calidad de la vida (11). Sin embargo, la mayoría de los estudios informan sobre pacientes críticos sometidos a ventilación mecánica. Hasta ahora, no hay datos disponibles sobre la aparición de debilidad muscular y/o debilidad muscular respiratoria en pacientes con insuficiencia cardíaca aguda (AHF), especialmente en aquellos que no fueron ventilados mecánicamente.
La debilidad muscular inspiratoria tiene una prevalencia del 30-50% en pacientes ambulatorios con CHF (4,5). Sin embargo, ningún estudio hasta la fecha ha investigado la prevalencia de la debilidad muscular inspiratoria en pacientes con AHF. Realizamos el presente estudio para investigar el estado de la fuerza muscular respiratoria en pacientes con AHF ingresados en la unidad de cuidados intensivos (UCI) y la unidad de atención coronaria. La medición de MIP se usó como un parámetro para detectar la debilidad muscular inspiratoria en estos pacientes. También investigamos si la mejora clínica resultante del tratamiento de AHF y el tratamiento de fisioterapia estándar proporcionado durante la hospitalización estaría acompañado por la mejora de la fuerza muscular respiratoria de los pacientes. Con este fin, probamos MIP en el alta del hospital y comparamos los datos con los que se admiten después de la estabilización clínica de los pacientes.
El conocimiento sobre la prevalencia y el nivel de debilidad muscular inspiratoria en pacientes con AHF críticamente enfermos es esencial, porque se pueden implementar intervenciones fisioterapéuticas y/o médicas específicas para mejorar y acelerar su recuperación. De hecho, el impacto de la debilidad muscular, incluida la debilidad muscular inspiratoria en pacientes críticos en la UCI ha sido objeto de mucha discusión (9). Hasta donde sabemos, nuestro presente estudio es el primero que aborda este problema en pacientes hospitalizados de AHF.
Materiales y métodos
Pacientes
Los pacientes ingresados con AHF fueron reclutados en una UCI y una unidad de atención coronaria (CCU) en el hospital Israelita Albert Einstein (HIAE), un importante hospital privado terciario en São Paulo-Brasil, y siguió hasta el alta del hospital. El estudio se realizó en el período de noviembre de 2009 a marzo de 2011. Los pacientes incluidos en el estudio participaron en un programa de fisioterapia estándar diario.
Este estudio fue aprobado por el comité ético de HIAE. La Junta de Revisión renunció a los formularios de consentimiento informado de los pacientes, porque ya estaban involucrados en el protocolo manejado por insuficiencia cardíaca de la HIAE, en la que se requería la medición de MIP.
Los criterios de inclusión fueron: ser diagnosticados con AHF de acuerdo con los protocolos de manejo de HIA de HIAE, para presentar la fracción de eyección <45% en la ecocardiografía, tener más de 18 años y haber tenido una fisioterapia estándar recetada durante la estadía en el hospital. El protocolo de manejo de HIH de HIAE para el diagnóstico clínico primario sigue al Boston (12) criterios e incluye una de las siguientes presentaciones: 1) HF agudo (sin un diagnóstico previo); 2) HF crónico descompensado (pacientes diagnosticados previamente con HF); 3) shock cardiogénico; 4) Edema pulmonar agudo. Todos los pacientes con AHF fueron presentados al ingreso hospitalario como parte del protocolo estándar HIAE de la evaluación de AHF a el ecocardiograma, la determinación de los niveles plásticos de la hormona péptido natriurética cerebral (BNP); También se determinaron el índice de masa corporal (IMC).
Los pacientes que presentaron cualquiera de las siguientes condiciones fueron excluidos del grupo de estudio: 1) inestabilidad hemodinámica y arritmias; 2) presencia de marcadores de necrosis miocárdica y presencia de alteraciones isquémicas agudas en el electrocardiograma (como la elevación o depresión del segmento ST); 3) anormalidades motoras que comprometen la locomoción; 4) diagnóstico de afecciones neurológicas y neuromusculares (previamente diagnosticado o diagnosticado durante la estadía hospitalaria por neurólogos); 5) nivel de conciencia alterado lo suficiente como para comprometer las mediciones de la fuerza del músculo respiratorio; 6) pacientes que se sometieron a cirugía en el momento de la hospitalización; 7) enfermedades pulmonares crónicas; 8) pacientes intubados o traqueestomizados; 9) pacientes que participan en otros protocolos de investigación clínica; 10) se informó previamente de condición crítica o debilidad muscular.
Fuerza muscular respiratoria
La fuerza muscular respiratoria se evaluó midiendo la máxima presión inspiratoria (MIP) utilizando un manvacuómetro analógico (Medica Comercial) unido a una válvula unidireccional (Hudson RCI) conectada a la máscara facial (Hudson RCI), con los pacientes en posición sentada (13). Las presiones se mantuvieron durante 2 segundos y se registró el nivel de meseta. La prueba se repitió tres veces con intervalos de 1 minuto entre cada uno, y el valor más alto obtenido se usó para el análisis a menos que fuera el último, en cuyo caso se realizó una cuarta medición. La medición debe realizarse a partir del volumen residual. Los fisioterapeutas participantes fueron entrenados para realizar determinaciones de MIP utilizando el mismo aparato, técnica y protocolo para minimizar la variación en las determinaciones de MIP.
Elegimos la medición de MIP como la mejor manera de evaluar la fuerza del músculo respiratorio en nuestro estudio, en base a estudios previos que han utilizado este mismo parámetro para evaluar el efecto del entrenamiento muscular respiratorio en pacientes con insuficiencia cardíaca (14). Además, MIP también se validó como un parámetro en un estudio para determinar los valores de referencia de la fuerza muscular respiratoria para la población brasileña (15).
La elección de una máscara (13) Para la medición de MIP se decidió después de observar que muchos pacientes de edad avanzada no podían encerrar firmemente la boquilla original con los labios.
La válvula unidireccional se utilizó para superar cualquier dificultad de colaboración y para optimizar el esfuerzo voluntario del paciente, mejorando la efectividad y la reproducibilidad de la prueba MIP (16,17). Con el uso de la válvula unidireccional, el paciente debía realizar esfuerzos sucesivos de los volúmenes respiratorios que se acercan gradualmente al volumen residual y, por lo tanto, generarían más presión negativa (16,17).
Evaluamos MIP en dos puntos de tiempo. El primero fue justo después de la estabilización clínica cuando el paciente fue reclutado para el estudio. La estabilización clínica se definió por la estabilidad hemodinámica, la ausencia de arritmias y también de alteraciones isquémicas de ECG (como elevación o depresión del segmento ST), por la ausencia de marcadores de necrosis miocárdica y por la falta de disnea en reposo. El segundo punto de tiempo fue justo antes del alta hospitalaria después de un período variable de hospitalización.
Debilidad muscular respiratoria
La condición de debilidad muscular respiratoria (RMW) se definió cuando el MIP fue inferior al 70% del valor predictivo, como lo describen Dall’ago et al (3). El valor predicho por el género y la edad se basó en los datos y los cálculos informados para la población brasileña (15).
Colección de registros de pacientes
Los datos demográficos se recopilaron de todos los sujetos seleccionados de sus registros médicos en el primer día de hospitalización e incluyeron: edad, género, peso, altura e IMC. Además, recopilamos datos de ecocardiografía, niveles de péptido natriurético de tipo B (BNP) y el uso de ventilación no invasiva registrada (NIV).
Protocolo de fisioterapia estándar institucional
Todos los pacientes fueron sometidos a un programa diario de fisioterapia motora y respiratoria, dos veces al día. Los ejercicios consistieron en ejercicios motorizados para las extremidades superiores, incluidos los músculos flexores y extensores del codo, el flexor y el abductor del hombro. Para las extremidades inferiores …