Resumen
Objetivos
El objetivo principal de la revisión fue describir el cambio que ocurre en el músculo esquelético durante los períodos de hospitalización no planificada en pacientes adultos. El objetivo secundario era examinar la relación entre la actividad física y la inflamación con el cambio en el músculo esquelético. Otro objetivo era investigar el efecto de las intervenciones sobre el cambio en el músculo esquelético durante los períodos de hospitalización no planificada.
Diseño
Una revisión sistemática y metanálisis. Se buscaron estudios Embase, Medline, Cinahl, AMED, Pedro y la Biblioteca Cochrane que incluyó medidas de músculo esquelético (excluyendo la función pulmonar) en dos puntos de tiempo durante la hospitalización no planificada. Se excluyeron los estudios establecidos en cuidados críticos, o incluían pacientes con enfermedad neurológica aguda o progresiva.
Resultados
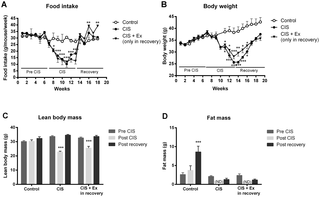
Nuestra búsqueda devolvió 27,809 artículos únicos, de los cuales 35 cumplieron con los criterios de inclusión. Los metaanálisis de cambio entre la línea de base y el seguimiento en los modelos de efectos aleatorios sugirieron que la resistencia al agarre tenía un aumento promedio: diferencia de media estandarizada (SMD) = 0.10 (IC 95%: 0.03; 0.16); La fuerza de extensión de la rodilla tenía una reducción promedio: SMD = -0.24 (IC 95%: -0.33; -0.14); y la circunferencia muscular del brazo medio tuvo una reducción promedio: SMD = -0.17 (IC 95%: -0.22; -0.11). La inflamación parecía estar asociada con una mayor pérdida de fuerza muscular. Hubo evidencia no concluyente de que el nivel de actividad física afecta el cambio en el músculo esquelético. Con respecto al efecto de las intervenciones, solo las intervenciones de ejercicio se asociaron consistentemente con mejores resultados del músculo esquelético.
Conclusiones
Los pacientes adultos que se someten a un ingreso hospitalario no planificado pueden experimentar una pequeña reducción en la fuerza de extensión de la rodilla y la masa muscular del brazo medio. Se necesita una investigación prospectiva para aclarar la contribución de los factores de confusión subyacentes a las observaciones realizadas en esta revisión, con especial atención a los niveles de actividad física y posibles contribuciones de los factores ambientales y los procesos de atención hospitalaria.
Introducción
En pacientes mayores, se estima que el riesgo de tener una reducción en la independencia de llevar a cabo actividades de la vida diaria durante el ingreso de un hospital es de alrededor del 30% (1). Aunque la mayoría de la literatura se centra en los adultos mayores, hay evidencia de que los adultos menores de 60 años también tienen un alto riesgo de disminución funcional (2). Términos como el deterioro funcional asociado al hospital (3) y decondicionamiento asociado al hospital (4) se han utilizado para referirse a esa pérdida de capacidad funcional. Si bien los mecanismos no se entienden bien, se cree que uno es el desperdicio del músculo esquelético y/o la pérdida de la fuerza muscular (5, 6), a través del desuso como consecuencia del reposo en cama. Sin embargo, también se cree que la ingesta nutricional reducida y la inflamación como resultado de una enfermedad aguda contribuyen (5–7). Además, algunos pacientes pueden ser más vulnerables a la pérdida funcional mientras hospitalizados (1, 8), y los procesos de atención hospitalarios, incluidos los factores ambientales, también pueden desempeñar un papel (3).
Una revisión ha destacado la abundante evidencia del efecto negativo del descanso en la cama en el músculo esquelético en voluntarios sanos, tanto jóvenes como viejos (9). Estos cambios incluyen la pérdida de fuerza, masa y síntesis de proteínas (9). Aunque se establece que la actividad física en la mayoría de los pacientes durante los períodos de hospitalización es baja (10) (11, 12), no está claro si los estudios de reposo en cama completo en voluntarios sanos pueden extrapolarse a individuos hospitalizados.
El objetivo principal de esta revisión fue describir el cambio que ocurre en el músculo esquelético durante los períodos de hospitalización no planificada en pacientes adultos. El objetivo secundario era examinar la relación entre la actividad física y la inflamación con el cambio en el músculo esquelético durante los períodos de hospitalización. Otro objetivo era investigar el efecto de las intervenciones sobre el cambio en el músculo esquelético durante los períodos de hospitalización no planificada en pacientes adultos.
Método
Estrategia de búsqueda
Se registró un protocolo para esta revisión en Prospero: CRD42016046590 (https://www.crd.york.ac.uk/prospero). Las siguientes bases de datos se buscaron electrónicamente entre el inicio y octubre de 2017: Embase a través de Ovid, Medline a través de Ovid, CINAHL a través de EBSCOHOST, Amed a través de Ovid, Pedro y la Biblioteca Cochrane. La estrategia de búsqueda de Medline se presenta en el material complementario (Texto S1). Si se identificó un resumen o disertación de la conferencia que parecía relevante, se hicieron búsquedas para identificar un documento completo; Si no se encontró papel, los autores del resumen fueron contactados. Se buscaron en las listas de referencias de estudios incluidos, revisiones identificadas y nuestras propias bases de datos de literatura personal para identificar cualquier estudio potencial adicional a los identificados a través de la búsqueda electrónica. Solo los artículos en inglés eran elegibles para su inclusión.
Criterio de selección
Población.
Los pacientes adultos (de edad ≥18 años) que experimentan una admisión no planificada (es decir, no electivo) al hospital. Se excluyeron los estudios que se centraron en pacientes con una condición neurológica aguda o progresiva.
Configuración.
Barrio del hospital agudo (es decir, excluyendo la atención subaguda o intermedia, como la rehabilitación hospitalaria) y excluyendo las unidades de cuidados críticos.
Resultados.
Cualquier medida del músculo esquelético excluyendo medidas de función/espirometría pulmonar. Para que el estudio se incluya, se debían tomar al menos 2 medidas de músculo esquelético mientras el paciente estaba en el hospital; La primera medida dentro de las 72 horas posteriores al ingreso hospitalario (T0), y la segunda al menos un día después (T1). El músculo esquelético no debía verse afectado por un trauma agudo (incluido el quirúrgico).
Selección de estudio
Los revisores trabajaron independientemente utilizando los criterios de inclusión preestablecidos para identificar estudios relevantes. Los revisores seleccionaron los títulos y resúmenes de los artículos y clasificaron cada uno como relevante, no relevante o inseguro. Todos los artículos proyectados por dos revisores no eran relevantes fueron excluidos. Luego, los revisores revisaron de forma independiente todos los demás documentos en su totalidad, pero solo usaban clasificaciones de relevantes o no relevantes. Se discutió cualquier discrepancia o incertidumbre con respecto a la elegibilidad de un estudio entre los dos revisores (que leyeron el documento completo) o con un tercer autor hasta que se alcanzó el consenso. Si se midieron las variables de interés pero no se informaron, se hicieron intentos para contactar a los autores antes de clasificar un estudio como no relevante. Después de esto, todos los artículos clasificados como no relevantes fueron excluidos de la revisión y se documentaron las razones.
Extracción de datos
Los datos se extrajeron de estudios utilizando una tabla prediseñada. Si faltaban variables de datos clave, los autores fueron contactados para obtener datos no publicados. Las variables clave incluyen: edad promedio, configuración (aguda versus subaguda), tiempo T0, tiempo entre T0 y T1, promedio y medida de varianza de resultados de interés en T0, T1 y cambio entre T0 y T1.
Análisis
El metaanálisis se realizó cuando 3 o más estudios midieron el mismo resultado y los autores publicaron o pusieron a disposición datos suficientes. Si no hubiera suficientes estudios o datos disponibles, se produjo un resumen narrativo de los datos. Todos los metaanálisis utilizaron un modelo de efectos aleatorios. La heterogeneidad entre estudios se evaluó utilizando el i2 estadística (13) y los intervalos de predicción del 95% (PI) (14). Con los resultados que se evaluaron utilizando diferentes métodos de medición, pero se consideró apropiado para agrupar (por ejemplo, la fuerza muscular, medida como torque o fuerza), se calculó la diferencia de media estandarizada (SMD) con la corrección de G de Hedge ((15). Al describir el cambio en el músculo esquelético durante los períodos de hospitalización, el SMD se calculó como la diferencia media dividida por la desviación estándar para los grupos (15). Al comparar un grupo de intervención y control, el SMD se calculó como la diferencia media (MD) dividida por la desviación estándar del cambio (15).
Cuando los datos necesarios para el metanálisis no se presentaron en el documento original, se contactó a los autores del documento para solicitar los datos necesarios. Si estos datos no se recibieron, el documento no se incluyó en el metanálisis, sino que se incluyó en la revisión en un resumen narrativo.
Cuando la imputación de datos era necesaria, utilizamos la metodología descrita en el manual de Cochrane (16). Si no se informó la desviación estándar del cambio, esto se estimó utilizando el coeficiente de correlación promedio de los estudios con datos completos informados, utilizando métodos descritos por Higgins & Green (16). Si los datos se presentaron como un rango mediano e intercuartil (IQR), las puntuaciones medias se sustituyeron por los valores medios y la desviación estándar estimada como IQR/1.35.
Los datos de resultados que fueron informados por estudios en grupos de muestra separados (por ejemplo, hombres y mujeres) se combinaron para no peso desproporcionadamente un estudio dentro del metanálisis (16).
El subanálisis se realizó mediante la separación de estudios que utilizaron puntos de tiempo fijos para la recopilación de datos de resultados (por ejemplo, T1 son el día 7 de hospitalización) y estudios que utilizaron puntos de tiempo variables basados en la duración de la estadía en el hospital de los participantes (por ejemplo, el día de alta T1) . Esto se decidió, ya que se consideró que los estudios que usan un punto de tiempo variable probablemente incluirían una muestra más heterogénea.
Cuando se incluyeron 10 o más estudios en un metanálisis, se realizó un análisis de meta-regresión utilizando un modelo de efectos mixtos para analizar la influencia de la edad en el grado de heterogeneidad observada en los resultados.
Algunos de los manuscritos incluidos se refirieron al día del ingreso al hospital como el día 0 y otros como el día 1. A los efectos de este documento, nos referimos al día del ingreso al hospital como el día 1 y el segundo día en el hospital como el día 2 , y han resumido todos los estudios en consecuencia. Si no estaba claro por el manuscrito si los autores se referían al día de la admisión como el día 1 o el día 0, entonces se contactó a los autores para aclarar, si no se recibía respuesta, asumimos ese día 1 o ‘primer día’ referido al día de admisión.
El metaanálisis se realizó con el software R (versión 3.3.2) (17) usando el paquete MetaFor (18).
Riesgo de sesgo
Los ensayos de control aleatorios (ECA) y los estudios de observación intervencionistas se evaluaron utilizando la herramienta Downs y Black (19), y los estudios de observación no intervencionales se evaluaron utilizando la herramienta de evaluación de calidad del Instituto Nacional de Salud para la cohorte observacional y los estudios transversales (20). Todas las evaluaciones fueron atendidas a nivel de estudio.
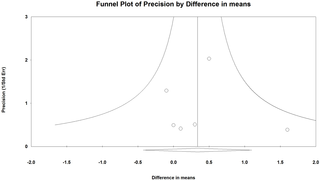
El sesgo de publicación se evaluó con la inspección visual de las parcelas del embudo y la prueba de regresión de Egger para la asimetría del parcela del embudo cuando se incluyeron ≥ 10 estudios en el metanálisis.
Resultados
Nuestra búsqueda devolvió 27,809 artículos únicos, de los cuales 35 cumplieron con los criterios de inclusión (Fig. 1). De los 35 estudios, 18 fueron estudios de cohortes (21–38), 11 eran ECA (39–49), y 6 fueron estudios de control de casos (50–55). En total, había 2489 pacientes hospitalizados incluidos en la evaluación de referencia, de los cuales 2264 recibieron ‘atención habitual’. Los estudios se resumen en Tabla 1 y los resultados de evaluación crítica se resumen en S1 y Mesa S2.
Cambio en la fuerza de las extremidades superiores en aquellos que reciben ‘cuidado habitual’
Veinte estudios informaron cambios en la fuerza de agarre (23, 26, 27, 29, 30, 32–42, 44, 46, 50, 54); 10 de estos estudios informaron cambios basados en puntos de tiempo fijos, y 10 informaron cambios sobre la duración de la estadía de los pacientes en el hospital. Se excluyó un estudio del metanálisis, ya que presentaban datos insuficientes, pero informaron cambios no significativos en la fuerza de agarre durante las primeras 2 semanas …