Centro de Vida. Fundación Favaloro. Mendoza, Argentina.
A) INTRODUCCIÓN
Es importante, para el lector de este trabajo, poder apreciar como introducción, el panorama que brinda el ámbito de la salud actualmente; especialmente lo concerniente a las enfermedades cardiovasculares.
Por esto es fundamental que el lector posea una perspectiva clara de la problemática de las enfermedades cardiovasculares en la última década; y del importantísimo rol que la actividad física tiene en el mejoramiento de la calidad de vida de la población.
Los datos que aquí se presentarán están basados en estadísticas realizadas en los E.E.U.U., tomando como referencia aquel país debido a la amplia base de datos que poseen en esta área.
Una interesante observación de la década de los ’90 muestra ciertamente que la industria médica americana estuvo en la cima de su productividad.
Hoy en día los Americanos gozan de los más sofisticados y altos avances tecnológicos en el diagnóstico y tratamiento de complejas enfermedades humanas. El increíble arraigo de herramientas científicas y el basto conocimiento disponible para profesionales de esta área hoy permite la distribución de ellas a cualquier parte del mundo. Sin embargo, a diferencia de muchos otros países en el mundo civilizado, millones de Americanos se encuentran sin seguro de salud o mal asegurados. Por lo tanto, muchos poseen una inadecuada asistencia de servicios de salud o un limitado acceso a las nuevas tecnologías disponibles en lo que a ella se refiere. Los costos en los E.E.U.U. son muchos más altos que en otros países, consumiendo alrededor del 14% del producto bruto nacional (1).
Muchas razones han sido sugeridas para esta confusa paradoja que tiene como resultado la crisis en la medicina Americana, que sin dudas se asemeja mucho a la de nuestro país salvando las distancias en muchos aspectos.
Una de las más importantes propuestas para solucionar en parte este problema, es la necesidad de focalizar más la atención a la distribución de servicios de medicina preventiva. Esto no sólo implica un cambio en la profesión médica o en los sistemas de salud sino que también es un cambio en la conducta de la sociedad.
A.1) Enfermedades Cardiovasculares en los ’90
«Una vida cada 34 segundos» es la advertencia que hace la Asociación Americana de Cardiología (AHA) en su publicación anual, «Efectos del ataque al corazón» (2). Aunque si bien el cáncer es la enfermedad más temida por millones de Americanos, la enfermedad cardiovascular encabeza la lista de muertes e invalidez. La relación entre las enfermedades cardiovasculares y el cáncer es de 2 a 1 respectivamente. Más aún, el 50% de los adultos Americanos tienen la probabilidad de morir por enfermedad cardiovascular principalmente por aterosclerosis. Así también las enfermedades de las arterias coronarias (CHD), son la más común causa de muerte e invalidez en Americanos adultos. Más de 170.000 personas menores de 65 años mueren cada año por esta enfermedad, frecuentemente en el pico de su vida productiva (2). El costo estimado por enfermedad cardiovascular en 1.992 es de U$S 108.9 billones incluyendo gastos de terapeutas, servicios de cuidados, hospital, medicamentos, etc. (2). Lo más triste de esta situación es que muchos de estos costos podrían ser prevenidos o minimizados por la modificación de los factores de riesgo y estilos de vida.
Los riesgos por enfermedad aterosclerótica vascular bien conocidos prevalecen manifiestamente en toda la población (2). La AHA estima que 102.7 millones de adultos los en E.E.U.U. están en el «Limite alto» de los niveles de colesterol (200 a 239 mg/dl), y 48.7 millones de Americanos tienen un «Alto» nivel, mayor o igual a 240 ml/dl.
Más alarmante es la estimación que muestra que el 36% de niños y jóvenes Americanos han elevado sus niveles de colesterol para la edad que tienen (por ejemplo niveles mayores a 170 mg/dl). Guías para el tratamiento de la hipercolesterolemia y otras anormalidades relacionadas con los lípidos han sido ampliamente publicadas por la Asociación Americana de Cardiología (3). y Programa Nacional de Educación sobre el Colesterol en los E.E.U.U. (4).
El fumar cigarrillos es el segundo factor de riesgo en importancia, de padecer una enfermedad cardiovascular, al cual se le atribuye una de cada 6 muertes en los Estados Unidos, por ejemplo aproximadamente unas 400.000 muertes prematuras por años (5). Estas muertes no son exclusivamente por enfermedad cardiovascular, incluyen también cáncer, enfisema, neumonía, etc. Ha sido estimado que el 21% de todas las muertes cardiovasculares y el 30% de todas las muertes por cáncer son atribuibles al consumo de cigarrillo (5). Aunque si bien la prevalencia de fumadores ha declinado en los Estados Unidos más del 32% en los últimos 20 años, la AHA estima que 28.854.000 hombres y 26.358.000 mujeres en los E.E.U.U. son actuales fumadores, estas cifras incluyen a 2.3 millones de jóvenes entre 12 y 17 años de edad (2). Para los fumadores que dejan el hábito, el riesgo de muerte por enfermedad cardiovascular atribuible al consumo de cigarrillos decrece alrededor de los 10 años de haber cesado de fumar.
La hipertensión arterial es el tercer factor de riesgo y afecta a casi 63 millones de Americanos, aproximadamente el 40% de la población de los Estados Unidos. Sin dudas es una de las enfermedades cardiovasculares más comunes y tratables. Este «asesino silencioso» causa invalidez y mortalidad como resultado del mal funcionamiento que produce en distintos órganos – ataque súbito, enfermedad cardíaca, y falla renal. Más del 50% de las mujeres de 55 años tienen hipertensión significativa, y este número se incrementa al 66% para los 65 años (3). Los buenos tratamientos para la hipertensión tienen como resultado un importante decrecimiento en los ataques repentinos, infartos de miocardio, invalidez cardiovascular y mortalidad por estas causas (6, 7).
Dietas de alto contenido graso y estilos de vida sedentaria influyen también en las enfermedades crónicas en esta sociedad moderna, considerando 300.000 muertes cada año en los U.S. por cáncer, enfermedad cardíaca, diabetes, y ataques súbitos (8).
Los datos científicos son hoy lo suficientemente fuertes para incluir estas conductas adversas en la lista de mayores factores de riesgo de padecer enfermedades crónicas.
Las buenas noticias son que las muertes por enfermedad cardiovascular han declinado significativamente en los últimos 30 años.
Desde el año 1.960 hasta mediados de 1.980, por ejemplo, la mortalidad por enfermedad cardiovascular en los U.S. a disminuido por más del 30%, por lo que se han salvado más de 800.000 vidas (2). Las razones de esta declinación son múltiples e incluyen mejores estilos de vida, reducción en los factores de riesgo coronario, diagnósticos precoces, tratamientos de enfermedades cardiovasculares, mejores medicamentos, y la intervención de nuevas tecnologías. Si bien es difícil determinar la contribución de cada uno de estos factores en la disminución de la mortalidad o invalidez causadas por enfermedades cardiovasculares; existe considerable evidencia que indica que las conductas sanas de prevención y la modificación de los factores de riesgo han contribuido con más del 50% de la disminución de la mortalidad por estas causas (9).
El interés público y profesional por el entrenamiento físico, fitness, y prevención han acelerado desde 1.960, la creación de deportes, y la industria del fitness, los cuales han alcanzando una alta importancia económica e implicaciones en lo referente a la salud.
En 1.980 el departamento de salud y servicios sociales de los E.E.U.U. recomendó que para los 90´ todos los adultos deberían participar de «ejercicios que involucraran grandes grupos musculares en movimientos dinámicos por períodos de 20 minutos de duración, 3 o más veces por semana, y con una intensidad del 60% de su capacidad cardiorrespiratoria individual máxima» (10). En respuesta al incrementado interés por el ejercicio, fitness y la amplia información disponible acerca de los beneficios de la actividad física, un poco más del 10% de la población Americana adulta se ejercitan de esta manera actualmente (11).
La evidencia científica que indica el importante rol del ejercicio y el fitness en la manutención de la salud y en la prevención de enfermedades, continúa acumulándose. Los datos son especialmente compilados para la prevención y manejo de las enfermedades coronarias (12).
Un riguroso meta-análisis de 27 estudios de cohortes revelan reducción en los riesgos de enfermedades coronarias del 35 al 55% en personas activas comparadas con sujetos sedentarios (13).
En resumen, un meta-análisis previamente reportado, randomizado, en pruebas de rehabilitación cardíaca concluye en todos los casos que la mortalidad es significativamente menor en los grupos de rehabilitación que en los grupos controles (14).
Así, después de esta breve introducción, el autor desea que el lector pueda abordar el presente trabajo con un mayor marco referencial, y que el desarrollo del mismo y las conclusiones obtenidas le sirvan para su desempeño profesional.
A.2) Fuentes
- Fries JF. Reducing need and demand. Healthcare Forum J, November/December 1993; 18-23.
- American Heart Association. 1992 heart and stroke facts. AHA Publication 55-0386 (COM). National Center, 7272 Greenville Avenue, Dallas, TX 75231-4596.
- Gotto AM (Conference Chairman). AHA conference report on Cholesterol. Circulation 1989;80:715-748.
- Expert Panel on Detection, Evaluation, and Treatment of High Blood Cholesterol in Adults. Summary of the second report of the National Cholesterol Education Program (NCEP) expert Panel on Detection, Evaluation, and Treatment of High Blood Cholesterol in Adults JAMA 1993;269:3015-3023.
- McGinnis JM. Actual causes of death in the United States. JAMA 1993;270:2207-2212.
- Stamler J, Neaton JD. Bood pressure, systolic and diastolic, and cardiovascular risk, US population data. Arch Intern Med 1993;153:598-615.
- Hebert PR, Moser M, Mayer J, et al. Recent evidence on drug therapy of mild to moderate hypertension and decrease risk of coronary heart disease. Arch Intern Med 1993;153:580-581.
- McGinnis JM. Actual sauses of death in the Unites States. JAMA 1993;270:2207-2212.
- Golman l, Cook EF. The decline in ischemic heart disease mortality rates. Ann Intern Med 1984;101:825-836.
- Public Healt Service. Promoting healt preventing disease: objetives for the nation. Washington, DC: Us Department of Healt and Human Service, 1980.
- US Preventive Services Task Force. Guide to clinical preventive services: an assessment of the effectiveness of 169 interventions. Baltimore: Williams and Wilkins, 1989.
- Manson JE., Tosteson H, Ridker PM, et al. The primary prevention of myocardial infartion. N.Engl J Med 1992;326:1406-1416.
- Huxley HE. The contration of muscle. Sci Am 1958;19:319-328.
- Huxley HE. The mechanism of muscle contraction. Science 1969;164:1356-1360.
B) FORTALECIMIENTO MUSCULAR
Para el desarrollo de actividades cotidianas, las personas con cardiopatías requieren un nivel mínimo de fuerza – similar a las personas sanas – y entrenar la fuerza muscular a un nivel de intensidad leve o moderado, puede ser una forma segura y efectiva de mejorar la fuerza y la resistencia cardiovascular, modificando los factores de riesgo coronario y aumentando su bienestar psicosocial. No obstante es importante realizar una selección preliminar adecuada, indicaciones prescriptivas apropiadas y una supervisión cuidadosa.
Tradicionalmente los programas de rehabilitación cardíaca se han basado en ejercicios dinámicos de las extremidades inferiores (MI). Los datos crecientes que aporta la literatura (1) sugieren que un entrenamiento de la resistencia muscular con pesas u otros dispositivos, adecuadamente prescripto y supervisado, tienen efectos beneficiosos sobre la fuerza (2-6), la resistencia cardiovascular (2-6) ,la hipertensión (7-9) , la hiperlipidemia (7,9,10) , y el bienestar psicosocial del enfermo (3,11,12).
B.1) Ejercicios Isométricos
En portadores de Enfermedad Coronaria (EC), tradicionalmente se ha desalentado el desarrollo de ejercicios isométricos o la combinación de ejercicios isométricos y dinámicos. Numerosos estudios sugieren que estos pueden ser menos riesgosos de lo que se presumía sobretodo en cardiópatas con una función del Ventrículo Izquierdo (VI) normal y un deterioro mínimo de su capacidad aeróbica funcional (13-14) . En general los que tienen una buena función residual del VI, al ir incrementado progresivamente la postcarga con ejercicios isométricos, muestran un aumento adecuado del gasto cardíaco y solo una escasa elevación de la presión de fin de diástole del VI (15) . En varones cardiópatas entrenados al desarrollar ejercicios isométricos de los pequeños y grandes músculos al 30% de la Contracción Voluntaria Máxima (CVM), la función global del VI también se mantuvo estable pese a que pueden detectarse nuevas alteraciones en la motilidad parietal (16).
En cardiópatas seleccionados varios estudios han demostrado que el esfuerzo isométrico – independientemente del porcentaje de la CVM -, no suele provocar angina, desplazamiento isquemico del segmento ST o arritmias ventriculares inquietantes (17-19). Al comparara el ejercicio isotónico máximo vs el isométrico, se observa que en éste, el producto frecuencia-presión, el consumo de oxígeno miocárdico (MVO2) y los requerimientos de flujo coronario son menores lo cual, en principio, es consecuencia de una Frecuencia Cardíaca (FC) pico inferior (17-27) . A esta menor incidencia de respuestas isquemicas durante el esfuerzo isométrico o isodinámico, también pueden contribuir el aumento de la perfusión subendocárdica secundaria a la elevación de la presión diastólica y el descenso del retorno venoso, del volumen diastólico del VI y, consecuentemente, de su tensión parietal (17,18,21,22,28). La relación aporte / demanda de O2 miocárdico parece modificarse favorablemente por la superposición del esfuerzo estático sobre el dinámico y así, la isquemia electrocardiográfica (ECG) se limita a valores del producto frecuencia-presión que provocan un infradesnivel significativo del segmento ST durante el ejercicio dinámico (18,28) . Estos hallazgos han transformado la actitud cautelosa que siempre a producido la inclusión de ejercicios isométricos – que fomentan el desarrollo de la fuerza o potencian la rehabilitación de cardiópatas coronarios, particularmente en lo que se refiere a los consejos y la prescripción de ejercicios por parte del facultativo (29,30) . Algunos clínicos han sugerido que, incluir ejercicios isométricos e isodinámicos de los miembros (MS) en programas supervisados de entrenamiento, puede mejorar la capacidad de respuesta de muchos cardiópatas frente a actividades razonables – ocupacionales (cotidianas, laborales) o no (recreativas) – (19)
B.2) Fundamentos del entrenamiento de fuerza muscular
Para alternar formas de entrenamiento físico – sobre todo con ejercicios de los MS – Blomqvist analizó las respuestas agudas y crónicas, concluyendo en que: «en un sentido general, la fisiología apoya el concepto de que los programas terapéuticos de actividad física, no deberían limitarse a la ejecución dinámica de MI sino que tendrían que incluir actividades del segmento superior del cuerpo. Los ejercicios diseñados específicamente para mejorar la fuerza muscular, pueden ser beneficiosos y no se justifica excluir todas las actividades que exigen predominantemente efectos estáticos» (31)
En cardiópatas cuyas actividades recreativas u ocupacionales requieren de fuerza o resistencia muscular, varias evidencias parecen apoyar el desarrollo de ejercicios de fuerza muscular como complemento del entrenamiento convencional de MI. Muchas tareas de la vida diaria se desarrollan mediante esfuerzos estáticos o isodinámicos que con frecuencia, exigen más de los MS que de los MI (31) . Dado que la respuesta de la Tensión Arterial (TA) al ejercicio estático es consecuencia de se intensidad relativa – porcentaje de CVM – (32) , de su duración y de la masa muscular involucrada (33,35), el aumento de la fuerza muscular debería provocar una reducción de la TA, cualquiera que sea el nivel de carga o esfuerzo, porque ahora este representa un porcentaje inferior de la CVM.
Aunque el entrenamiento de fuerza a intensidades leves tiene poco o ningún
efecto sobre la aptitud cardiorespiratoria, se pueden diseñar programas que
incluyan un circuito de ejercicios con pesas para producir incrementos pequeños
a moderados (5%) de la capacidad aeróbica (36). En gran medida, el consabido
argumento de que entrenar con pesas beneficia poco la función cardiovascular, se
fundamenta en estudios que evaluaron su efectividad con pruebas desarrolladas
sobre bandas deslizantes, también conocidas como «bandas sin fin» o «plataforma
móvil» o en cicloergómetro. Al comparar las respuestas hemodinámicas durante una
prueba isométrica estandarizada, antes y después de realizar los ejercicios, se
detectaron mejorías (37). Estos hallazgos apoyan fuertemente la especificidad de
la medición y la del concepto de aptitud.
También hay datos intrigantes que sugieren que esta «ejercitación de la fuerza»,
puede incrementar la resistencia muscular sin un aumento concomitante del VO2máx.
Hickson y col. (38) llevaron adelante el siguiente trabajo de investigación,
nueve varones (X edad = 23 años) participaron de un programa diseñado para
fortalecer los cuádriceps que, con una duración de 10 semanas y a razón de 5
días por semana consistía en ejercicios como ponerse en cuclillas, flexionar y
extender las rodillas, presionar los muslos «luchando» contra esa presión y
elevar las pantorrillas. Con este entrenamiento, el «volumen» o dimensión de los
muslos aumentó significativamente y la fuerza muscular se incremento en un 40%.
Aunque el VO2máx esencialmente no sufrió cambios, el tiempo de resistencia al
agotamiento aumentó al pedalear (47%) y al correr (12%). Estos hallazgos indican
que la resistencia no es función exclusiva del ejercicio aeróbico sino que puede
mejorarse significativamente al incrementar la fuerza y/o la masa muscular.
Este, es un argumento adicional pata asociar a los ejercicios aeróbicos el uso
complementario del entrenamiento con pesas.
En personas con cardiopatías el entrenamiento regular u progresivo con ejercicios de resistencia, puede reducir la TA en hipertensos, la tolerancia a la glucosa, la sensibilidad a la insulina y los niveles de lípidos y lipoproteínas (7,12) aunque esto último genera polémica (39).
B.3) Seguridad del entrenamiento de fuerza muscular
Aunque tradicionalmente la rehabilitación cardiovascular se ha fundamentado en al ejercitación aeróbica dinámica de los MI (caminar, trotar, ciclismo), investigaciones recientes sugieren que los programas de entrenamiento de fuerza muscular son seguros en sujetos con EC seleccionados. Para Zhoman y Kattus (40) no hubo efectos perjudiciales cuando los cardíacos, empleando aparatos de resistencia (pesas), se entrenaron al 40% de su capacidad máxima de levantamiento. De igual forma Saldivar y col (41) informaron que, al someter a cardiópatas a un programa de ejercicios para fomentar la potencia con pesos de baja intensidad a una frecuencia de repetición también leve, no hubo desarrollo de síntomas, depresión del segmento ST o disrritmias. Kelemen y col. (2), en otra población de idénticas características relataron la ausencia de arritmias sostenidas, alteraciones hemodinámicas o problemas cardiovasculares durante un programa de entrenamiento efectuado en un circuito que duró 10 semanas. Más recientemente, Bulter y col.(42) empleando ecocardiografía bidimensional en cardiópatas entrenados al 40% al 60% de su capacidad máxima para realizar un ejercicio, Máximo Individual de Repetición (MIR), observaron un empeoramiento de la motilidad parietal en 5 de 61 segmentos del VI durante la ejercitación aeróbica pero sólo en uno cuando desarrollaron ejercicios de fuerza. Sin embargo, otros sugieren que el entrenamiento de fuerza debe emplearse con precaución cuando la función del VI es pobre porque, los esfuerzos isométricos o isodinámicos, pueden desencadenar alteraciones adicionales de la motilidad parietal (16,43) y/o arritmias amenazantes (44).
Ghilarducci y col. (4) evaluaron la seguridad y eficacia de un programa de ejercicios de fuerza muscular pero ahora de alta intensidad. Nueve varones estables y aeróbicamente entrenados, se reunieron 3 veces por semana para desarrollar ejercicios de fuerza durante 30′ en 5 estaciones, además de otros 30′ de ejercicios aeróbicos, de estiramiento y movilidad articular. En la primera fase el objetivo era alcanzar el 80% de la CVM. Aquí tampoco se detectaron síntomas de isquemia ni alteraciones en la FC ni en la TA.
Según estas investigaciones, la ausencia de complicaciones cardiovasculares conduce a inferir que en el cardiópata, la ejecución de la fuerza es segura. Este concepto se basa en un número limitado de estudios que en su mayoría, incluyeron pocos sujetos y que, además, desarrollaron ejercicios durante un tiempo relativamente corto (= 12 semanas). Dos comunicaciones recientes (3,46) han evaluado la seguridad del ejercicio de fuerza en cardiópatas que lo realizaron durante varios años. En 1.986, Steward y col. (3) analizaron los cambios producidos en la fuerza, peso corporal, y pliegues cutáneos de 17 varones cardiópatas que durante 3 años efectuaron regularmente ejercicios de fuerza con pesas. En este programa la ausencia de complicaciones cardiovasculares y ortopédicas se atribuyó, en gran medida, a una selección preliminar adecuada u a la cuidadosa supervisión. Adicionalmente, nuestra experiencia en entrenamiento de fuerza a largo plazo, empleando pautas prescriptivas y criterios de participación estrictos, corroboran su seguridad y eficacia en cardiópatas de bajo riesgo y, hasta la fecha, 73 enfermos han completado sin novedades 7.422 sesiones de entrenamiento con pesas (46).
B.4) Limitaciones metodológicas
En estos estudios, el argumento que promulga que el ejercicio de fuerza causa respuestas hemodinámicas aceptables, debe interpretarse con cautela porque con frecuencia, la medición de la TA se efectuó inmediatamente después y no durante el levantamiento del peso. Cuando los valores deberían ser más elevados. Mac Dougall y col. (47), empleando mediciones directas de la TA, hallaron que las presiones que estaban significativamente aumentadas durante ejercicios de fuerza se normalizaban a los 10 segundos de la recuperación. Estudios recientes en sujetos que, estando en rehabilitación, desarrollan ejercicios y usando esfignomanómetro para obtener valores de la presión sanguínea en los MI, indican que, la TA sistólica tomada en los MS por el método estandard inmediatamente post-ejercicio, probablemente subestima las verdaderas respuestas fisiológicas (48,49). De igual forma en cardíacos, Wiecek y col. (50) compararon mediciones de la TA indirectas (auscultación) vs las directas durante el levantamiento de pesas y concluyeron en que, las primeras son inexactas debido a la rápida caída de la presión post-ejercicio. No obstante, las mediciones intra-arteriales de la presión realizadas en esas mismas circunstancias – durante el levantamiento de pesas – , están en un rango clínicamente aceptable (51).
B.5) Entrenamientos (Estudios)
Varios investigadores informan sobre la eficacia del entrenamiento de fuerza en personas con EC (2-5).En estos estudios, se agregó un circuito con pesas al régimen de entrenamiento aeróbico regular que ya estaban realizando, generalmente por 3 meses o más. Los sujetos promediaban los 56 años y tenían historia documentada de Infarto Agudo de Miocardio (IAM), by-pass aortocoronario o angina. Se llevaron a acabo 3 sesiones de entrenamiento por semana (30′ a 60′) y, la duración de los distintos programas, osciló entre las 10 y las 56 semanas. La prescripción de intensidad del ejercicio fue del 30 al 80% de la CVM.
El hallazgo de Kelemen y col. (2) fue que en el subgrupo que se ejercitó en el circuito con pesas (grupo de fuerza), el tiempo pico sobre banda deslizante aumentó un 12% (de 619 a 694 segundos) mientras que en el grupo control (participantes en voley), no se detectaron modificaciones. Con el objetivo de alcanzar el 85% de la FC máxima teórica, estas dos poblaciones se sometieron a la misma entrada en calor y a una caminata trote de 20 minutos pero, el grupo de fuerza, en vez de voley efectuó 20 minutos adicionales de entrenamiento en ese circuito. Así, la impresión fue que ejercitarse con pesas tenía, perse, un efecto favorable sobre la resistencia cardiovascular.
En estos estudios, la mejoría en al adquisición de fuerza fue comparable a lo relatado previamente en sujetos sanos que entrenaban con pesas (36.52) y esos aumentos, fueron del 13% y el 40% para los MS y los MI, respectivamente. Sin embargo, éste último sólo se detectó tras 3 años de ejercicios (3). Aunque un entrenamiento de fuerza durante 10 semanas al 80% de CVM, produjo un incremento del 29% en la fuerza total (4), hacerlo al 30-40% de la CVM durante ese mismo lapso, ocasionó una mejoría relativa similar (24%) (2). Estos hallazgos sugieren que en esta población, el entrenamiento de fuerza vigoroso – que potencialmente puede aumentar la respuesta hemodinámica pero también los riesgos, proporcionan un escaso beneficio adicional en la fuerza.
B.6) Selección de los cardiópatas
Los cardiópatas que desean iniciar un entrenamiento leve a moderado, debería haber participado en un programa aeróbico durante al menos 3 meses (53). En un ambiente supervisado, este lapso permite observar suficientemente a cada persona conseguir las adaptaciones cardiorespiratorias y músculo-esqueléticas, necesarias para progresar hacia un entrenamiento más intenso. Aunque las normas convencionales de participación sugieren que en los enfermos quirúrgicos, o con IAM, se debe esperar al menos 4-6 meses después del evento (5,53) estudios recientes indican que muchos varones, a partir de la tercera semana post-IAM, pueden efectuar con seguridad actividad estático-dinámica (54) y así, con programas basados en el uso de cargas de bajo peso, se podría iniciar más precozmente el entrenamiento de fuerza.
Los criterios de exclusión para el entrenamiento de fuerza son similares, o ligeramente más cautos, que los empleados en cardiópatas ambulatorios (sin monitoreo ECG) incluidos en un programa de rehabilitación cardiovascular (fase III-IV): angina inestable, hipertensión arterial no controlada (sistólica > 160 mmHg, diastólica > 100 mmHg), arritmias no controladas, historia reciente de insuficiencia cardíaca congestiva o una capacidad aeróbica inferior a 21-24.5 ml/kg/min de O2 durante una prueba de esfuerzo graduada (PEG) síntoma limitada (2,5,42,53). Debe enfatizarse que estas contraindicaciones se han desarrollado como pautas generales y que, la participación de un cardiópata en un circuito de entrenamiento de fuerza, debería depender de la aprobación del director médico u de su médico de cabecera. Otros enfoque más conservadores, basados en que durante ejercitaciones isométricas, los enfermos con una pobre función VI pueden desarrollar alteraciones de la motilidad parietal o arritmias significativas (16,43,44), para su inclusión y posterior participación, exigen como requisitos previos una función del VI de moderada a buena (FE > 45%), y una aptitud cardiorespiratorias de idénticas características, es decir, culminar el estadío III del protocolo de Bruce sin depresión isquémica del segmento ST (46), lo cual tras un evento coronario agudo es compatible con un estatus de bajo riesgo (30).
B.7) Pautas prescriptivas
El entrenamiento de fuerza más que un método de elección para alcanzar el acondicionamiento debería ser un complemento del régimen aeróbico de ejercicios. En el siguiente resumen – y haciendo referencia específica a lo considerado apropiado respecto alas instalaciones, repetición del ejercicio, progreso, técnica, y seguridad – se dan las pautas para entrenar en un circuito que consta de 5 a 12 ejercicios realizados secuencialmente.
-
Para prevenir dolor, lesiones, elija inicialmente un peso que permita ejecutar cómodamente 12 a 15 repeticiones al 30-50% de la carga máxima de peso que puede levantarse en una ejecución (Eventualmente en cardiópatas seleccionados puede usarse entre el 60-80%).
-
Efectúe una a tres series de cada ejercicio.
-
Evite el agotamiento. Durante el levantamiento, los índices de esfuerzo percibido en una escala de 6 a 20, no deberían exceder lo considerado como «moderadamente ligero» a «algo duro»; escala de percepción subjetiva de cansancio de Borg.
-
Espire durante la ejecución del levantamiento. Por ejemplo, espire al levantar un peso sobre su cabeza e inspire al descenderlo.
-
Cuando pueda lograr cómodamente 12-15 repeticiones, incrementar las cargas.
-
Levante las pesas con movimientos lentos y controlados y, al hacerlo, ponga énfasis en extender totalmente las extremidades.
-
Ejercite los grandes grupos musculares antes que los pequeños. Incluya aparatos (ejercicios) para las extremidades superiores e inferiores.
-
Entrene con pesas al menos 2-3 veces por semana.
-
Cuando sea posible, tome las manijas suavemente; así en forma sostenida y potente durante el levantamiento de pesas, puede causar una elevación excesiva de la presión arterial.
-
Suspender el ejercicio en caso de signos o síntomas «premonitorios» o de «aviso», especialmente mareos, arritmias, taquipnea «llamativa» y/o angina.
-
Entre los distintos ejercicios, verifique períodos de descanso de, por ejemplo 30-60 segundos, para maximizar la resitencia muscular u los beneficios del entrenamiento aeróbico (52,55).
Se recomienda realizar pruebas iniciales para graduar individualmente el peso de la carga. Los levantamiento deberían efectuarse con movimiento suaves y controlados sin sostener la respiración (apnea), ni realizar sobreesfuerzos isométricos. Como alternativa para que el individuo alcance su CVM, Sparling y col. Sugieren seleccionar un peso liviano y aumentarlo progresiva y rápidamente las menos veces posibles, para determinar cuál es la carga máxima que puede levantar en dos oportunidades pero no más de tres.
Se estima que este peso equivale al 90% de la máxima contracción voluntaria (56). Empleando esta «cuantificación», se calcula el 100% del CVM y así, puede establecerse el régimen más conveniente de entrenamiento.
Sobre como orientar la intensidad del programa de entrenamiento, decir que debe ser individualizada, incluyendo la instrucción y demostraciones de cómo colocar la resistencia, cuál es la mecánica corporal adecuada u cuáles con el rango óptimo de extensión de los movimientos y el patrón de respiración.
B.8) Supervisión y monitoreo
Se debe designar una persona del cuerpo médico pata supervisar el área de entrenamiento, monitorizando periódicamente la TA y la FC del «ejercitante». También es importante asegurarse de que los participantes están usando la técnica de levantamiento y la carga adecuados evitando de esta forma las consecuencias hemodinámicas. Estas inquietudes se pueden satisfacer colocando carteles de informativos en el área de entrenamiento y revisando sistemáticamente el programa de entrenamiento.
B.9 Resumen y conclusiones
Para desarrollar su vida cotidiana, el portador de EC requiere un nivel mínimo de fuerza o potencia, similar al de las personas sanas. Muchos cardiópatas carecen de la suficiente fuerza física para efectuar tareas habituales (llevar equipajes, abrir ventanas o trabajar en el jardín) y, de los que poseen la capacidad requerida, muchos no tienen confianza para intentar actividades que incluso exigen niveles bajos de esfuerzo muscular.
En enfermos cardíacos, un entrenamiento de fuerza leve a moderado, puede ser un método efectivo para mejorar la potencia y la resistencia cardiovascular, modificado los factores de riesgo coronario y aumentando su bienestar psicosocial. Estas adaptaciones deberían servir para maximizar la aplicación de los beneficios de ese entrenamiento a situaciones de la vida real, permitiendo al paciente efectuar mejor sus actividades ocupacionales y recreativas.
En parte, la seguridad del ejercicio de fortalecimiento se atribuye al hecho de que las respuestas de la FC y de la TA no se exacerban más allá de los valores clínicamente aceptados. Aún así, también se consideran importantes la adecuada selección preliminar, pautas prescriptivas apropiadas y una supervisión cuidadosa.
Un problema de los programas de rehabilitación cardíaca sigue siendo su cumplimiento a largo plazo. El entrenamiento de fuerza puede servir para mantener el interés y ampliar la diversidad de los ejercicios. Más que un reemplazo debería ser un complemento de la prescripción aeróbica del cardiópata.
REFERENCIAS
1. Kelemen M.H., Steward K.J (1985). Circuit weight training: A new direction for cardiac rehabilitation. Sports Medicine; 2:385-388
2. Kelemen M.H., Steward K.J., Gillilian R.E., Ewart C.K., Valenti S.A., Manley J.D., Kelemen M.D (1986). Circuit weight training in cardiac patients. J AM Coll Cardiol; 7:38-42
3. Steward K.J., Mason M., Kelemen M.H (1988). Three-year participation in circuit weight training improves muscular strength and self-efficacy in cardiac patients. Journal of Cardiopulmonary Rehabilitation; 8:292-296
4. Ghilarducci L.E.C., Holly R.G., Amsterdan E.A (1989). Effects of high resistance training in coronary artery disease. Am J Cardiol; 64: 866-870
5. Sparling P.B. Cantwell J.D., Dolan C.M., Niederman R.K (1990). Strength training in cardiac rehabilitation program: A six-month follow-up. Arch Phys Med Rehabil; 71: 148-152
6. Steward K.J (1989). Resistive training effects on strength and cardiovascular endurance in cardiac and coronary prone patients. Med Sci Sports Exerc; 21: 678-682
7. Hurley B.F., Hagberg A.P., Seal D.R., Ehsani A.A., Brennan R.E., Holloszy J.O (1988). Resistive training can reuce coronary risk factors without altering VO2max or percent body fat. Med Sci Sports Exerc; 20: 150-154
8. Harris K.A., Holly R.G (1987). Physiologic response to circuit weight training in borderline hypertensive subjets. Med Sci Sports Exerc; 19:246-252
9. Goldberg A.P (1989). Aerobic and resistive exercise modify risk factors for coronary heart disease. Med Sci Sports Exerc; 21: 669-674
10. Goldberg L., Elliot D.L., Shutz R.W., Kloster F.E (1989). Changes in lipid and lipoprotein levels after weight training in men with coronary artery disease. Med Sci Sports Exerc; 21: 683-688
11. Ewart C.K., Steward K.J, Guillian R.E., Kelemen M.H (1987). Self-efficacy mediates strength gains during circuit weight training in men with coronary artery disease. Med Sci Sports Exerc; 18: 531-540
12. Ewart C.K (1989). Physiological effects of resistive weight training: Implications for cardiac patients. Med Sci Sports Exerc; 21: 683-688
13. Fardy P.S (1981). Isometric exercise and the cardiovascular system. The Physician and Sport Medicine; 9: 43-56
14. Franklin B.A. Hellertein H.K., Gordon S., Timmis G.C (1986). Exercise prescription for the myocardial infarction patient. Journal of Cardiopulmonary Rehabilitation; 6: 62-79
15. Painter P., Hanson P (1984). Isometric exercise: Implications for the cardiac patient. Cardiovascular Reviews & Reports; 5: 261-279
16. Sagiv M., Hanson P., Besozzo M., Nagle F (1985). Left ventricular response to upright isometric handgrip and deadlift in men with coronary artery disease. Am J Cardiol; 55: 1298-1302
17. DeBusck R.F., Valdez R., Houston N., Haskell W (1978). Cardiovascular responses to dynamic and static effort soon after myocardial infarction: Application to occupational work assissment. Circulation; 58: 368-375
18. DeBusck R., Pitts W., Haskell W., Houston N (1979). Comparison of cardiovascular responses to static-dynamic effort and dynamic effort alone in patients with chronic ischemic heart disease. Circulation; 59: 977-984
19. Markiewicz W., Houton N., DeBusck R (1979). A comparison of static and dynamic exercise soon after myocardial infarction. Israel Journal of Medical Sciences; 15: 894-897
20. Kerber R.E., Miller R.A., Najjar S.M (1975). Myocardial ischemic effects of isometric, dynamic and combined exercise in coronary artery disease. Chest; 67: 388-394
21. Sheldahl L.M., Wilke N.A., Tristani F.E., et al (1983). Response of patients after myocardial infarction to carrying a graded series of weight loads. Am J Cardiol; 52: 698-703
22. Haissly J.C., Messin R., Degre S., Vandermoten P., Demaret B., Denolin H (1974). Comparative responses to isometric (static) and dynamic exercise test in circulatory disease. Am J Cardiol; 52: 791-796
23. Siegel W., Gilbert C.A., Nutter D.O., Sehlant R.C., Hurts J.W (1972). Use of isometric handgrip for the assessment of left ventricular function in patients with coronary atherosclerotic heart disease. Am J Cardiol; 30: 48-55
24. Helfant R.H., Banka V.S., DeVilla M.A., Pine R., Kabde V., Maites S.G (1973). Use of bicycle ergometry and sustained handgrip exercise in the diagnosis of presence and extent of coronary heart disease. Br Heart J; 35: 1321-1325
25. Lowe D.K., Rothbaum D.A., McHenry P.L., Corya B.C., Knoebel S.B (1975). Myocardial blood flow response to ischemic (handgrip) and treadmill exercise in coronary artery disease. Circulation; 51: 126-131
26. Featherston J.F., Holly R.G., Amsterdam E.A (1987). Physiological responses to weight lifting in cardiac patients. Med Sci Sports Exerc; 19: 593
27. Bertagnoli K., Hanson P., Ward A (1990). Attenuation of exercise-induced ST depression during combined isometric and dynamic exercise in coronary artery disease. Am J Cardiol; 65: 314-317
28. American College of Sports Medicine (1991). Guidelines for Graded Exercise Testing and Exercise Prescription. ed. 4 . Philadelphia: Lea & Febiger
29. American Association of Cardiovascular and Pulmonary Rehabilitation (1991). Guidelines for Cardiac Rehabilitation Programs. Champaing, Illinois: Human Kinetics Publishers: 10-11
30. Blomqvist C.G (1985). Upper extremity exercise testing and training. In Wenger N.K., ed. 2. Philadelphia: F.A. Davis; 175
31. Lind A.R., Taylor S.H., Humphreys P.W., Kennelly B.M., Donald K.W (1964). Circulatory effects of sistainded voluntary muscle contraction. Clin Sci; 27: 229-244
32. Mitchell J.H., Payne F.C., Satlin B., Schibye B (1980). The role of muscle mass in the cardiovascular response to static contractions. J. Physiol; 309: 45-54
33. Buck J.A., Amundsen L.R., Nielsen D.H (1980). Systolic blood pressure responses during isometric contractions of large and small muscle groups. Med Sci Sports Exerc; 12: 145-147
34. Seals D.R., Washburn R.A., Hanson P.G., Painter P.L. Nagle F.J (1983). Increased cardiovascular response to static contraction of larger muscle groups. J. Appl Physiol; 54: 434-437
35. Gettman L.R., Pollock M.L (1981). Circuit weight training: A critical review of its physiological benefits. The Physician and Sports Medicine; 9: 44-60
36. Lewis S., Nygaard E., Sanchez J., Egeblad H., Saltin B (1984). Static contraction of the quadriceps muscle in man: Cardiovascular control and responses to one-legged strength training. Acta Physiol Scand; 122: 341-353
37. Hickson R.C., Rosenkoetter M.A., Brown M.M (1980). Strength training effects on aerobic power and shor-term endurance. Med Sci Sports Exerc; 21: 689-693
38. Hurley B.F (1989). Effects of resistive training on lipoprotein-lipid profiles: A comparison to aerobic exercise training. Med Sci Sports Exerc; 21: 689-693
39. Zohman L.R., Kattus A.A (1979). The Cardiologist´s Guide to Fitness and Health Through Exercise. New York: Simon and Schuster
40. Saldivar M., Frye W.M., Pratt C.M., Herd J.A (1987). Safety of a low-weight, low repetition strength training program in patients with heart disease. Journal Cardiopulmonary Rehabilitation; 7: 402-409
41. Butler R.M., Beierwaltes W.H., Rogers F.J (1987). The Cardiovascular response to circuit weight training in patients with cardiac disease. Journal Cardiopulmonary Rehabilitation; 7: 402-409
42. Effron M.B (1989). Effects of resistive training on left ventricular function. Med Sci Sports Exerc; 21: 694-409
43. Atkins J.M., Matthews O.A., Blomqvist C.G., Mullins C.B (1976). Incidence of arrhythmias induced by isometric and dynamic exercise. Br Heart J; 38: 465-471
44. Vander L.B., Franklin B.A., Wrisley D., Rubenfire M (1986). Acute cardiovascular responses to Nautilus exercise in cardiac patients: implications for exercise training. Annals of Sports Medicine; 2: 165-169
45. Franklin B.A., Merrifield N., McClintock S., Gordon S., Timmis G.C (1991). Safety and efficacy of circuit weight training in cardiac patients prescriptive guidelines and participation criteria. (Abstr). J. Am Coll Cardiol; 17: 296
46. MaDougall J.D., Tuxed D., Sale D.G. et al (1985). Arterial blood pressure response to heavy resistance exercise. J. Appl Physiol; 58: 785-790
47. Hollinsworth V., Bendick P., Franklin B., Gordon S., Timmis G.C (1990). Validity of arm ergometer blood pressures immediately after exercise. Am J Cardiol; 65: 1358-1360
48. Franklin B.A., McClintock S., Bendick P., Bakalyar D, Gordon S. Timmis G.C (1990). Inaccuracy of blood pressure measurements taken immediately after weight lifting. (Abtr). Med Sci Sports Exerc; 22: 37
49. Wiecek E.M., McCartney N., Mckelvie R.S., MacDougall J.D (1990). Direct messurement of arterial blood pressure during formal weight lifting in cardiac patients. (Abstr). Med Sci Sports Exerc; 22: 5
50. Haslam D., McCartney N., Mckelvie R., MacDougall J.D (1988). Direct measurement of arterial bood pressure during formal weight lifting in cardiac patients. Journal of Cardiopulmonary Rehabilitation; 8: 213-225
51. Gettman l.R., Ayres J.J., Pollock M.L., Jackson A (1989). The effects of circuit weight training on strength, cardiorespiratory function, and body composition of adult men. Med Sci Sports Exerc; 10: 171-176
52. Kelemen M.H (1989). Resistive training safety and assessment guidelines for cardiac and coronary prone patients. Med Sci Sports Exerc; 21: 675-677
53. Wilke N.A., Sheldahl L.M., Tristani F.E., Hughes C.V., Kalbfleisch J.H (1985). The safety of static-dynamic effort soon after myocardial infartion. Am Heart J; 110: 542-545
54. Gordon N.F., Kohl H.W., Villegas J.A., Pickett K.P., Vaandrager H., Duncan J.J (1989). Effects of rest interval duration on cardiorespiratory responses to hydraulic resistance circuit training. Journal of Cardiopulmonary Rehabilitation; 9: 325-330
55. Fleck S.J., Kraemer W.J (1987). Designing Resistance Training Programs. Champaing, Illinois: Human Kinetics; 62-65
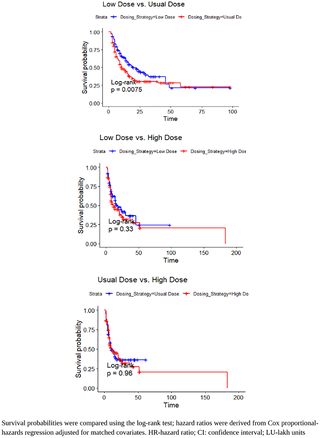
Resultados clínicos con regímenes de polimixina B a dosis baja versus convencional en pacientes dependientes de diálisis y no dependientes de diálisis con sepsis gramnegativa: un estudio de cohorte emparejado por puntuación de propensión en un entorno real
Efectos clínicos del uso de dosis bajas frente a dosis convencionales de Polimixina B en pacientes...
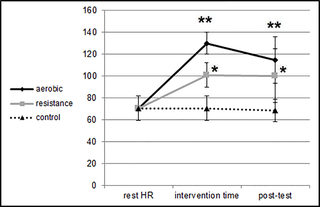
Los efectos de una sesión única de resistencia frente a una sesión aeróbica en la atención y el funcionamiento ejecutivo en adultos
En un interesante estudio, investigadores han explorado el impacto de sesiones de ejercicio...
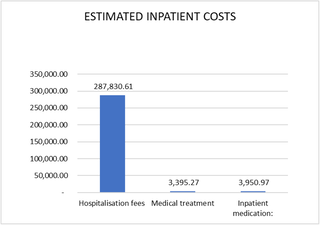
Análisis de costos de los fibromas uterinos sintomáticos en hospitales del reino de Eswatini: Un estudio de costos de enfermedad basado en la prevalencia
Costos asociados a los fibromas uterinos en Eswatini: Un estudio de carga económica Los fibromas...

La ventilación no invasiva con presión positiva potencia los efectos del entrenamiento aeróbico en la función cardiopulmonar
Efectos de la Ventilación No Invasiva en el Entrenamiento Aeróbico: Mejora de la Función...
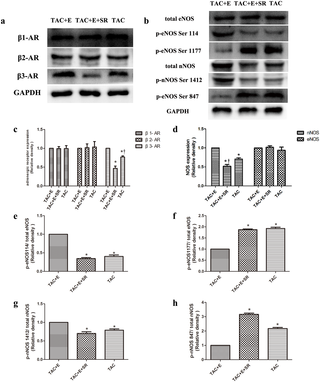
El ejercicio aeróbico protege contra la disfunción cardíaca y la hipertrofia inducidas por sobrecarga de presión a través de la activación de β3-AR-nNOS-NO
Aerobic exercise: un protector eficaz contra la disfunción cardíaca inducida por sobrecarga de...
