Resumen
La debilidad muscular inspiratoria puede afectar la tolerancia al ejercicio; Sin embargo, se desconoce la relación entre la fuerza muscular inspiratoria y la distancia de caminata de 6 minutos (6MWD) en pacientes con insuficiencia cardíaca aguda (AHF). Este estudio tuvo como objetivo investigar cuantitativamente la asociación entre la fuerza muscular inspiratoria al comienzo de la rehabilitación cardíaca (CR) y 6MWD al alta en pacientes con AHF. Este estudio de observación, retrospectivo y de centro único inscribió a 275 pacientes con AHF que se sometieron a CR. Los pacientes no pueden caminar antes del ingreso, con la fuerza/peso del extensor de la rodilla isométrica (%IKE) <0.3 kgf/kg al comienzo de CR, o no se pudo someterse a un examen. La presión de la boca inspiratoria máxima (PI-Max) se usó como un indicador de la fuerza muscular inspiratoria y se midió al comienzo de CR. El PI-Max medido se dividió por el valor predicho y se usó para el análisis (%PI-Max). El resultado primario fue 6MWD, un indicador de tolerancia al ejercicio, y se midió al alta. El análisis estadístico se realizó utilizando un análisis de regresión múltiple, con 6MWD en la descarga como la variable dependiente y %PI-Max al comienzo de CR como la variable independiente. Las covariables fueron la edad, la clase de la Asociación del Corazón de Nueva York, la fragilidad física y el %IKE al comienzo de CR. El análisis final incluyó 94 pacientes (mediana de edad 83.0 años, 57.5% hombres). El análisis de regresión múltiple mostró que % PI-Max al comienzo de Cr se asoció significativamente con 6MWD en la descarga incluso después del ajuste de covariables (β = 0.223, intervalo de confianza del 95 %: 0.063–0.382, p = 0.007). PI-Max fue un factor asociado con 6MWD al alta en pacientes con AHF. En conclusión, una mayor fuerza muscular inspiratoria puede contribuir a mejorar 6MWD en pacientes con AHF.
Introducción
La debilidad muscular inspiratoria ocurre en el 76% de los pacientes con insuficiencia cardíaca aguda (AHF) (1). La debilidad muscular inspiratoria se asocia con la tolerancia al ejercicio, que es un indicador pronóstico para pacientes con insuficiencia cardíaca crónica (CHF) (2). Sin embargo, no se ha aclarado la relación entre la fuerza muscular inspiratoria y la tolerancia al ejercicio en pacientes con AHF. Por lo tanto, aclarar la asociación entre la fuerza muscular inspiratoria y la tolerancia al ejercicio en pacientes con AHF es importante para dilucidar la importancia de medir la fuerza muscular inspiratoria en la fase aguda.
En pacientes con insuficiencia cardíaca crónica estable (CHF), la distancia de caminata de 6 minutos (6MWD), un indicador de tolerancia al ejercicio, se asocia con la fuerza muscular inspiratoria (3,4). Esto se debe a que hipoxemia (5), disnea (6), y fatiga muscular de la extremidad inferior (7) causado por desajuste de ventilación-perfusión (2) y desencadenando el metaboreflex muscular inspiratorio (8) Debido a la debilidad muscular inspiratoria limita el 6MWD. Sin embargo, la relación entre la fuerza muscular inspiratoria y 6MWD en pacientes con AHF sigue sin estar clara. En pacientes con AHF, inflamación sistémica (9) y activación neurohormonal (10) puede conducir a la atrofia del músculo esquelético (11), y los estudios observacionales han demostrado que la fuerza muscular inspiratoria casi no tiene mejoras durante la hospitalización (1).
Según estos estudios anteriores, planteamos la hipótesis de que la fuerza muscular inspiratoria puede ser un factor primario que influye en 6MWD en pacientes con AHF. El propósito de este estudio fue investigar cuantitativamente la asociación entre la fuerza muscular inspiratoria al comienzo de la rehabilitación cardíaca (CR) y el 6MWD al alta en pacientes con AHF.
Materiales y métodos
Diseño de estudio y participantes
Este estudio de observación retrospectivo, retrospectivo, se realizó en el Centro Médico Sendai de la Organización Nacional, Sendai, Japón, un hospital de cuidados agudos. Los criterios de inclusión fueron: (i) un diagnóstico de AHF basado en las directrices de la sociedad de circulación japonesa (12), Admisión al Departamento de Cardiología entre septiembre de 2022 y marzo de 2024 y (ii) Fase I y Fase II temprana CR durante la hospitalización. Los criterios de exclusión fueron: (i) incapacidad para caminar antes de la admisión, (ii) anamnesis que afectó a caminar, (iii) incapacidad para someterse a un examen al comienzo de CR debido a las comorbilidades previas y la insuficiencia cardíaca severa (HF), (iv) Negación para su examen al inicio del inicio de CR, (v) Muscle de menor nivel. <0.3 kgf/kg) (4), (vi) incapacidad para someterse a una evaluación de la fuerza muscular inspiratoria debido a la debilidad respiratoria grave, (vii) incapacidad para someterse a un examen al alta debido a una nueva comorbilidad de inicio o exacerbación durante la hospitalización y la HF final de HF, (viii) Incapacidad para someterse a un examen al alta al alta otorgada al alta o al alta o al alta del hospital, (IX) de muerte en el hospital, y (x detainte).
Este estudio se realizó de acuerdo con los principios de la Declaración de Helsinki y las pautas éticas japonesas para estudios clínicos. El protocolo de estudio fue aprobado por el Comité de Ética de la Facultad de Medicina de Graduados de la Universidad de Hirosaki (Número de aprobación 2023-028) y el Comité de Ética del Centro Médico Sendai (número de aprobación 23-68). Como este fue un estudio de observación retrospectivo, el consentimiento informado por escrito se renunció utilizando una opción de exclusión en el sitio web. Sin embargo, a los pacientes se les permitió rechazar la participación y retirarse en cualquier momento utilizando el sitio web institucional; Si el paciente o su familia expresaron una negativa clara, fueron excluidos del estudio. Todos los datos fueron totalmente anonimizados y accedidos para fines de estudio entre el 15 y el 30 de abril de 2024. Los autores no pudieron acceder a la información que pudiera identificar a los participantes individuales durante o después de la recopilación de datos.
Recopilación de datos
Datos sobre edad, sexo, altura, peso, índice de masa corporal, historial de tabaquismo, etiología de insuficiencia cardíaca, comorbilidades y medicamentos en CR Start, hallazgos clínicos y de laboratorio al ingreso (Clase de la Asociación de Corazón de Nueva York (NYHA) (13), Nohria – clasificaciones de Streavenson (14), escenario clínico (15), fracción de eyección ventricular izquierda (VEF), clasificación de HF basada en la HEVF (13), y datos de química sanguínea), actividades de la vida diaria (ADL), calidad de vida (calidad de vida), función física y cognitiva, estado nutricional, duración de la estadía en el hospital y el estado de implementación de CR durante la hospitalización (fecha de inicio de CR, hora de RC y sesiones totales de COR) de los registros médicos electrónicos.
Evaluación de la fuerza muscular inspiratoria
El indicador de la fuerza muscular inspiratoria fue la máxima presión de la boca inspiratoria (PI-Max) (16). Se usó un transductor de presión (AutoSpiro AAM-377, Minato Medical Science, Osaka, Japón) conectado al espirómetro (AutoSpiro AS-507, Minato Medical Science, Osaka, Japón) para la medición. Basado en la declaración de la Sociedad Torácica/Sociedad Respiratoria Europea (17), PI-Max se midió como esfuerzos inspiratorios máximos en o cerca del volumen residual. Los pacientes fueron sentados y se les indicó que sostengan un filtro de boca de 33 mm (PIF-2A) en la boca, y se deben mantener los esfuerzos inspiratorios máximos durante al menos 1,5 s. Las mediciones se realizaron tres veces, y se registró el valor máximo. Además, el PI-Max medido dividido por el valor predicho calculado a partir de la edad, el sexo, la altura y el peso (hombre: ; femenino:
) (18) se usó para el análisis (%Pi-Max). PI-Max se midió por un fisioterapeuta al comienzo de CR y al alta.
Resultados primarios y secundarios
El resultado primario fue 6MWD al alta. El 6MWD es un indicador de tolerancia al ejercicio (19) y se mide mediante la prueba de caminata de 6 minutos (6MWT) (20). Basado en un protocolo estandarizado (20), el 6MWT fue realizado por un fisioterapeuta al alta cuando la condición del paciente se había vuelto estable.
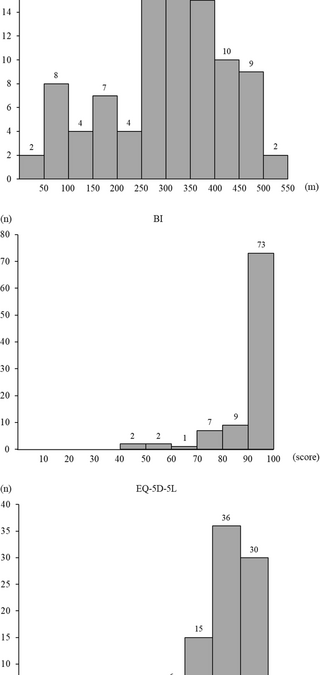
El resultado secundario fue ADL y QOL al alta. El índice Barthel (BI) (21) se usó como un indicador de ADL. El BI comprende 10 artículos (alimentación, transferencias, preparación, uso de inodoro, bañera, deambulación, escalada, aderezo, cuidado de la vejiga y cuidado intestinal), y cada elemento se califica (0-15 puntos) en función del nivel de independencia. El puntaje total varía de 0 a 100, con puntajes más altos que indican una mayor independencia de ADL. El Euroqol 5-Dimensional 5 niveles (EQ-5D-5L) (22) se usó como un indicador de QoL. El EQ-5D-5L comprende cinco ítems (movilidad, autocuidado, actividades habituales, dolor o incomodidad, y ansiedad o depresión) y se evalúa en una escala de cinco puntos (sin problema, pequeño problema, problema moderado, problema grave y problema incapaz/extremo) según el estado de salud. La escala de cinco ítems se convirtió de acuerdo con la tabla de conversión (23), y la calidad de vida se evaluó de acuerdo con la puntuación calculada. La puntuación total varía de -0.025 a 0.938, con puntajes más altos que indican una calidad de vida más alta. Estos indicadores fueron evaluados por un fisioterapeuta al comienzo de CR y al alta.
Función física, función cognitiva y estado nutricional
Los indicadores de la función física fueron la fuerza del extensor de la rodilla isométrica (IKES) (24) y fragilidad física (25). IKES, un indicador de la fuerza muscular de la extremidad inferior, se midió utilizando un dinamómetro de mano (Mobie MM-100, Minato Medical Science Co., Osaka, Japón). Las posiciones de los pacientes se ajustaron para garantizar que las articulaciones de cadera y rodilla estuvieran en una posición de flexión de 90 ° mientras se sentaban en una silla. La longitud de la correa se ajustó fijando la almohadilla del sensor a la superficie anterior de la pierna distal. Las mediciones de IKES se realizaron dos veces para cada extremidad inferior, y se registró el valor máximo (24). Los IKE medidos se normalizaron al peso corporal y se usaron para el análisis (%IKE). La fragilidad física se determinó utilizando una versión japonesa revisada de los criterios del Estudio de Salud Cardiovascular (J-CHS) (25). Los criterios revisados de J-CHS son: (i) encogido: ¿Has perdido involuntariamente 2 kg o más en los últimos seis meses? («Sí» = 1 punto); (ii) Baja actividad: (a) ¿Se involucra en niveles moderados de ejercicio físico o deportes dirigidos a la salud? (b) ¿participa en bajos niveles de ejercicio físico dirigido a la salud? («No» a ambas preguntas, lo que significa «Usted tampoco, una vez a la semana» = 1 punto); (iii) Agotamiento: en las últimas 2 semanas, ¿te has sentido cansado sin una razón? («Sí» = 1 punto); (iv) debilidad: fuerza de agarre <28 kg en hombres o 18 kg en mujeres (1 punto); y (v) lentitud: velocidad de la marcha <1.0 m/s (1 punto). La fragilidad física, la prefragilidad y la robustez se definieron como incluyendo 3–5, 1–2 y 0 puntos, respectivamente. El índice de función cognitiva se evaluó utilizando el examen de estado mini-mental (MMSE) (26). El MMSE comprende varias preguntas y tareas agrupadas en 11 categorías: orientación al tiempo, orientación al lugar, registro, atención y cálculo, recuerdo, nombres, repetición, comprensión, lectura, escritura y dibujo. Las puntuaciones totales varían de 0 a 30, con puntajes más altos que indican una función cognitiva más alta, y ≤ 23 puntos consideró el límite para el deterioro cognitivo (26). El índice del estado nutricional se evaluó utilizando el estado de control nutricional de control (CONUT) (27). El puntaje Conut se calcula a partir de la concentración de albúmina sérica, el recuento total de linfocitos periféricos y el colesterol en sangre total. Los puntajes totales varían de 0 a 12, con 0–1 puntos definidos como normales, 2–4 puntos como desnutrición ligera, 5–8 puntos como desnutrición moderada y 9–12 puntos como desnutrición severa. Estos indicadores fueron evaluados por un terapeuta físico u ocupacional al comienzo de CR.
CR durante la hospitalización
Todos los pacientes se sometieron a Fase I y Fase II temprana durante la hospitalización. CR se inició cuando la circulación del paciente fue estable y considerada factible por el médico tratante y se realizó de acuerdo con las pautas de la Sociedad Cardiovascular Japonesa (19). La fase I incluyó la movilización temprana (levantarse de la cama, sentarse, estar de pie y caminar), y la fase II temprana incluyó terapia de ejercicio (entrenamiento de baja resistencia, aeróbico …